STEP1 臨床患者に即したPI(E)CO
【評価を行った日付】
2016年6月10日
【臨床状況のサマリー】
81歳女性 町に在住で夫と2人暮らし。昨年1月に脳梗塞で他院入院歴がありその際に骨粗鬆症を指摘されている。(大腿骨の骨密度がYAMで66%と診療情報提供あり)。
その後ビスホスホネート内服について相談があったようだが内服を増やしたくないことと、副作用の心配もあり経過観察となっていた。今年の4月に再度骨密度を測定(橈骨でYAMが55%、T-scoreが-5.56)。再度ビスホスホネート内服の相談をするが、過去の転倒もなくやはり内服の副作用に不安があると。現在は「毎日骨ケア」というカルシウム飲料を飲んでいる。月額は5000円程度である。
既往:脳梗塞(プラビックス内服している)。
ADL:自立(昨年の脳梗塞で左半身麻痺があったが、今は杖もなく歩行可能。ほぼ毎日2時間パークゴルフをしている)。
認知機能:問題なし。
骨折のリスクを考えるとBP剤を飲んだ方が良いとは思うが実際にBP剤のコンプライアンスも良くはなく、本人の副作用の懸念もわかる。一度文献を読んで説明した方が納得出来るのではないか。「毎日骨ケア」はどうだろうか?ただこれを比較した論文はない。
P;80代閉経後のADLが自立している女性で
I(E);ビスホスホネート内服している人
C;内服していない人で
O;骨折の発生率に差がでるか?
STEP2 検索して見つけた文献の名前
【見つけた論文】
検索したエンジン;up to date で 「骨粗鬆症 治療」で検索
「閉経後女性の骨粗鬆症のマネージメント」に行きつき、高齢者のアレンドロネートの論文を検索。システマティックレビューでは適切な論文もあったが、今回はRCTの学びを深めたいと考えた。その上でRCTでの適切な論文は見つけられなかったのでPub medからsimilar articlesを検索して論文を見つけた。
見つけた論文;Effects of Alendronate on the Age-Specific incidence of Symptomatic Osteoporotic Fractures
STEP3;論文の評価
STEP3-1.論文のPECOは患者のPECOと合致するか?
P;閉経後2年以上経過した骨粗鬆症がある55-80歳女性の
I(E);アレンドロネート内服群と
C;プラセボ群で
O;年代毎で骨折予防の効果が変わるか?
→患者のPECOと (合致する ・ 多少異なるがOK ・ 大きく異なるため不適切)
STEP3-2 論文の研究デザインの評価;内的妥当性の評価
①研究方法がRCTになっているか?隠蔽化と盲検化はされているか?
→ランダム割り付けが ( されている ・ されていない )
→隠蔽化が ( されている ・ されていない ・ 記載なし)
→盲検化が ( されている ・ されていない )
実際のTableで介入群と対照群は同じような集団になっているか?
→( なっている ・ なっていない)
どう異なるか?:Table1で患者のキャラクターは整っているが、それをtable2にした時点で世代毎の層にわけられてしまうので、介入群と対照群が同じかどうか不明
② 解析方法はITT(intention to treat)か?
→ITTが (されている ・ されていない)
STEP3-3 論文で見いだされた結果の評価
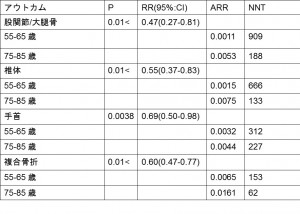
Outcomeについて、以下の値を確認する
Table 2を参照.ここからcox proportional hazardsにデータを当てはめたのがFig.1(P値、RR)、Fig.2(最年少、最高齢の世代別のARR)
Table2
股関節/大腿骨 P: 0.43 椎体 P:0.47 手首 P:0.36 複合 P:0.53
【① 治療効果の有無; P値を確認する】
Table2のP値は0.05以上であり効果に差が出ない。Figure1のP値は0.05未満であり効果に差がある。
【②治療効果の大きさ;比の指標と差の指標を確認する】
上記表を参照。ARRはFig2から出してそこからNNTも出している。高齢者の方がARR、NNTが高くなっている。
【③治療効果のゆらぎ;信頼区間を確認する】
Fig1ではどれも95%Clが1を含んでいない。
STEP4 患者への適用
【①論文の患者と、目の前の患者が、結果が適用できないほど異なっていないか?】
Table 1を参照、閉経後女性、高齢者、骨粗鬆症は一致している。対象者の年齢が平均して10歳ほど若い。白人の研究。アレンドロネートは2年後から5㎎から10mgに変更になっているので日本では行わない方法。T-scoreが腰椎と大腿骨で‐2.0~-2.5だが実際は橈骨で‐5.56であった。
・内的妥当性の問題点は?(STEP3の結果のサマリー)
→隠蔽化されていない部分が問題。骨折の予防というアウトカムは問題ない。
【②治療そのものは忠実に実行可能か?】
高齢夫婦であるが認知面は問題なく服薬コンプライアンスは良好。内服は可能。ただし副作用とコンプライアンスについての説明は必要。(服薬回数についてあらかじめもプランとして提示した方が良さそう)。
【③重要なアウトカムはコストや害を含めて全て評価されたか?】
コストに関しては105円×30日=3150円と毎日骨ケアより安い。骨折予防のアウトカムはある。
【④患者の考え・嗜好はどうなのか?】
・これまでのその治療に対する経験はどうか?
→ビスホスホネートを今まで新規で処方したことはない。
・自分の熟達度から実行は可能だろうか?
→本人と副作用についてあらかじめ話し合いながら計画をたてて行えば大丈夫と考える。
・illness/contextの観点からは治療は行うべきか?あるいはillness/contextを更に確認するべきか?
→本人にとっての健康感は買い物に行ったり、病院に来たりすること。仲間とパークゴルフをすること。高齢者独居で骨折のリスクも高いと考えると、今回の結果からも説明して治療は行うべきと思う。ただなぜ内服をしたくないかはもう少し深く聞く必要はある。
【開催日】
2016年7月13日(水)