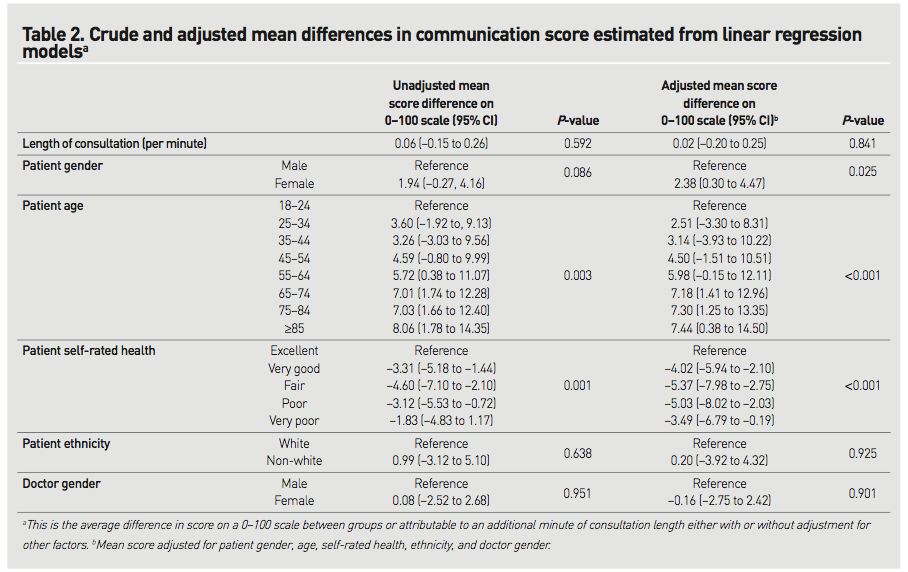
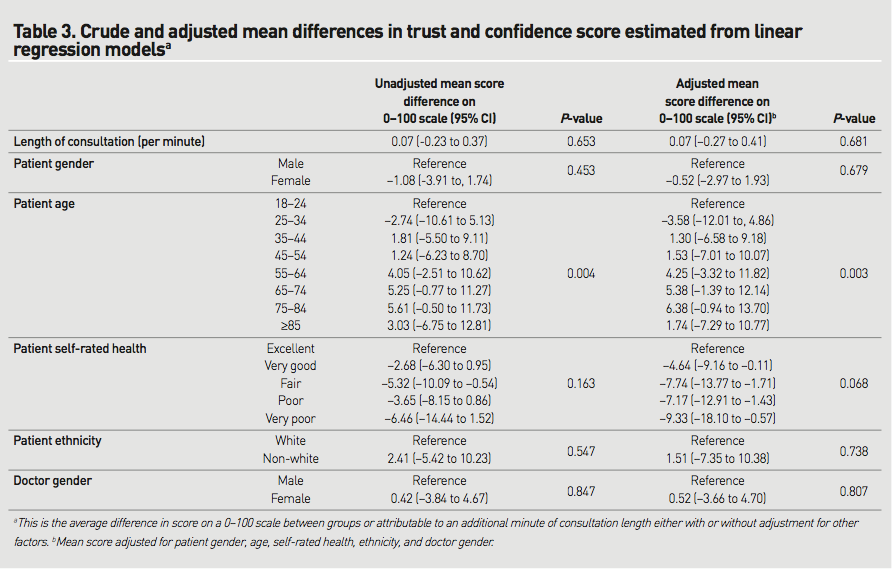
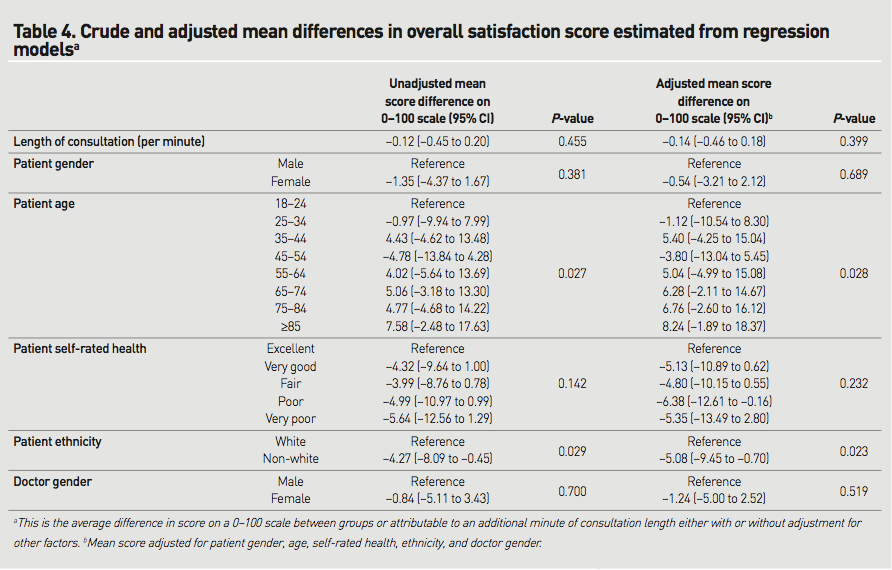
―文献名―
‘So why didn’t you think this baby was ill?’ Decision-making in acute paediatrics.
Arch Dis Child Educ Pract Ed. 2018 Mar 1. pii: edpract-2017-313199. doi: 10.1136/archdischild-2017-313199.
―要約―
Introduction:
小児の急性疾患の診療の核については不明な点が多いです。重篤な疾患に出会う確率は低いですが、見逃すと致命的となります。今まで有効なバイオマーカーとスコアリングシステムの探索を行っていたにも関わらず、小児の重篤な疾患を鑑別するための診断ツールに大きな変革はありません。
詳しく調べるか、経過観察するか、治療するかの判断は医師の経験に基ついています。
不要な入院を防ぎ、安全にかつ効果的に子供たちに介入する意思決定はどのように作られるか?
この記事では小児急性疾患における意思決定のアートと化学について臨床医と教育者が無意識に
使っているプロセスを理解し、概念化させることを目的とします。
A common problem:遭遇する可能性は低いが、重篤な急性疾患の鑑別は重要である。急性小児疾患の見逃しは責任が大きいにも関わらず、診断のプロセスを複雑にする4つの要因があります。
1小児生理学の性質:小児の生理学的評価(バイタル)は複雑です。バイタルの基準値が設定され、それを知っていることは重要です。しかし専門家の意見に基つかれて作成されているため正常範囲内に異常な子供が含まれていることも多々あります。つまり基準値は普段の状態や診察内容などの他の一連の流れも含めた傾向が確立された際に有用となるものです。これは流れが確認出来ない可能性があるプライマリケア医、救急医には困難なことがあります。
大事なのは病気の全体の程度を裏つけるためにバイタルを利用することです。
2コミュニケーションの多様性:小児の診療で重要なのは病歴です。ここで注意として、病歴を保護者から聞く際に、保護者の不安(主観)によって、プレゼンテーションが強く影響することを知っておく必要があります。
また検査、診察の難しさもあります。(例:4歳児の脳波の検査が正しいのか?2歳児の腹部診察での号泣の意味など)。どの情報を取り入れるか理解するためには経験が必要です。また、意思決定に関しては患者のプレゼンテーション
を分析し統合的に判断する必要があり、その際には「リスク」についても適切に説明されなければなりません。
病気の診断に関しては医師の努力が依然に必要ではあるが、意思決定を行う際の最適な方法については今後決められるべきである。
3臨床医の経験則:ヒューリスティックは完璧ではないが、十分に実用的な問題解決アプローチです。経験豊富な臨床医が膨大な病歴と検査から得られた情報を融合させて無意識に行います(table1)。トラップを回避するためには直観的思考よりも分析的思考が重要ですが、緊張性気胸のように直観的思考が必要な場合もあるし、分析的思考が過度だと親に混乱を与えてしまう可能性があります。この中でバイアスに対する1つの対策がベイズの定理の適用です(figure1).事前確率を見積もり、検査を行い、検査後確率から診断に至る方法です。
4外的因子の影響:医師と保護者の病気に対するアジェンダが異なることが多々あります(table2)。例えば頭部外傷では親は被曝のリスクから子供を守るよりもCTスキャンをとることを優先することがあります。また、有熱者では安全に帰すために髄膜炎を否定する医師と咳を治して欲しい保護者のようなアジェンダのズレも影響しています。
病気の発生の影響:小児における一貫した課題は重大疾患になる確率が低いことです。医師は安心のために過度に検査をするか直観に基つくのかに直面します。有病率が非常に低い疾患で所見がない場合は検査の意義は低い一方で、特定のプレゼンテーションを持つ疾患では検査の意義は高い。小児の診断決定ツールはあまり有でない。英国で使用されているNICEの有熱のガイドラインは感度、特異度ともに乏しい。頭部外傷ガイドラインは感度を犠牲にすることなく特異性を達成した稀なツールである。疾患の発症は年齢でも異なる。例えばアトピー性の喘息は5歳未満では稀であり、3歳の子供の喘鳴の再発はウイルスに起因するものと誰もが考えるだろう。しかし年齢が変わるとその確率も変化してくる。喘息のリスク因子として確定したものもなく最近の英国呼吸器学会でもアトピーの家族歴は貧弱な指標と示しています。
まれな疾患と一般的な疾患を区別するための明確なツールはなく、一般的な疾患の方が明らかに多い。稀な疾患のネガティブを証明できないことは小児診療の意思決定における最大の課題の1つです。
上級意思決定と直観の利用:小児急性疾患の診断は、テストや意思決定ツールに頼ることが出来ないので上級意思決定への道をガイドラインは示しています。上級意思決定とは子供を安全で正確な臨床評価を受けるプロセスである。仮説を確認するか否か検証するテスト(hypothetic-deductive technique)やベイズの定理のような教育的、数学的アプローチに沿うことは、正しいという本来の感覚です。このゲシュタルト(どちらにもとれる感覚)と直観の両者の利用は上級意思決定の中核的な実践です。スクリーニングツールは未経験者を助けるが、すべての患者に適応するものでもない。臨床的な直観を発達させる能力は、患者経験が最も大事である一方でフィードバックプロセスやエラーから学ぶことも重要である。その教育戦略についてbox1に記載があります。子供を見る臨床医の間では多くの暗黙の知識が存在します。これはエビデンスベースの外にあり、ガイドラインには含まれません。デルファイ法(熟練の意見を集約する)などのツールを使用することで知識を有効な方法で抽出することが可能になります。
これによって患者経験から生まれる重要な要素が明らかになる可能性があります。これは今までグレーの領域を解明するかもしれない。経験から生まれる大規模なコンセンサス・オピニオンの発表は意思決定プロセスの重要な要素の開発に大きく関わるだろう。
結論:小児診療の意思決定はいくつかの要因によって影響されます。子供/親に依存するもの、臨床医に依存するものがあります。認知バイアスを意識し上級意思決定者へのアクセスを行い、臨床実践における直観の役割を理解することは急性小児科診療の転機を改善する上で重要です。医師は最良の決定を行うために可能な限り公表されたエビデンスを利用すべきです。暗黙の知識の開発と適応は、現在は理解不十分な部分ではあるが、意思決定における最も重要な要素の1つとなる可能性がある領域です。
【開催日】2018年12月19日(水)