―文献名―
MICHELLE D. SHERMAN, et al. MANAGING BEHAVIORAL HEALTH ISSUES IN PRIMARY CARE: 6 FIVE-MINUTE TOOLS. FAMILY PRACTICE MANAGEMENT. 2017; 24(2): 30-35.
―要約―
※タイトルのBehavioral healthの意味については下記リンク参照
(http://www.yuzuwords.com/2013/09/05/behavioral-health/)
家庭医の診る予約患者の3/4は精神的・行動医学的問題を抱えている。そして彼らの多くは精神科専門医ではなくプライマリ・ケア医に助けを求める。患者の精神状態を良好に保つことは、USのTop15の死因となる病気を予防し診断し治療することに寄与する。薬物治療が行われることが多いが、重症うつの場合を除いて効果はcontroversyであり、患者側も薬を望まないことがある。心理士のような人と協同することが増えているが、家庭医も対応のためのツールを知っておくべきである。これらのつーるによって患者が抱える苦悩やストレス源がすぐになくなるわけではないが、何かしらのよい影響はある。6つのうち、患者にあったものを選んで行うと良い。
1. 患者が社会的サポートに頼れるよう勇気づける
まずはsocial supportにつなげることが大事。「これまでの人生で、◯○(今回困っていること)について対応するのを助けてくれた人は誰かいましたか?」と聞いてみる。social supportには、家族、友人、サポートグループ、宗教グループ、12-step program(依存症治療のための自助グループなど)が含まれる。極度に孤立した人では効果的ではないかもしれないが、ネットワークを広げようとする気持ちがあるようなら、診察中に一緒にOn-lineで検索し、ボランティアの機会やソーシャルグループ、なんとか教室、faith-based resourcesなどにつなげると良い。
2. 診察の機会を増やす
心理士につながらないような人では、家庭医が頻繁に会うことがサポートになる。しばしば家庭医は自分のできることは少ないと思いがちだが、もしかしたら患者にとっては苦難を共有したり、支持的に傾聴をしたりしてくれる唯一の存在かもしれない。頻回に会うことで、信頼や尊敬、安心感がdoctor-patient relationshipの中で強まり、将来的により強い介入(薬剤や紹介など)を受け入れやすくなるかもしれない。
3. 患者が感謝の気持ちに焦点を当てるよう支持する
大小に限らず、人生のポジティブなイベントに焦点を当てることは、容易でとても有効な手段である。ある専門科は、「感謝の日記」をつけることを推奨している。週に1回でもいいと言っている人もいる。頻度に関わらず、感謝の気持ちを書いたり記録したりすることは、一種の説明責任となったり振り返りの機会を作ることになることから有用であると考えられる。小さなことでもポジティブな出来事(知らない人からの笑顔、子どもの笑い声、美味しいご飯など)から振り返りを始めるとよい。その記録を定期的に受け取ることで、患者の価値観やゴールがわかる。それをもとに動機づけ面接を使って次の行動変容につなげることができる。
4. 呼吸法やマインドフルネスを教える
4秒呼吸法:4秒吸って、4秒止めて、4秒吐いて、4秒止める。寝室で行うと不眠症にも効果的。
マインドフルネス・祈り・瞑想:「目を閉じて。4回大きく息を吸いましょう。自分の呼吸に耳を傾けてください。穏やかで安心できる場所にいると想像して下さい。どんな気持ちでしょうか」
1回きりではなく、続けられているかフォローもしましょう。
5. 運動を処方する
定期的な運動の利益は多くの報告がある。難しさを感じる患者に対しては、オープンに彼らの懸念を聞き、現実的で適切で到達可能な運動目標をたてる。例えば、ジムの会員費は高いのでウォーキングや自転車、家での静止運動、ヨガのDVDといった代替案を出す。処方として記載することで重みが増す。これも外来のたびに確認する。できたことを賞賛し新たな壁を取り払う。
6. ルーチン化やスケジューリングで、行動を促す
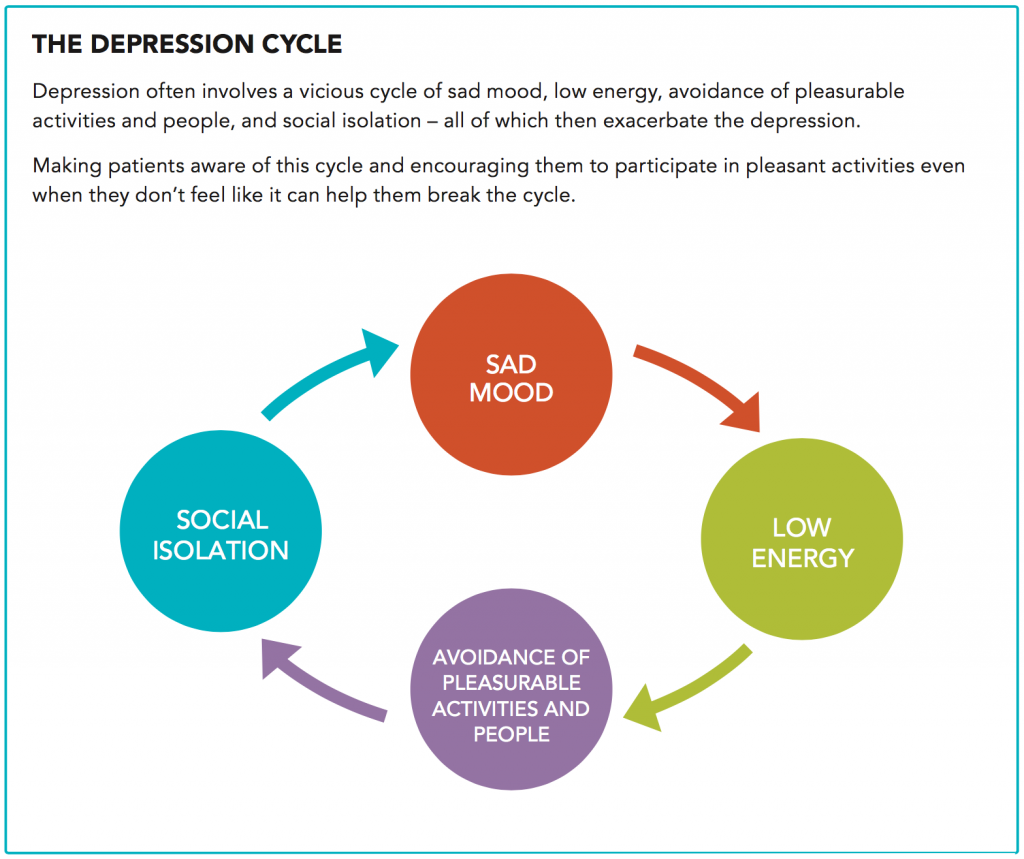
うつ病ではしばしば、抑うつ→無気力→好ましい行動や人々からの回避→社会的孤立→抑うつといった悪循環(下図)に入ることがある。行動療法は回避や孤立を減らすアプローチである。医師はこのサイクルを患者に説明し、たとえ気が乗らなくても何らかの活動に参加することを推奨する。行動を起こす前と後の気分を記録しておき、あとで見直すのもよい。
参加への抵抗
多くの患者はこれらのツールに最初は抵抗感を示す。多くの医師は、「きっとよくなるから頑張りましょう」と反射的に告げるが、大事なのは両価性や障壁を予想し、敬意を払い、探索することである。動機づけ面接法を用いると変化への準備度が推測できる。他にもcofidence ruler(重要度-自信度モデルみたいなもの)がある。さらに学びたい人は下記参照。
■Encouraging Patients to Change Unhealthy Behaviors With Motivational Interviewing, FPM, May/June 2011,
http://www.aafp.org/fpm/2011/0500/p21.html
より強力な治療への準備
多くの患者はこの6つのツールで十分に改善するが、重度のストレスやトラウマ、薬物依存、パーソナリティ障害、家族の問題(虐待など)をもつ場合は専門科への紹介が必要となる。またそれだけでなく、ピアサポートや12-step program、カップル/家族セラピー、オンライン教室、アプリなど多様なオプションを把握しておくと役立つだろう。そのための5つのTipsがある。
1. 観察した特定の出来事にフォーカスをあてる。ただしラベリングや精神医学的診断は避ける
「仕事を失ってから食欲がおちて眠れないのですね」
2. 感情的反応を整えて共感・心配を示す
「お母さんが亡くなり、怒りやとまどい、悲しみ、喪失感などの強い感情を持つのはもっともです。
あなたはお母さんととても仲が良かったですから、本当に悲しく辛いお気持ちだろうと思います。」
3. メンタルヘルスが身体症状に影響を与えることを説明する
「あなたのストレスが頭痛(吐き気、背部痛などなど)をより強くしていると思います。あなたはどう思われますか?」
4. 医師患者関係やチームアプローチの力を協調する
「一人で乗り切る必要はありません。私もサポートしたいと思っています」
5. 追加の治療は役に立つという希望をじわじわ伝える
「あなたと同じような方がカウンセラーと話してよくなっていましたよ。あなたもいかがですか?」
【開催日】
2017年8月16日(水)