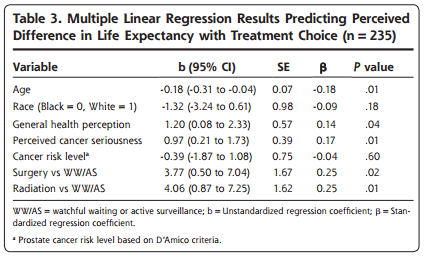
-文献名-
Masaru Iwata. Efficacy of Low-Dose Estrogen–Progestins and Progestins in Japanese Women with Dysmenorrhea: A Systematic Review and Network Meta-analysis. Advances in Therapy. 2002; 39: 4892-4909.
-要約-
Key point
なぜこの研究を行うのか?
日本人女性において、月経障害は仕事上の障害の主な原因であり、月経困難症は最も一般的な月経症状の一つである。したがって、月経困難症の疾病負担を改善することは、特に日本では不可欠である。月経困難症に対するプロゲスチン単独および低用量エストロゲン・プロゲスチン(LEPs)の有効性については十分な検討がなされていないため、本研究では、日本人女性における月経困難症の治療に使用可能なLEPsとプロゲスチンとの有効性の差を評価するために、システマティックレビュー、メタアナリシス、ネットワークメタアナリシスを行った。
この研究から何がわかったか?
直接メタアナリシスでは、原発性月経困難症における超低用量ノルエチステロン/エチニルエストラジオール(=ルナベルULD)の周期的レジメンを除き、いずれのタイプの月経困難症においても、またいずれのアウトカムにおいても、すべての薬剤とプラセボとの間に有意差を認めた、 また、8つのランダム化比較試験を含む間接的なネットワークメタ解析では、二次性月経困難症においてジエノゲストとノルエチステロン/エチニルエストラジオールの周期的レジメンの間にVASで有意差を認めたが、その他の薬剤間に差は認められなかった。LEPsとジエノゲストが原発性および続発性月経困難症に有効であることを確認し、治療成績の改善には周期的レジメンよりも継続的レジメンの方が有効である可能性を示唆した。
Introduction
月経困難症は月経に関わる症状として最も一般的であり、月経期の下腹部痛、腹部膨満感、悪心、嘔吐、頭痛、めまいなどの症状を特徴とし、QOLや生産性に悪影響を及ぼす。
原発性月経困難症は、原因となる疾患に関連しない月経痛であり、初経後2〜3年で発症することが多い。続発性月経困難症は主に生殖器の疾患(子宮腺筋症、子宮内膜症、子宮線維腫症)と関連している。子宮内膜症は、約70%の女性にみられる続発性月経困難症の原因であり、原発性月経困難症よりも長く続く月経困難症を引き起こすことが知られている。
原発性月経困難症と思われている患者の中に続発性が多く含まれる、原発性から続発性への移行がみられるといった報告もあり、明確な区別が難しい疾患群かもしれません。
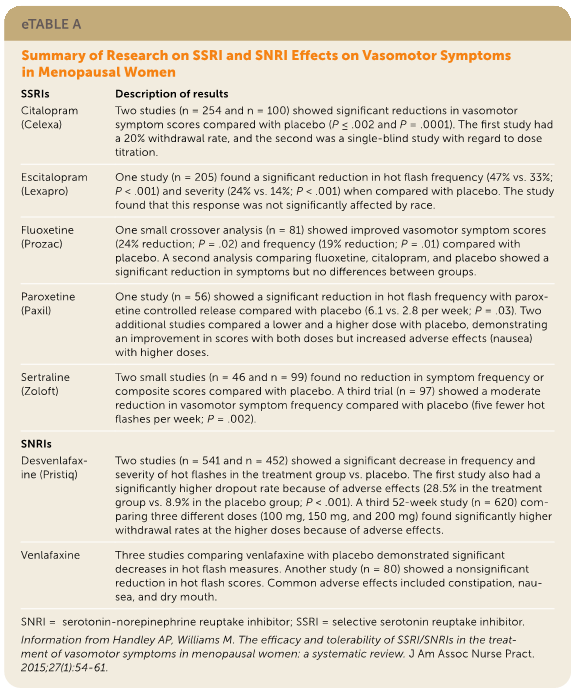
日本人女性における月経困難症に対するLEPsおよびプロゲスチンの有益な効果を示唆する研究はいくつかあるが、薬剤間の有効性の差は依然として不明である。
Methods
MEDLINE、Cochrane Library、医中誌のデータベースを検索して研究を同定し、原発性および続発性の月経困難症に対するLEPおよび黄体ホルモンを評価するために、全月経困難症スコアおよびvisual analogue scale(VAS)を転帰尺度として用いたRCTを対象とした。メタアナリシスおよびネットワークメタアナリシスにより結果を分析した。
2021年8月31日以前に発表された研究が対象。RCTまたはRCTのSR、日本で実施された研究で日本語もしくは英語のもの。参考文献リストから手作業で検索、未発表論文がないか確認済み。集められた論文の質の評価は Cochrane risk of bias tool を用いて評価した。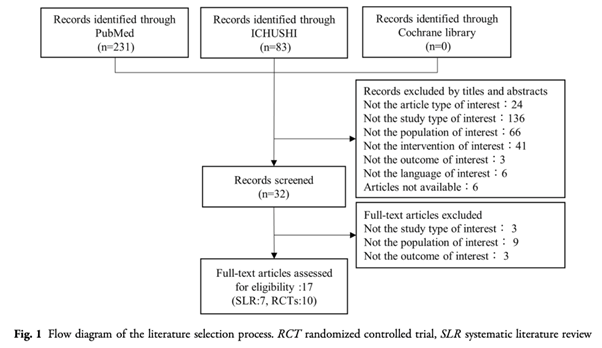
Results
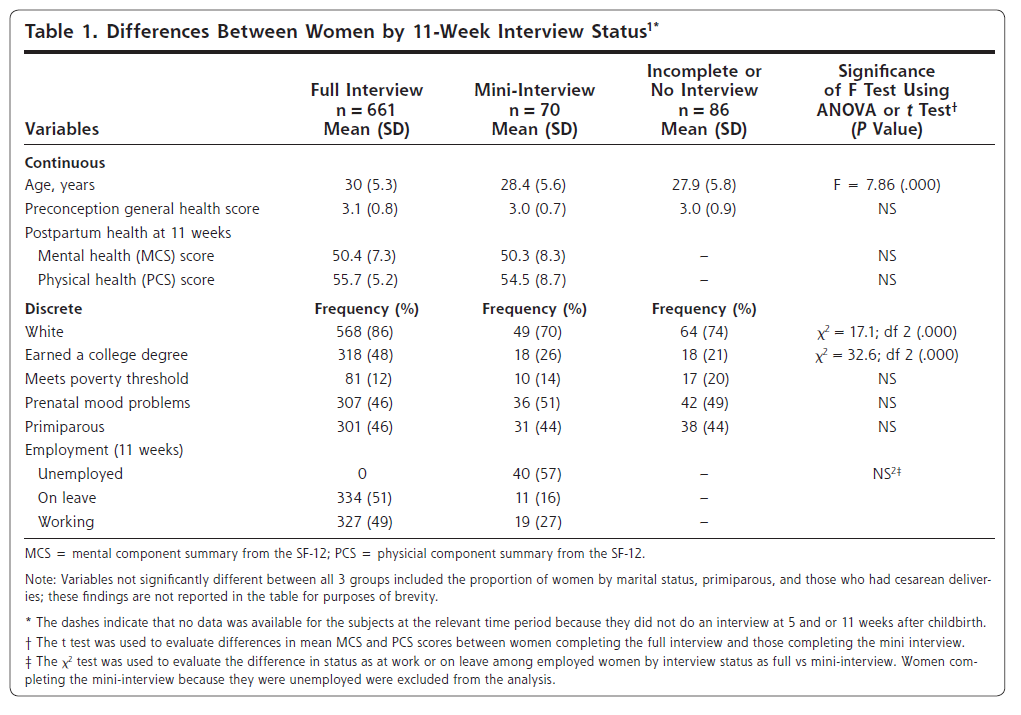
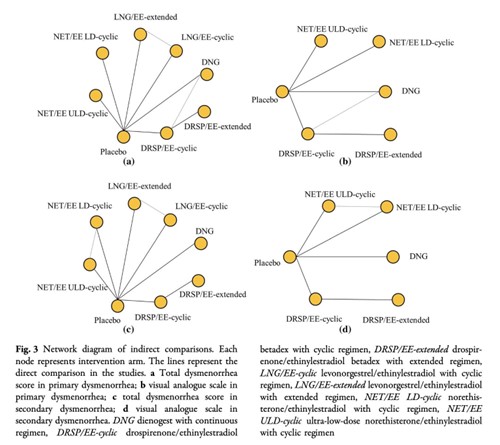
8件のRCTに関する10件の論文を同定し、7剤(LEPs6剤とプロゲスチン1剤)とプラセボを解析に含めた。
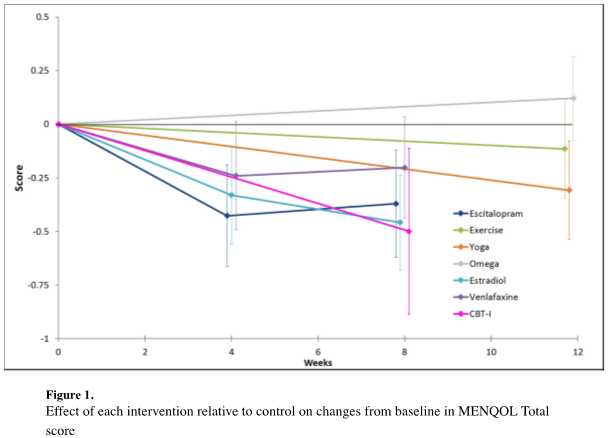
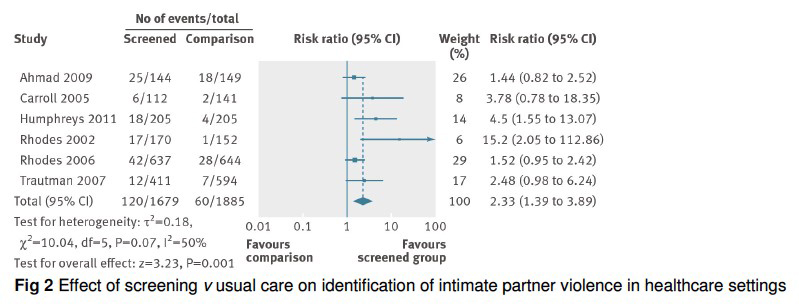
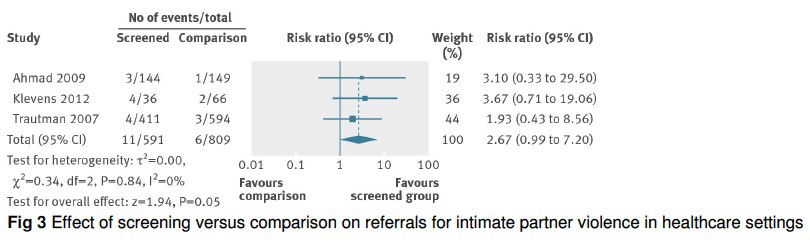
メタアナリシスでは、プラセボと比較して、ほぼすべての薬剤で月経困難症の総スコアとVASの改善が認められた。
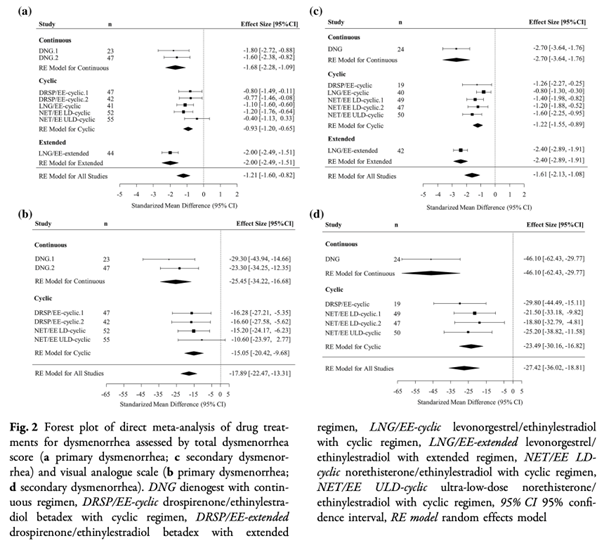
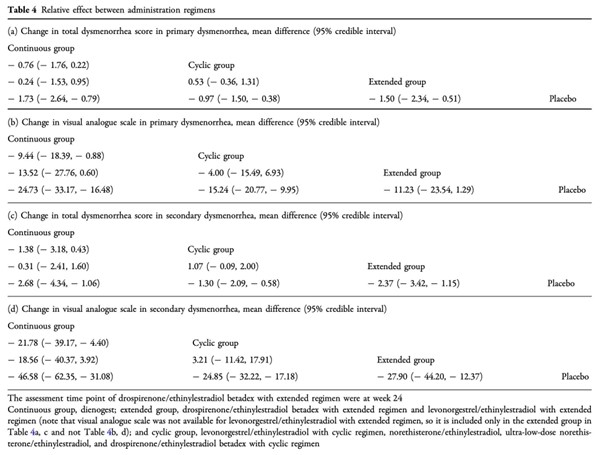
Fig.2それぞれの薬剤とプラセボとの比較
(DRSP/EEの周期投与と連続投与の比較は含まれない)
a:原発性 月経困難症スコア
b:原発性 VASスコア
c:続発性 月経困難症スコア
d:続発性 VASスコア
 参考:
参考:
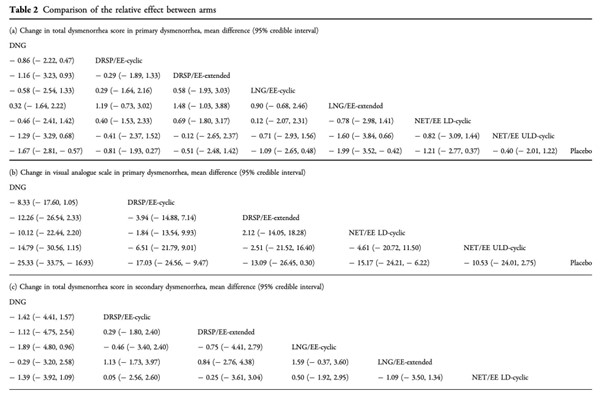
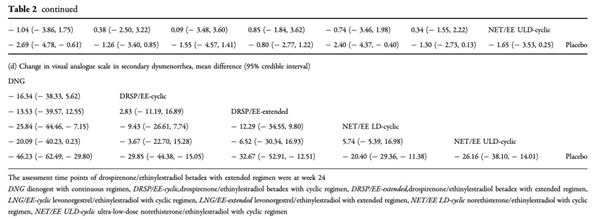
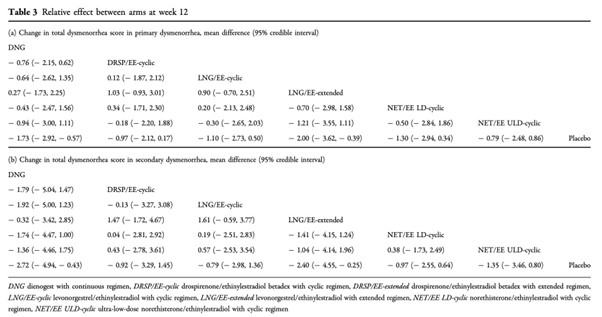
ネットワークメタアナリシスでは、続発性月経困難症のVASはNET/EE LD(周期投与)よりもDNGでより改善した。(平均差25.84[95%CrI44.46〜7.15])
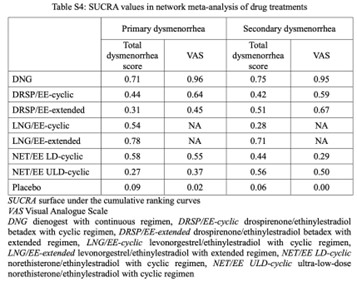
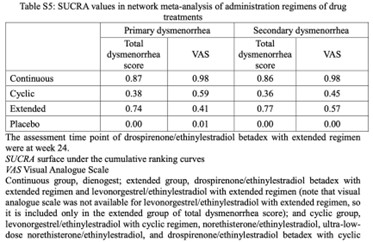
投与レジメンの比較では、LEPs(周期投与)よりもプロゲスチン持続投与でVASが改善し、LEPs(周期投与)よりもLEPs(延長投与)とプロゲスチン持続投与でSUCRA(surface under the cumulative ranking)が高くなった。
Discussion
月経困難症スコア、VASスコアともに治療群とプラセボ群の間には有意差がみとめられた。
続発性月経困難症でDNGがなぜ有効なのか?LEPsでは休薬期間に消退出血と骨盤痛を伴うがDNGにはないこと、高い黄体ホルモン活性による抗炎症作用と抗増殖作用が期待されることが理由になるだろう。子宮内膜症の治療容量の半分であることには注意。
LEPsの周期投与と連続投与の比較については、無月経期間(消退出血を含む)を長く作ることで疼痛が軽減された可能性が考えられる。消退出血頻度が少なくなることで「月経困難」の重症度が下がるか?という点については今回は評価されていない。
研究の限界としては、評価地点が月経周期の中で統一されていないこと、製薬会社主導の研究が多いこと、パブリケーションバイアス、集められた研究の数が少ないことが当てはまる。
参考pdf
https://med.mochida.co.jp/tekisei/dng202003.pdf
LEPsの種類について
黄体ホルモン:アンドロゲン作用の順でNET→LNG→DSG→DRSP
NET/EE ルナベルLD/ULD
LNG/EE トリキュラー(アンジュ)、ジェミーナ(連続投与)
DSG/EE マーベロン
DRSP/EE ヤーズ、ヤーズフレックス(連続投与)
副作用について
今回の論文では触れられていないが、DNGはLEPsと比較して血栓症発生リスクは有意に低い。一方で不整性器出血の割合はかなり高い。
周期投与と延長投与に関しては、延長投与での有意な血栓症発生リスクの増加は示されていないが、不整性器出血のリスクはあがることが示されている。悪性腫瘍に関しての報告はみつけられなかった。
【開催日】2024年11月6日