-文献名-
Paulo M. Alves, Karan R. Kumar, Justin Devlin, et al.In-Flight Medical Events on Commercial Airline Flights. JAMA Netw Open. 2025;8;(9):e2533934.
-要約-
■Introduction
2025年には約50億人の乗客が飛行すると予測されており、搭乗者数が増え続けるにつれて機内での医療緊急事態の可能性も高まる。機内は資源が限られ、確定的治療へのアクセスが遅れる環境である。ほとんどのイベントは比較的軽度であるが、その頻度、特徴、管理、および結果に関するデータは依然として不足している。先行研究は機内医療イベントの特性を明らかにしようとしてきたが、そのほとんどは単一の航空会社や特定の地理的地域に限定されていた。本研究は、大規模な多国籍データセットを使用して、その疫学、資源利用、および結果を調査し、世界の民間航空における機内医療イベントの包括的な特性を提供することを目的としている。
■Methods
2022年1月1日から2023年12月31日までの民間航空機における機内医療イベントの観察コホート研究を実施した。ソースデータは、MedAireの臨床データベース(5大陸、100以上の航空会社に専門的なリアルタイム医療ガイダンスを提供する世界的な地上サポートセンター)の問い合わせを通じて取得した。このセンターは、研究期間中の全世界の民間航空交通の約31%を占めていた。この医療サポートセンターは米国の外傷センターにあり、遠隔医療、航空会社プロトコル、飛行生理学の専門知識を持つ、常駐の専任救急医によって運営されている。航空機のドアが閉まった後に起こったイベントを対象としたが、離陸前に発生した事象(地上引き返し)および乗務員に関する事象は除外した。本研究では、飛行距離を短距離(<1500km)、中距離(1500~3999km)、長距離(4000~12000km)、超長距離(>12000km)のカテゴリを使用して定義した。主要評価項目は、医療緊急事態による航空機の目的地変更であり、副次評価項目は着陸時の病院への搬送および機内死亡であった。目的地変更の決定はプロトコル化されておらず、通常は地上医師や機内の医療ボランティアからの意見が求められたが、目的地を変更する最終決定は機長の手に委ねられ、医療的、運用的、および物流的な要因の組み合わせによって影響を受けた。統計解析Rソフトウェアを使用してデータを分析し、単変量および多変量ロジスティック回帰分析を実施した。
■Results
研究期間中、84の航空会社で発生し、地上医療サポートセンターに報告された77,790件の機内医療イベントが分析に含まれた。関与した乗客(女性 42,316人 [54.4%]、男性 33,142人 [42.6%])の年齢中央値(IQR)は43(27-61)歳であった.報告されたイベントのほとんどは国際線(52,594件[67.6%])で発生し、長距離路線(38,599件 [49.6%])が最大の割合を占めた。(表1)。
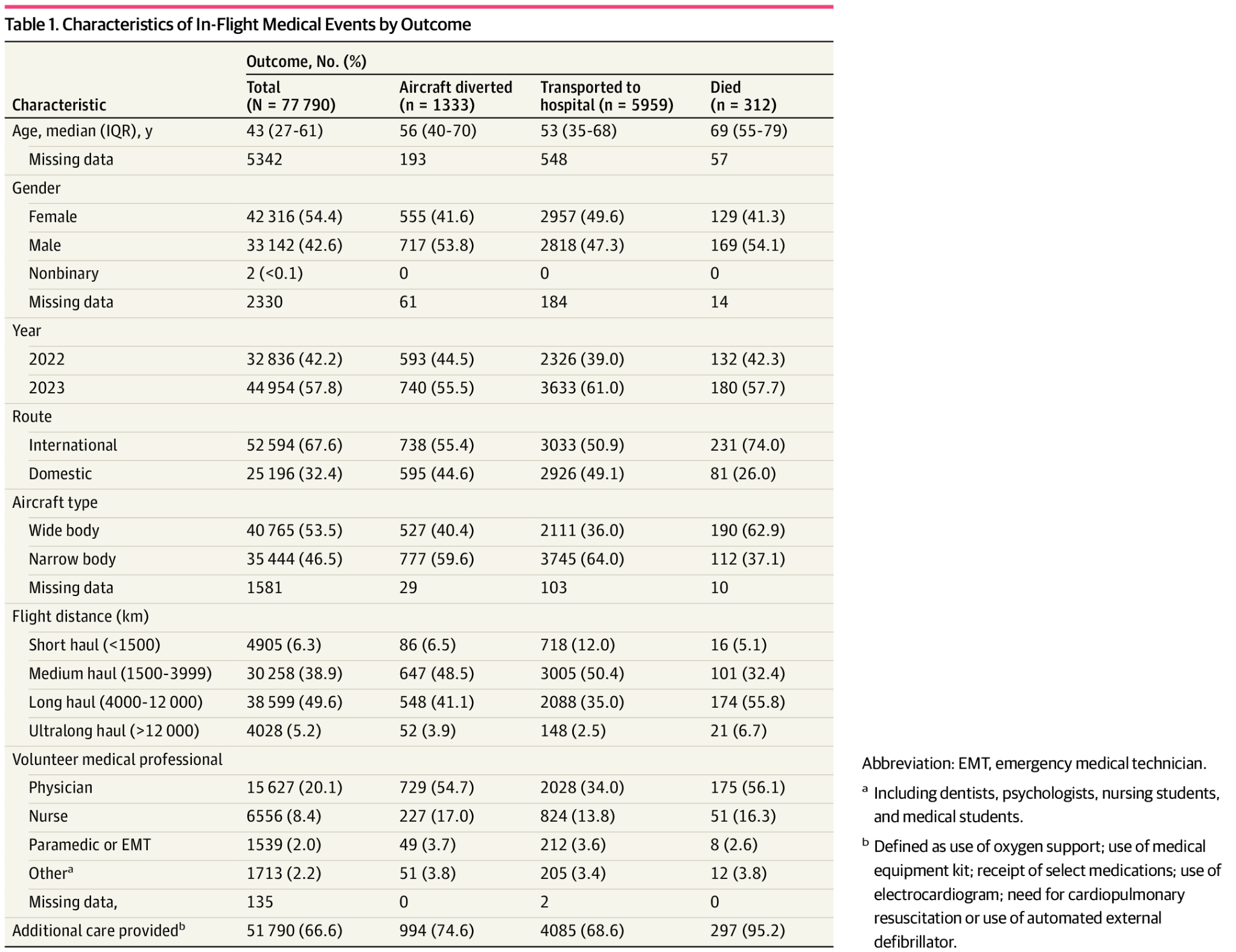
機内医療イベントの発生率は、全世界のサンプルでは延べ乗客100万人あたり39件、または10億RPK(有償旅客キロメートル)あたり17件であった。一方、米国の9つの航空会社とその地域子会社では、発生率は延べ乗客100万人あたり33件、10億RPKあたり15件、またはフライト212回に1件であった。機内医療イベントの発生率の中央値(IQR)は、フライト199回(139-291回)に1件であり、航空会社間でかなりのばらつきがあった(フライト114回に1件からフライト480回に1件) 。(表2)
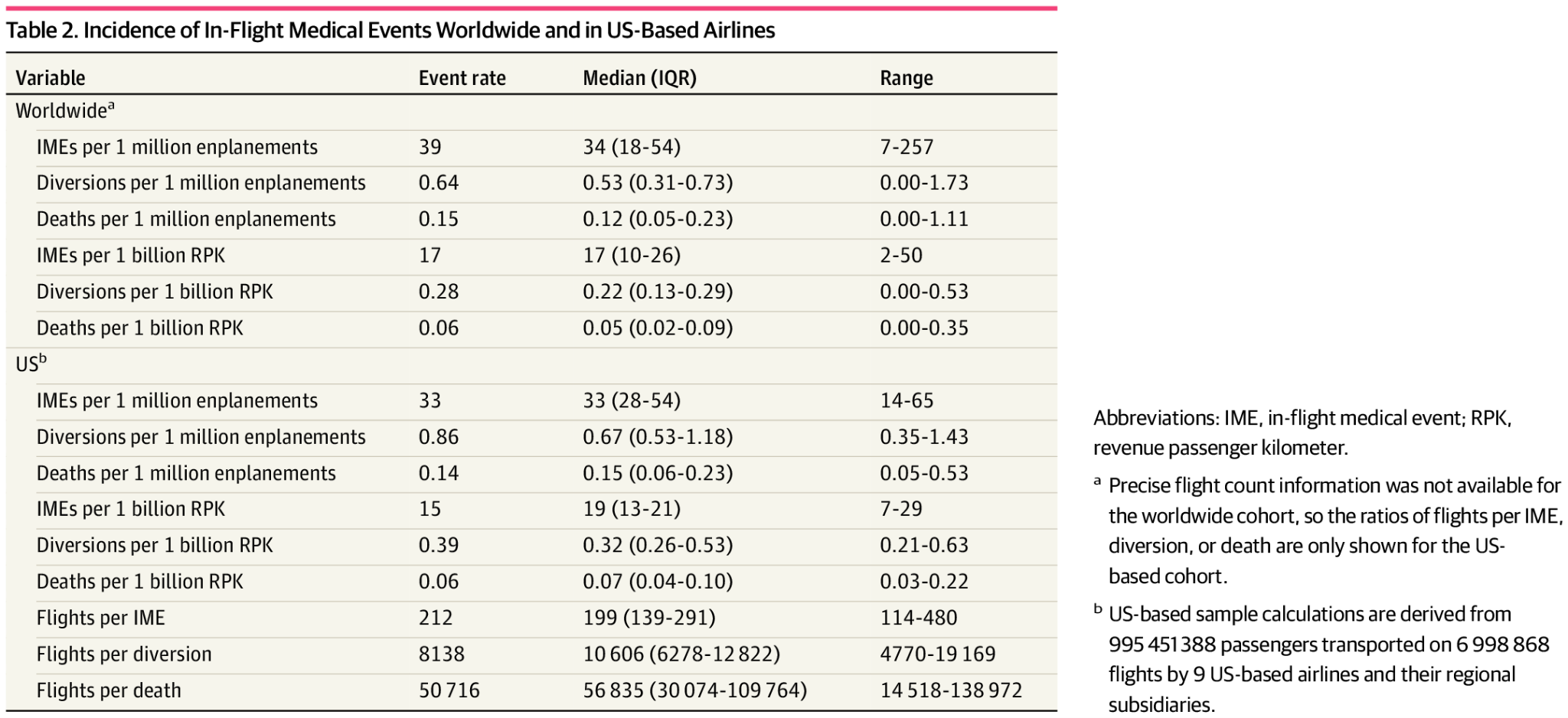
全機内医療イベントのうち、だいたい(41,220件 [53.0%])は機内での助言と治療のみを必要とし、着陸時にそれ以上の介入を必要としなかった。12,263件(15.8%)の患者が現場での治療のみであり、5,959件(7.7%)がさらなる治療のために病院への搬送を必要とし、4,536件(5.8%)が医療支援を辞退し、312件(0.4%)が死亡し、13,500件(17.4%)はその他の転帰であった。(下図)
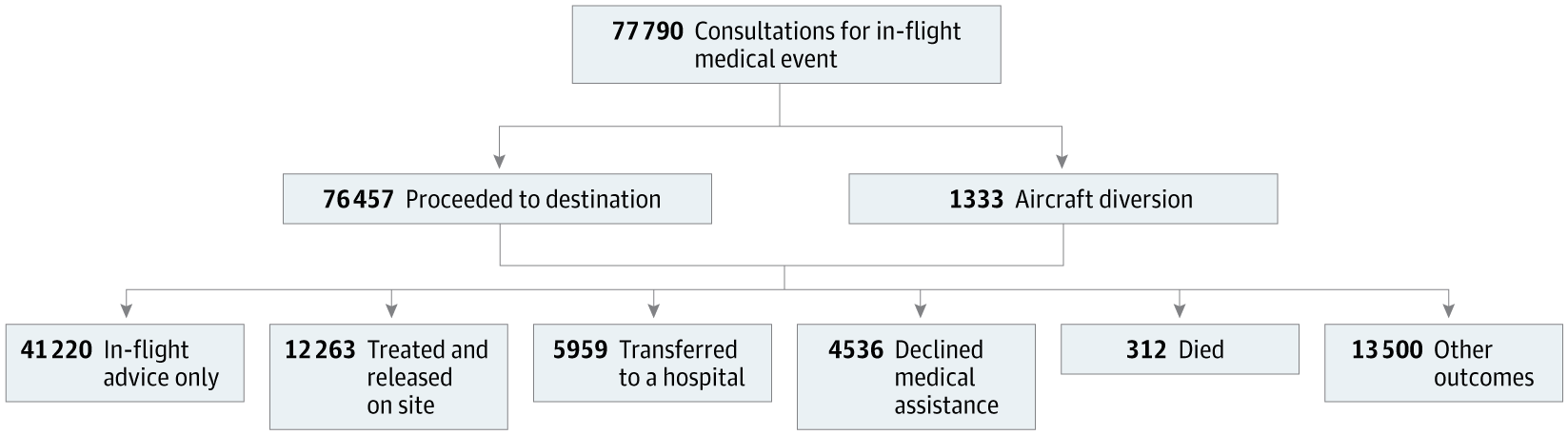
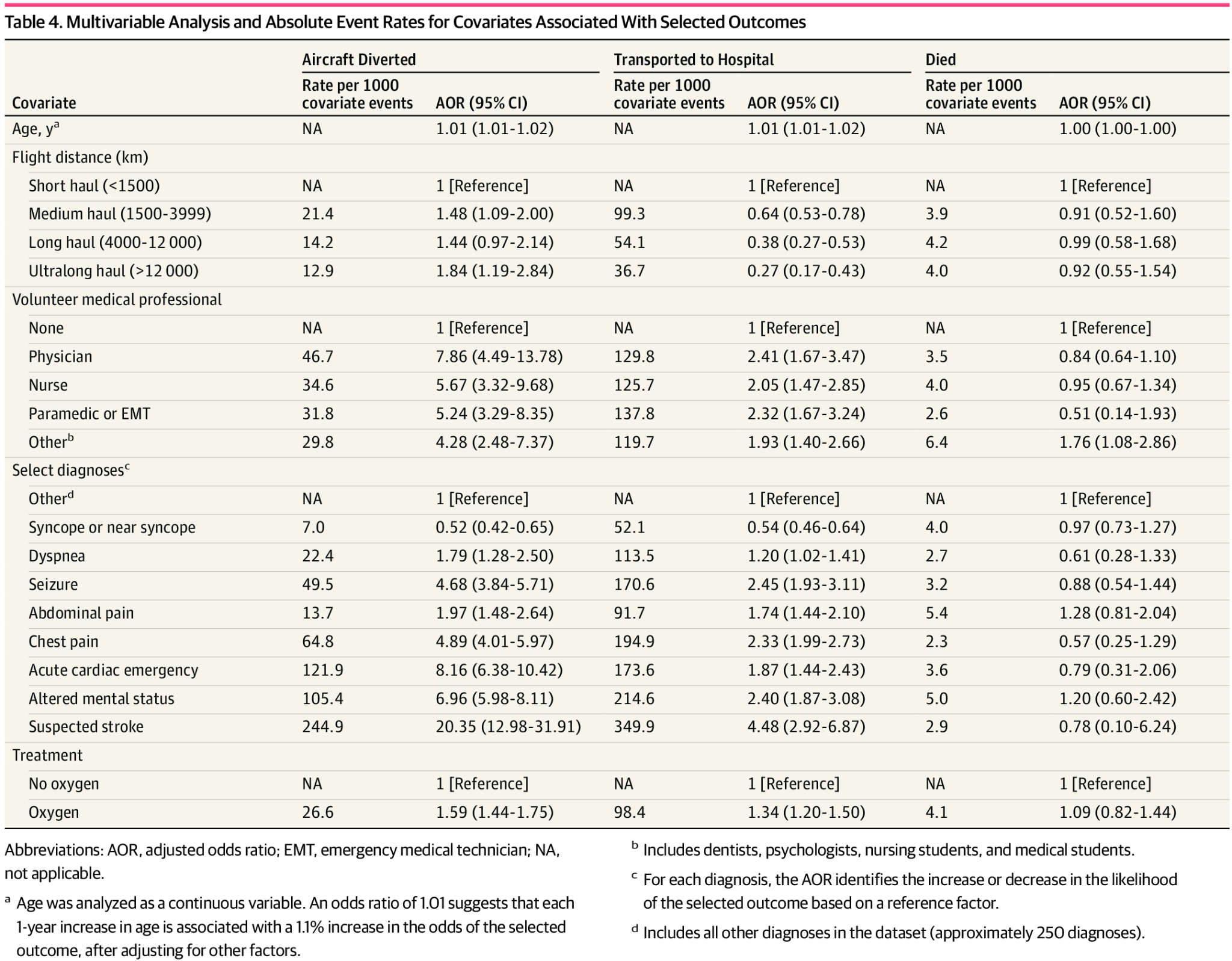
医療的背景を持つ乗客ボランティアは、25,570件のイベント(32.9%)で支援し(表1)、そのほとんどのケースで医師がケアを提供した。医療ボランティアは、目的地変更の1,056件(79.2%)および死亡に至った246件(78.9%)に関与した。医師が支援したイベントは、他の医療専門家が関与したイベントと比較して、目的地変更のオッズが高いことと関連していた。医療緊急事態による航空機の目的地変更は、1,333件(1.7%)で発生した。目的地変更に関与した乗客の年齢中央値(IQR)は56(40-70)歳であった。目的地変更の最も一般的な原因は、神経系の問題(542件 [40.7%])および心血管系の状態(359件 [26.9%])であった。
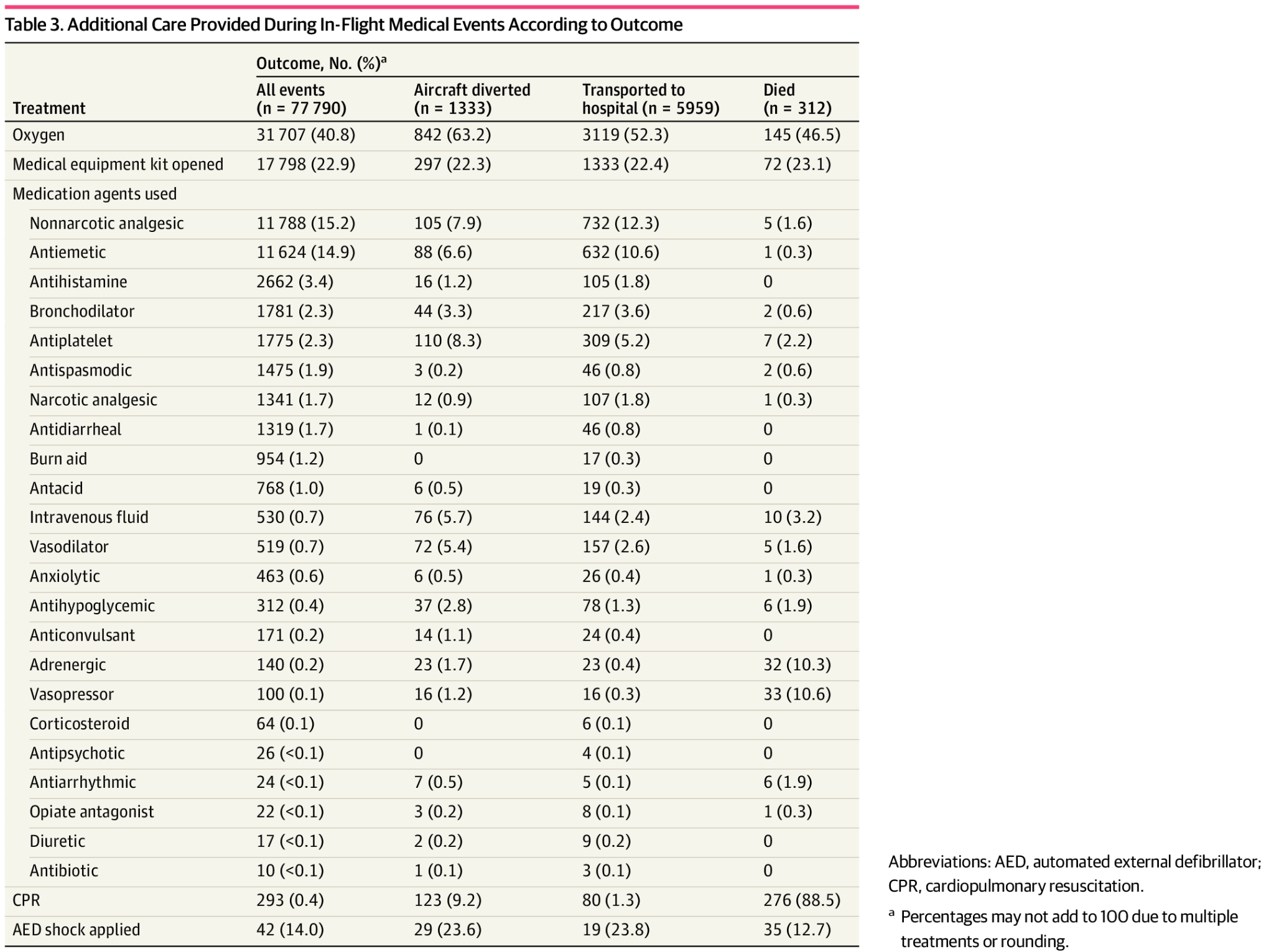
酸素療法は最も頻繁な介入であり、31,707件(40.8%)の機内医療イベントで使用され、目的地変更に至った842件(63.2%)の症例も含まれていた。医療機器キットは、症例の17,789件(22.9%)で使用されており、非麻薬性鎮痛剤(11,788件 [15.2%])および制吐剤(11,624件 [14.9%])が最も頻繁に投与された治療薬であった。心肺蘇生(CPR)は293件(0.4%)で行われ、自動体外式除細動器(AED)によるショックは42例で実施された(表3)。合計312人の乗客(0.4%)が飛行中に死亡し、その年齢中央値(IQR)は70(60-78)歳であり、死亡の大半(276件[88.5%])は急性心疾患によるものであった。
多変量解析では、航空機の目的地変更のオッズが最も高かった要因は、脳卒中疑い(AOR,20.35)、急性心疾患(AOR,8.16)、および意識変容(AOR,6.96)であった(表4)。超長距離フライト(AOR, 1.84)および医師の乗客ボランティアの関与(AOR,7.86)も、目的地変更のオッズが高いことと関連していた。脳卒中疑い(AOR,4.48)および発作(AOR,2.45)は、その後の病院への搬送と関連していた 。
■Discussion
この研究では、機内医療イベントの発生率(延べ乗客100万人あたり39件、フライト212回に1件)が、先行研究が報告した率(延べ乗客100万人あたり16件、フライト604回に1件)よりも高いことがわかった。メディカルツーリズムの増加傾向も、機内での医療事象の発生に拍車をかけていると考えられる。また航空旅行特有の生理的ストレス要因(例えば、運動制限、客室内の気圧低下、相対的な低酸素状態など)は、既存の疾患を悪化させたり、急性疾患を引き起こしたり、乱気流などの機内における危険によって負傷につながる可能性がある。私たちは、大規模な多国籍データセットを活用し、機内医療事象の疫学、管理、および短期的な転帰を特徴づけ、航空機の緊急着陸や着陸後の医療処置に関連する主要な要因を特定した。先行研究と同様に、機内医療イベントのほとんどは機内での助言のみで対応可能であることが分かった。本研究における目的地変更は1.7%と、先行研究(4%~15%)と比較して低い値を示しているが、より最近のデータとは一致しており、これは遠隔医療の進歩や航空会社の医療プロトコルの改善を反映している可能性がある。しかし、この結果は、現在では地上医療支援センターの利用がより一般的になり、以前は最も深刻な症例に限定されていた電話相談の敷居が低くなったことに関連している可能性が高いと考えられる。この変化は、機内医療イベントの発生率が、Petersonらが報告した100万人乗客あたり16件、604便あたり1件という発生率と比較して、本研究では100万人乗客あたり39件、212便あたり1件と高い値を示していることからも裏付けられる。医療ボランティアは症例の32.7%で支援を提供し、不可欠な役割を果たした。医師が最も頻繁に関与し(全イベントの20.1%)、その関与は目的地変更のオッズの有意な増加と関連していた。しかし、我々のデータは関連性のみを示し、因果関係を確立するものではないため,医療ボランティアの関与が目的地変更の増加につながったのか、あるいはこれらのイベントの複雑性の高さを反映しているのかは不明である。医療従事者の関与と航空機の目的地変更との間に観察された関連性は、医師がより重篤な事象で呼ばれることが多いことから、適応による交絡を反映している可能性が高いと考えられる。航空機を目的地変更する決定は、医学的要因を超え、複雑な運用上の考慮事項を含み、最終的には機長に委ねられる。脳卒中、急性心疾患、意識変容といった特定の状態は目的地変更と強く関連しているが、天候、燃料搭載量、適切な医療機関への近さ、患者を機内で安定させられるかどうかも最終決定に寄与する。
Strengths and Limitations
本研究には、大規模なサンプルサイズ、構造化データセット、および世界的な対象範囲といったいくつかの強みがあるが、一方で重要な限界も存在する。第一に、遡及的分析であるため、データ入力エラーの可能性があり、第二に着陸直後の転帰を超える患者の経過を評価できなかった点がある。第三に、医療イベントの正確な発生時期と飛行の残りの飛行時間との正確な関係を考慮できなかった点がある。これは特に最終降下中にイベントが発生した場合、目的地変更の可能性に影響を与える可能性がある。最後に、我々の分析は地上医療サポートセンターに報告された機内医療イベントに限定されていた。センターの関与はかなり異なり、これは航空会社固有のプロトコル(いつ地上サポートに相談を求めるか)によって引き起こされる可能性が高い。
■Conclusions
77,790件の機内医療イベントを対象としたこのコホート研究では、このようなイベントが以前に報告されたよりも頻繁に発生していることがわかった。世界的な民間航空の拡大が続く中、機内医療イベントは避けられない課題であり続け、協調した対応と明確に定義された医療プロトコルが必要とされる。これらのイベントを正確に理解することは、航空会社の方針を策定し、客室乗務員の訓練を最適化し、機内の医療準備体制を強化するために不可欠である。
【開催日】2025年11月12日