‐文献名-
Ueda P, Söderling J, Wintzell V, Svanström H, Pazzagli L, Eliasson B, Melbye M, Hviid A, Pasternak B.
GLP-1 Receptor Agonist Use and Risk of Suicide Death.
JAMA Intern Med. 2024 Nov 1;184(11):1301-1312. doi: 10.1001/jamainternmed.2024.4369. Erratum in: JAMA Intern Med. 2024 Nov 1;184(11):1396. doi: 10.1001/jamainternmed.2024.6163.
PMID: 39226030; PMCID: PMC11372654.
https://pubmed.ncbi.nlm.nih.gov/39226030/
‐要約-(Abstract)
重要性・背景 グルカゴン様ペプチド-1(GLP-1)受容体作動薬の使用と,自殺念慮および自傷行為のリスク増加との関連について懸念が提起されている.肥満手術後にGLP-1が増加することが知られていることもあって(Ann Surg 2009; 250: 234-241),GLP-1受容体作動薬で自殺念慮が増加する可能性が懸念されていた.2型糖尿病の治療および減量のために使用されるGLP-1受容体作動薬と自殺念慮との関連に関する懸念は,米国食品医薬品局(および欧州医薬品庁)に提出された症例報告に続いて提起された.
目的 日常的な臨床現場におけるGLP-1受容体作動薬の使用と自殺死のリスクとの関連を評価すること.
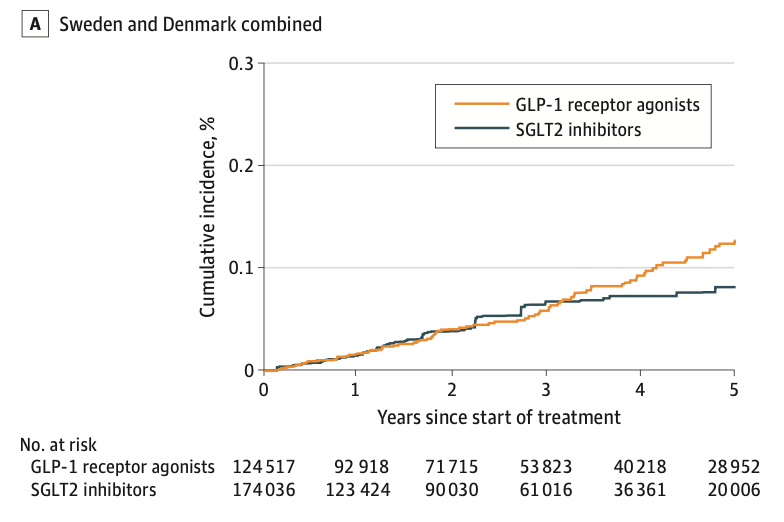
デザイン,設定,参加者 この実薬対照・新規使用者コホート研究では,2013年から2021年までのスウェーデンとデンマークの全国的な登録データを使用した. GLP-1受容体作動薬または比較薬であるナトリウム・グルコース共輸送体-2(SGLT2)阻害薬による治療を開始した18歳から84歳の成人を対象とした. データは2024年3月から6月にかけて分析された.
曝露 GLP-1受容体作動薬またはSGLT2阻害薬による治療の開始.
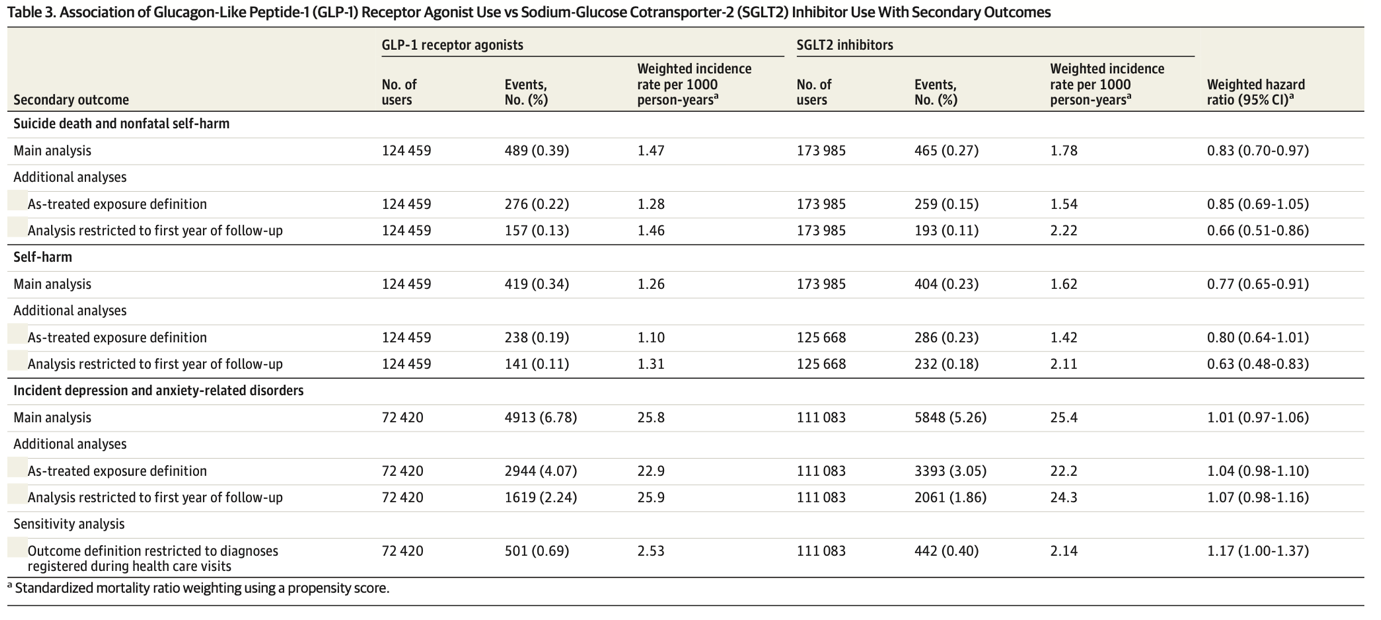
主要アウトカムと測定項目 主要アウトカムは,死因登録に記録された自殺死であった. 副次アウトカムは,自殺死と非致死的自傷行為の複合,およびうつ病と不安関連障害の新規発症の複合であった. 傾向スコア重み付けを用いて,ハザード比(HR)と95% CIを両国で個別に計算し,メタアナリシスで統合した.
結果 合計で124,517人の成人がGLP-1受容体作動薬を,174,036人がSGLT2阻害薬を開始した. GLP-1受容体作動薬使用者の中で,平均(SD)年齢は60(13)歳であり,45%が女性であった. 平均(SD)2.5(1.7)年の追跡期間中に,GLP-1受容体作動薬使用者で77件,SGLT2阻害薬使用者で71件の自殺死が発生した.重み付け後の発生率は,1000人年あたり0.23件対0.18件(HR, 1.25; 95% CI, 0.83-1.88)であり,絶対差は1000人年あたり0.05(95% CI, -0.03~0.16)件であった. 自殺死と非致死的自傷行為のHRは0.83(95% CI, 0.70-0.97)であり,新規発症のうつ病および不安関連障害のHRは1.01(95% CI, 0.97-1.06)であった.
結論と関連性 主に2型糖尿病患者を含むこのコホート研究では,GLP-1受容体作動薬の使用と自殺死,自傷行為,または新規発症のうつ病および不安関連障害のリスク増加との関連は示されなかった.GLP-1受容体作動薬使用者における自殺死は稀であり,信頼区間の上限は,1000人年あたり0.16件以下の絶対リスク増加と矛盾しないものであった.
Discussion(本文中のものを抜粋)
•測定されていない交絡因子: 精神障害や社会経済的地位など,多くの潜在的な交絡因子を調整したが,測定されていない交絡
が結果に影響を与えた可能性は否定できない.
•一般化可能性の問題: この研究の対象は主に2型糖尿病患者であった.そのため,糖尿病ではない肥満患者にこの結果をその
まま当てはめることはできない可能性がある.
•薬剤ごとの影響: 使用された薬剤は主にリラグルチド(ビクトーザ)とセマグルチド(オゼンピック,ウゴービ,リベルサ
ス)であった.個々の薬剤ごとに自殺念慮との関連が異なる可能性はあるが,イベント数が少なかったため,薬剤ごとの詳細
な分析はできなかった.
•追跡期間: GLP-1受容体作動薬使用者の平均追跡期間は2.7年だった.より長期間使用した場合にリスクが現れる可能性は残
っている.
•アウトカムの誤分類と過少報告:
o一部の自殺死が誤って分類されている可能性がある.
o特にデンマークでは,致死的でない自傷行為は過少報告される傾向があり,このアウトカムの絶対リスクは過小評価されて
いる可能性が高い.
o自殺死や医療機関での診断に至らなかった自殺念慮や自傷行為は評価できていない.
•統計的検出力の限界: 自殺死のリスクが低かったため,研究の検出力には限界があり,より小さなリスクの差を検出すること
はできなかった.
【開催日】2025年8月13日