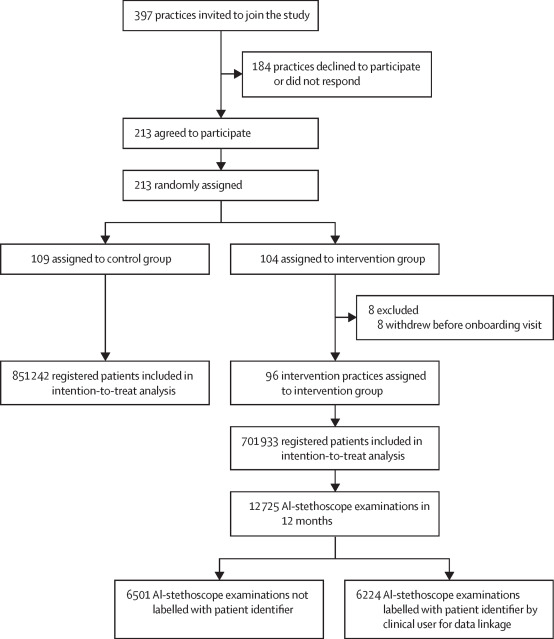
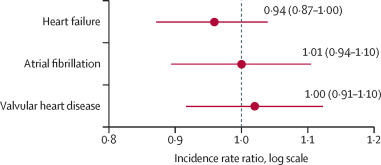
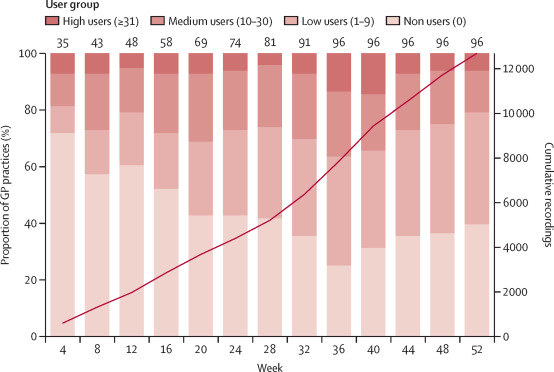
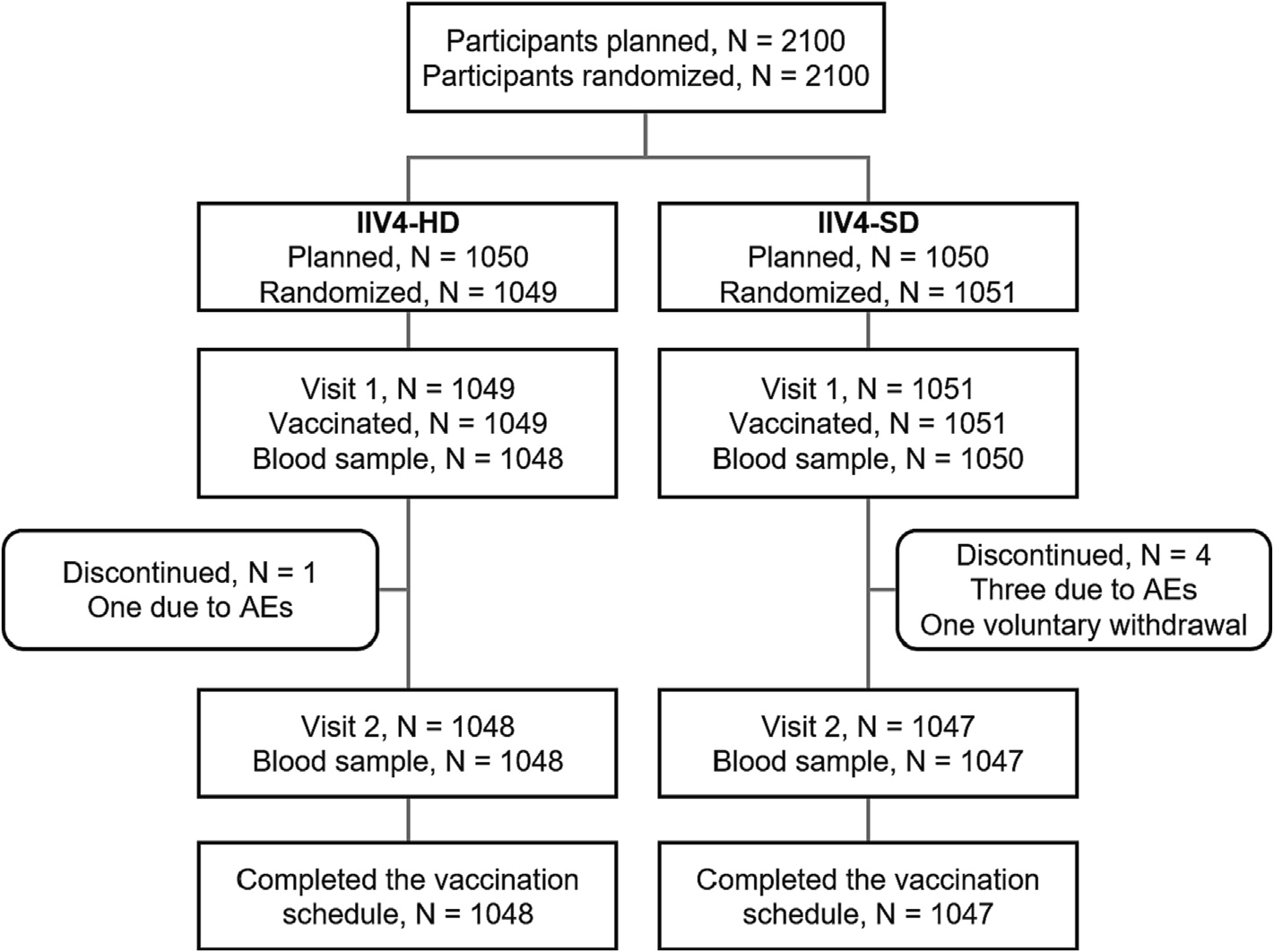
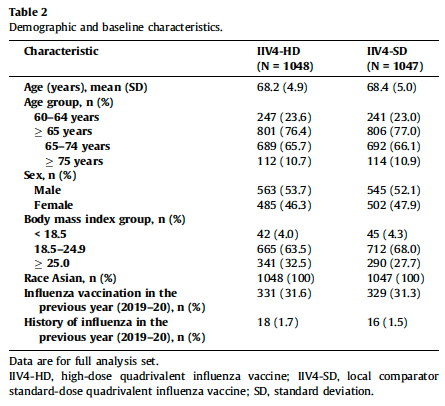
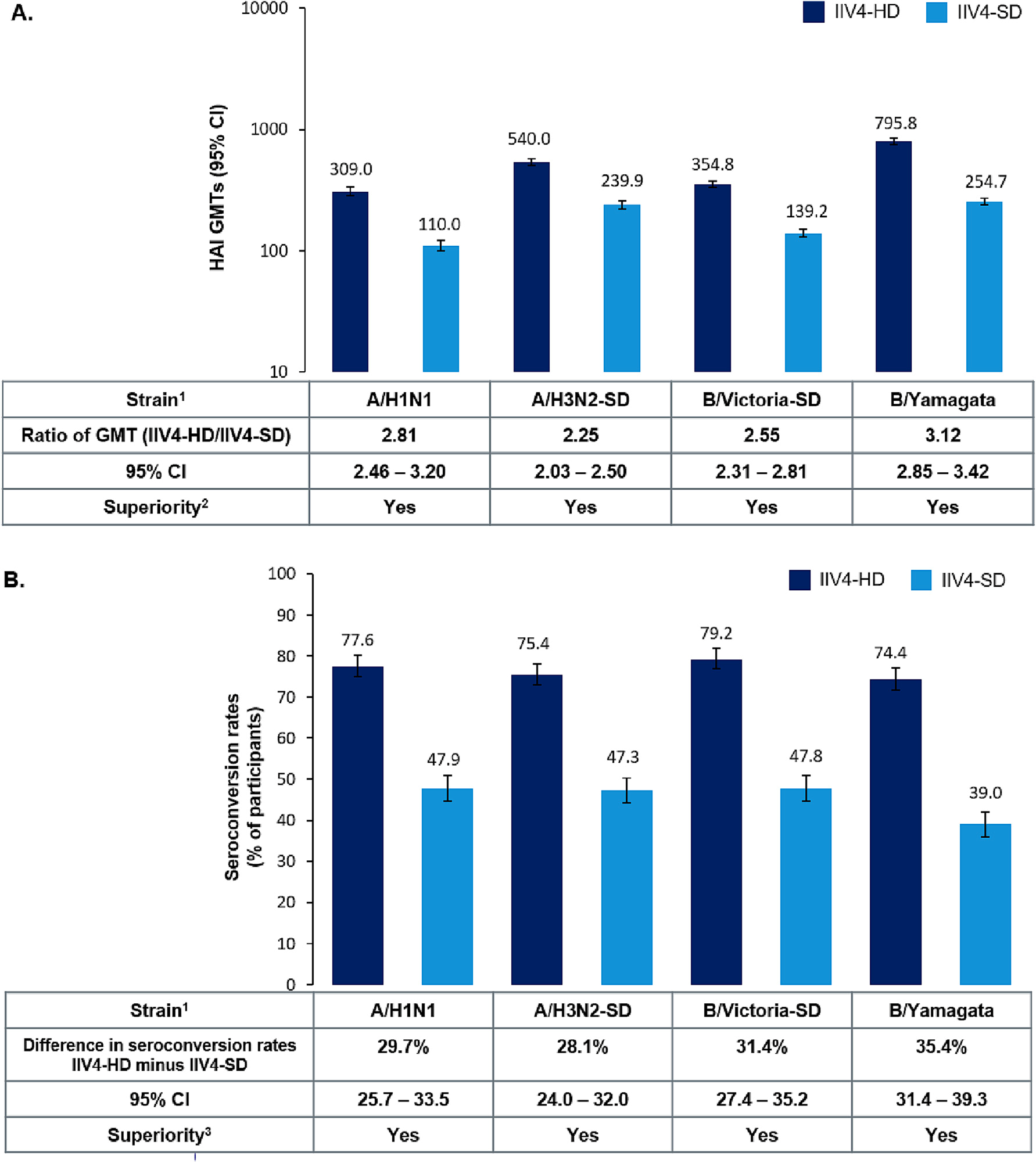
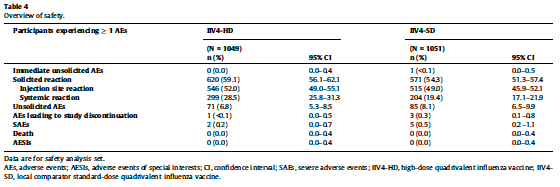
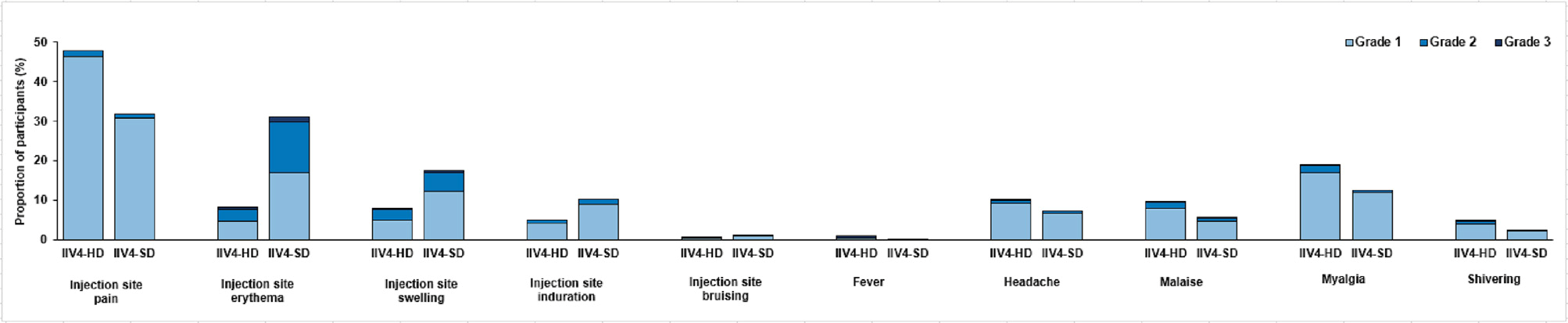
-文献名-
Clement T. A misstep is not the end of the dance: embracing the challenges of reflective practice. Education for Primary Care. 2026. DOI: 10.1080/14739879.2026.2613406
-要約-
(アブストラクト和訳)
臨床教育者にとって耳が痛くなるような(直面せざるを得ない)、省察的実践に関する主張がいくつか存在する。例えば、省察のモデルはしばしば、自身は省察を行わない教師によって教えられている、といったことである。これらの主張を真摯に受け止め、著者は自らの省察能力を向上させるために、省察的実践の一形態である「意図的気づき(Intentional Noticing)」を実践することを決意した。
本稿では、臨床実習指導者のグループに携わっていた同僚が発した「もし聞きたいなら、一つ(考えが)あるわよ」というフレーズの吟味から始め、具体的な事例を用いて「意図的気づき」の特徴を概説する。
本稿が取り上げるのは、その後機会が訪れた際に、著者自身がそのような誘いかけのコメントを発せられなかったという失敗、とっさの状況下(in the heat of the moment)で自らの教育的価値観と一致した行動をとることの難しさ、「探究学習」と「教え込み(didactic teaching)」の間にあるとされる緊張関係の探求、そして最終的にこの緊張関係をうまく処理する方法を見つけ出す過程である。
この事例は、省察が困難な作業であること、そして教育が完全に成功することは決してなく、終わりなき調査と試行のプロセスであることを浮き彫りにしている。
著者は、「意図的気づき」が、長期にわたり自らの実践を研究し、無反省な行動(unreflective doing)という課題に立ち向かい、将来試すべき新しいアイデアを発見するための有用な方法であることを見出した。
(全文和訳は別途共有します)
まとめ
① 「意図的気づき(Intentional Noticing)」による省察の習慣化
他者の優れた声かけや自分自身の失敗に対して意識的に「気づき(目印をつけ)」、それを記録し、意味づけをして次の行動に繋げるプロセスは、我々が陥りがちな「無反省な指導(unreflective doing)」を脱し、指導力を継続的にアップデートするための強力で実践的なツールである。
1. Marking(標識づけ):気づいた出来事を重要なものとして記録する
2. Recording(記録):出来事の簡潔な記述を行う
3. Sensemaking(意味づけ):何が起きたかを説明しようとする
4. Responding(応答):次に試みる行動を考える
② 「探究学習(引き出す)」と「教え込み(与える)」の葛藤への対処
学習者に自ら答えを出してほしいという思いと、行き詰まった学習者を助けたい(教えたい)という思いのジレンマは、多くの指導者が直面するものである。この葛藤のなかで不適切な問い詰め(Guess what I’m thinking)をしてしまうのを防ぐには、「今は純粋なファシリテーターから、知識を提供する役割に移行する」と学習者へ明示的に伝えるなど、意図的な役割の切り替えが有効である。
※参考:Schwarzの6つのファシリタティブ役割
ファシリテーター: 議論の内容には中立を保ち、集団のプロセス改善に特化して意思決定を支援します。
ファシリタティブ・コンサルタント: プロセス支援に加え、自身の専門的な見解や解決策もあわせて提供し導きます。
ファシリタティブ・コーチ: メンバーが自身の思考や行動を客観的に振り返り、主体的な気づきを得られるよう促します。
ファシリタティブ・トレーナー: 参加型の対話プロセスを通じ、新たな知識やスキルの効果的な習得と実践をサポートします。
ファシリタティブ・メディエーター: 対立する当事者間に入り、相互理解に基づいて建設的な問題解決と合意形成を仲介します。
ファシリタティブ・リーダー: 自らの意見を透明性をもって示しつつ、メンバーからの反証も促してチームを率います。
③ 失敗(ミスステップ)は「ダンスの終わり」ではなく、次へのステップである
完璧な教育というものは存在せず、とっさの状況下で自分の教育理念と矛盾した行動(失敗)をとってしまうことは誰にでもある。しかし、その失敗を隠さずに省察し、次に試すべき新しいアイデアを見つけ続ける限り、それは「終わりのない探求と試行のプロセス」の一部であり、決して致命的な終わりではない。
【開催日】2026年3月11日