―文献名―
Takuya Aoki, et al. Impact of Primary Care Attributes on Hospitalization During the COVID-19 Pandemic: A Nationwide Prospective Cohort Study in Japan. Ann Fam Med. 2023 Jan-Feb;21(1):27-32.
doi: 10.1370/afm.2894.
―要約-
【背景】
死亡率、合併症、医療費の増加に関連する入院の予防は、プライマリケアの重要な役割である。COVID-19のパンデミック以前の研究では、質の高いプライマリ・ケアの本質的な属性と入院の減少との関連性が検討されている。例えば、システマティックレビューでは、プライマリ・ケア医との継続性が高ければ入院の総数が減少すると報告されている。他の研究では、プライマリ・ケアへのアクセスが良く、より包括的であれば入院の減少につながることが示されている。パンデミックの間、プライマリケア提供者は、通常の医療に加えて、患者のトリアージ、COVID-19の治療とワクチン接種を支援するためにリソースを割いた。さらに、米国や日本で行われた研究では、パンデミック時に外来受診数が減少し、遠隔医療による受診が増加したことが一貫して報告されている。その結果、予防サービスの利用率の低下、慢性疾患の診断の減少、慢性疾患のコントロールの悪化が報告されている。日本では、他の国と同様、パンデミック時にプライマリ・ケア医が通常の医療と並行してCOVID-19の初期評価とワクチン接種を行った。日本のプライマリ・ケアサービスは、地域の診療所と中小病院の外来で行われている。日本プライマリ・ケア連合学会は2010年から家庭医を認定しており、日本専門医機構は2018年から新たにプライマリ・ケア専門医の認定制度を開始した。我々のチームは、質の評価、多疾病、在宅医療、患者の複雑性などに関するプライマリ・ケア研究を行ってきた東京慈恵会医科大学臨床疫学教室の教員と卒業生で構成されている。パンデミック時には、予防医療、慢性疾患管理、一般的な急性疾患への早期対応に多くの障害があるため、プライマリ・ケアの特性がCOVID-19などによる入院の減少に貢献したかどうかは不明である。そこで、本研究では、日本の成人人口の代表サンプルを用いて、COVID-19パンデミック時のプライマリ・ケア中核属性と総入院数の関連性を検討することを目的とした。
【方法】
デザイン、設定、参加者
我々は、COVID-19の第4波から第6波の期間である2021年5月から2022年4月(追跡期間12カ月)に、「全国通常診療調査」と題する日本全国前向きコホート調査を実施した。2022年1月のオミクロン・ヴァイエントから始まった第6波は、日本で過去最大の規模となり、毎日9万人以上のCOVID-19の新規患者が発生しました。本調査では、日本リサーチセンターが運営する全国代表パネルを用いて、参加候補者を選定しました。このパネルは、日本の成人人口から多段階抽出法で選ばれた約7万人の住民から構成されている。このパネルから、年齢、性別、居住地域別に層別無作為抽出により40歳から75歳の参加予定者を選んだ。ベースライン調査では、参加者の普段のかかりつけの病院とプライマリ・ケア属性、健康状態、健康関連QOL、社会人口統計学的特性を評価した。ベースライン調査終了から12ヵ月後にフォローアップ調査を実施し、入院を含む医療利用について評価した。初回調査および追跡調査のデータ収集は、郵送で行われた。回答者には、調査ごとに500円の商品券を贈呈した。本研究は、東京慈恵会医科大学の機関審査委員会により承認された。
測定
プライマリ・ケア属性
JPCAT は、プライマリ・ケア属性を測定するための国際的に認知された尺度である Primary Care Assessment Tool をベースとしており、これまでの研究で、JPCAT は良好な信頼性と妥当性があることが示されている。まず、プライマリケア評価ツールの以下の項目を用いて、個人の普段のかかりつけ医を確認した。”病気になったときや健康についてアドバイスが必要なときに、いつも行くお医者さんはいますか?” 参加者は、大学病院以外で診療している医師を特定できた場合、普段のケア源を持っているとみなされた。次に、普段のかかりつけ医がいる参加者に対して、JPCATでプライマリ・ケア属性を評価した。JPCATの採点方法は、5段階のリッカート尺度(1=強く反対、2=やや反対、3=わからない、4=やや賛成、5=強く賛成)である。各項目の回答は0~4点の得点に変換され、同じ領域の項目得点の平均値を25倍して、0~100点の領域得点が算出される。JPCAT総合得点は、6つの領域得点の平均値であり、プライマリ・ケアの特性を総合的に表しており、得点が高いほど質が高いことを示している。
入院
本試験の主要評価項目は,COVID-19流行期間中の12カ月間の入院発生率であった.入院は、追跡調査項目 “過去12カ月間に、入院したことがありますか?”への回答によって決定された。参加者は2値(はい vs いいえ)で回答するよう求められた。参加者は、一次質問で「はい」と答えた場合、入院に関する次の項目に回答するよう求められた。”過去12ヶ月の間に、新型コロナウイルスに感染したために入院したことがありますか?” 参加者は、イエスかノーで答えるよう求められた。
統計解析
連続データの記述統計は平均値と標準偏差で報告された。カテゴリーデータは度数およびパーセンテージで報告した。JPCATの総得点が入院と関連しているかどうかを調べるために、多変量ロジスティック回帰分析を用いた。さらに、JPCATの各ドメインスコアと転帰の関連について補助的な分析を行った。JPCATの総得点とドメインスコアを4分位に分類した。プライマリ・ケア属性と入院との関連を検討した先行研究に基づき、以下の潜在的交絡因子を選定した。つまり、年齢(連続)、性別、教育レベル(学士未満と学士以上)、慢性疾患数(連続)、EuroQol 5次元質問票(EQ-5D-5L)5段階評価による健康関連QOL(連続)である。我々は、過去の多疾病に関する文献とプライマリ・ケア集団との関連性に基づいて作成された、有効な20の慢性疾患のリストを使用した。高血圧、うつ病/不安神経症、痛みや制限をもたらす慢性運動器疾患、関節炎/関節リウマチ、骨粗鬆症、慢性呼吸器疾患(喘息、慢性閉塞性肺疾患、慢性気管支炎)、心血管疾患、心不全、脳卒中/一過性脳虚血発作、胃腸障害、大腸障害、慢性肝炎、糖尿病、甲状腺障害、過去5年間の癌、腎臓病・腎不全、慢性尿路障害、認知症/アルツハイマー病、高脂血症および肥満である。すべての交絡因子は、ベースライン時に自記式質問票を用いて評価された。先行研究で用いられたサンプルサイズの計算式によると,ロジスティック回帰分析のためには変数あたりのイベント数が10以上必要である。先行研究では、日本人成人における入院の発生率は1ヶ月あたり1%と評価されている。したがって、本研究では変数数が最大9であることから、最小サンプルサイズを750と見積もったが、全国通常介護調査における他の研究のニーズを考慮して、より多くのサンプルサイズが選択された。各分析では、多重比較の調整なしで、P <.05の両側有意水準を使用した。独立変数の欠測データは、完全条件指定を用いた20のインピュテーションによる多重インピュテーションを適用して処理された。統計解析は、R, version 4.2.1 (the R Foundation)を用いて行った。
【結果】
参加者の特性
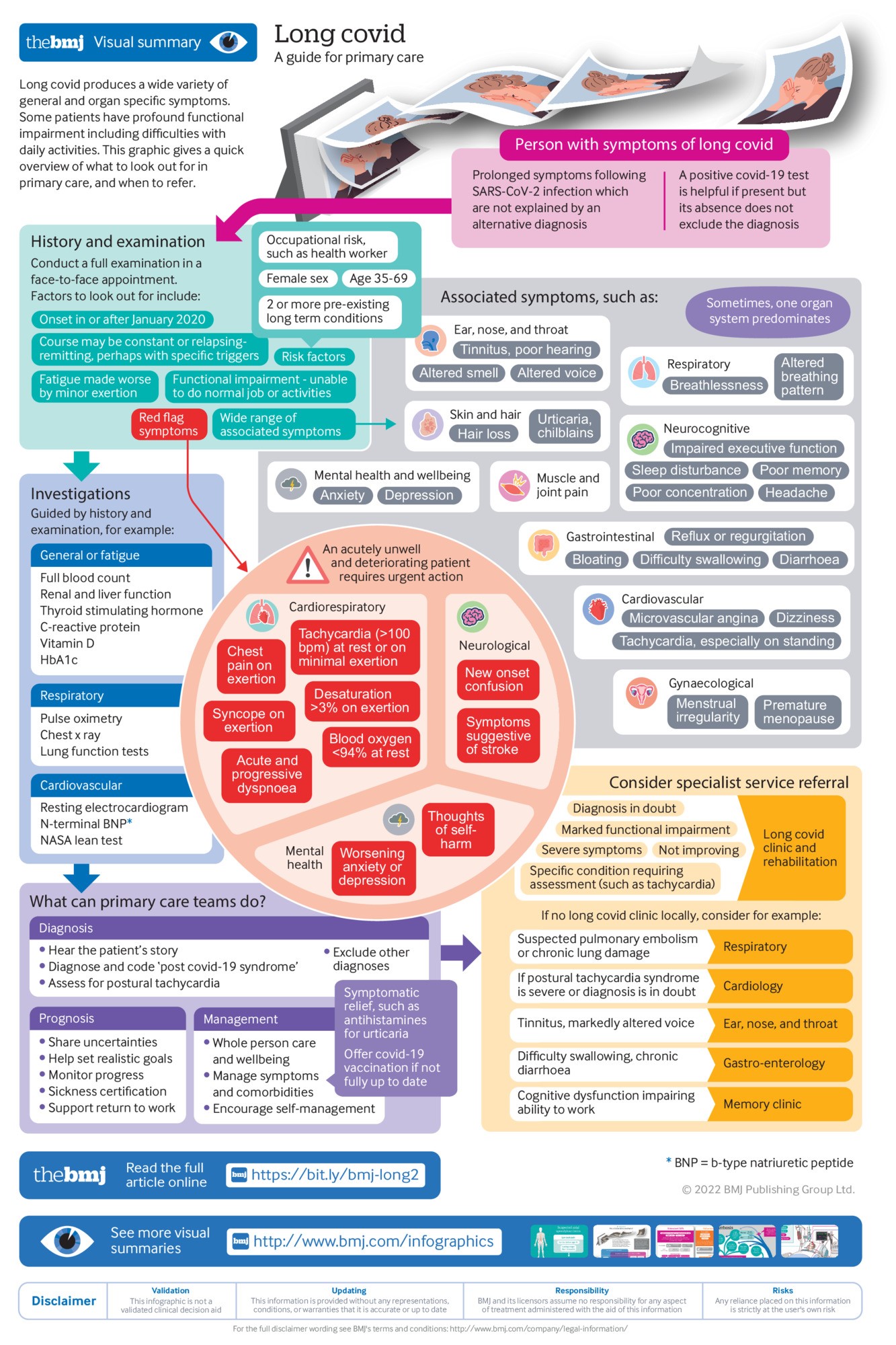
全国代表パネルから層別無作為抽出により40歳から75歳の1,382人が選ばれ、1,262人がベースライン評価を受けた。そのうち1,161人(92%)が追跡調査を完了した(Figure 1)。
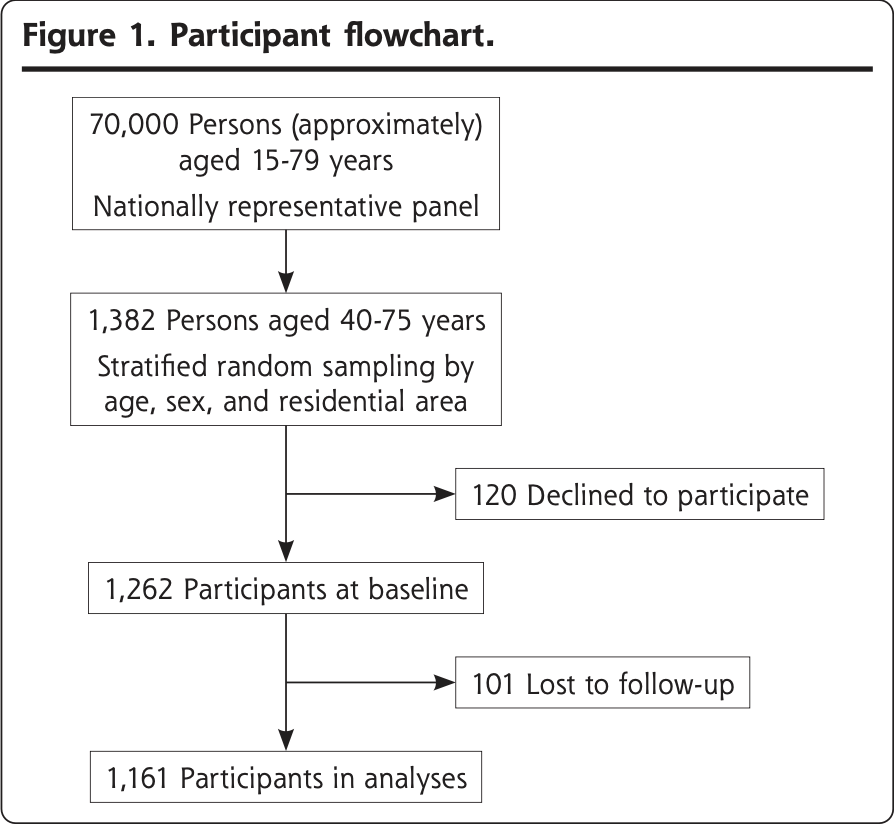
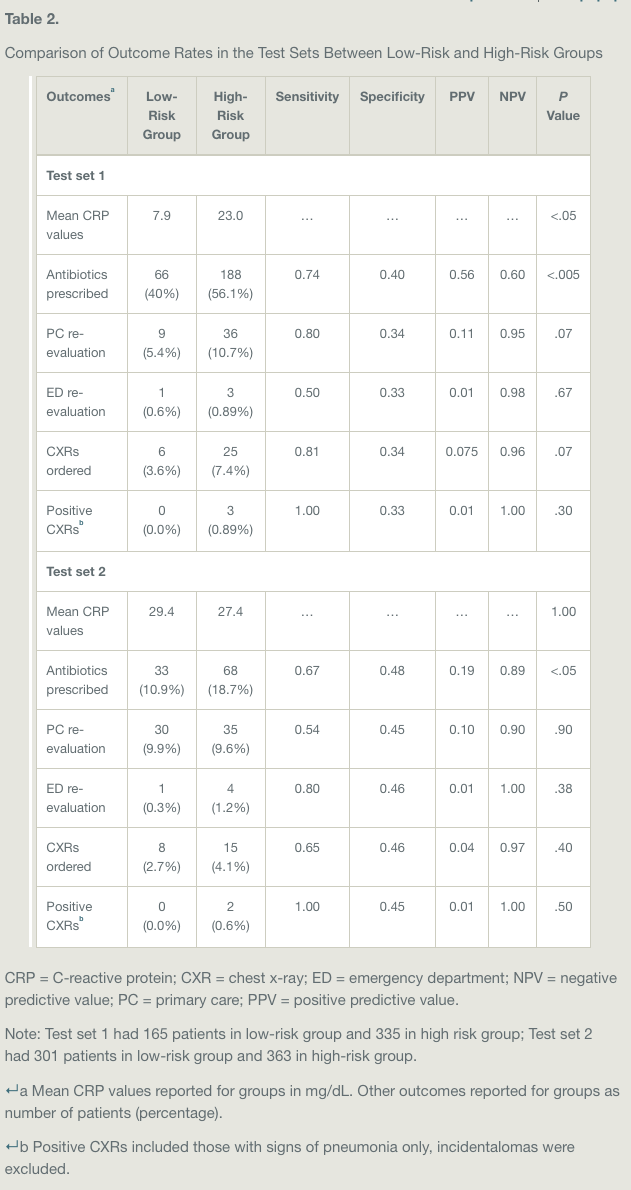
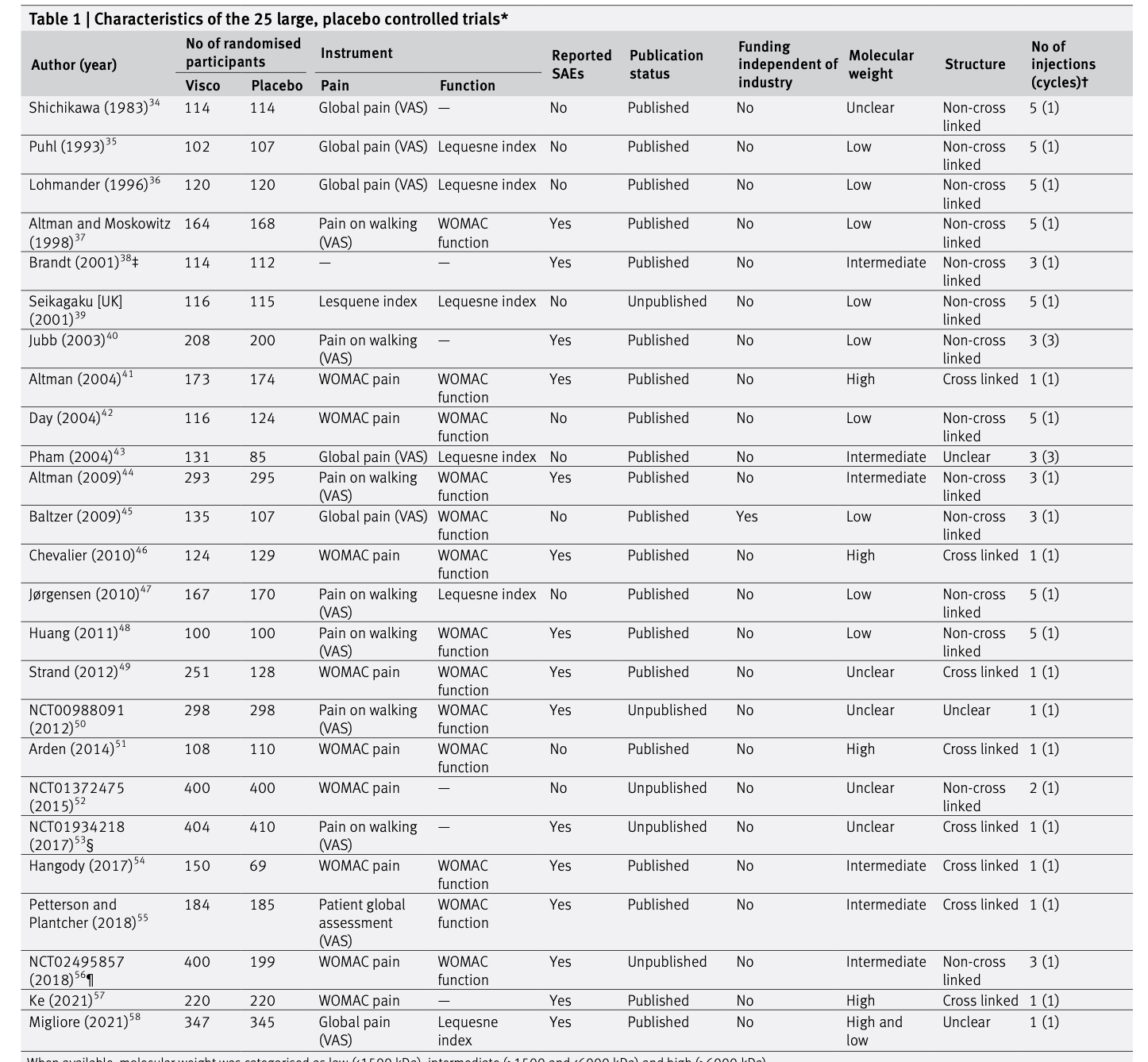
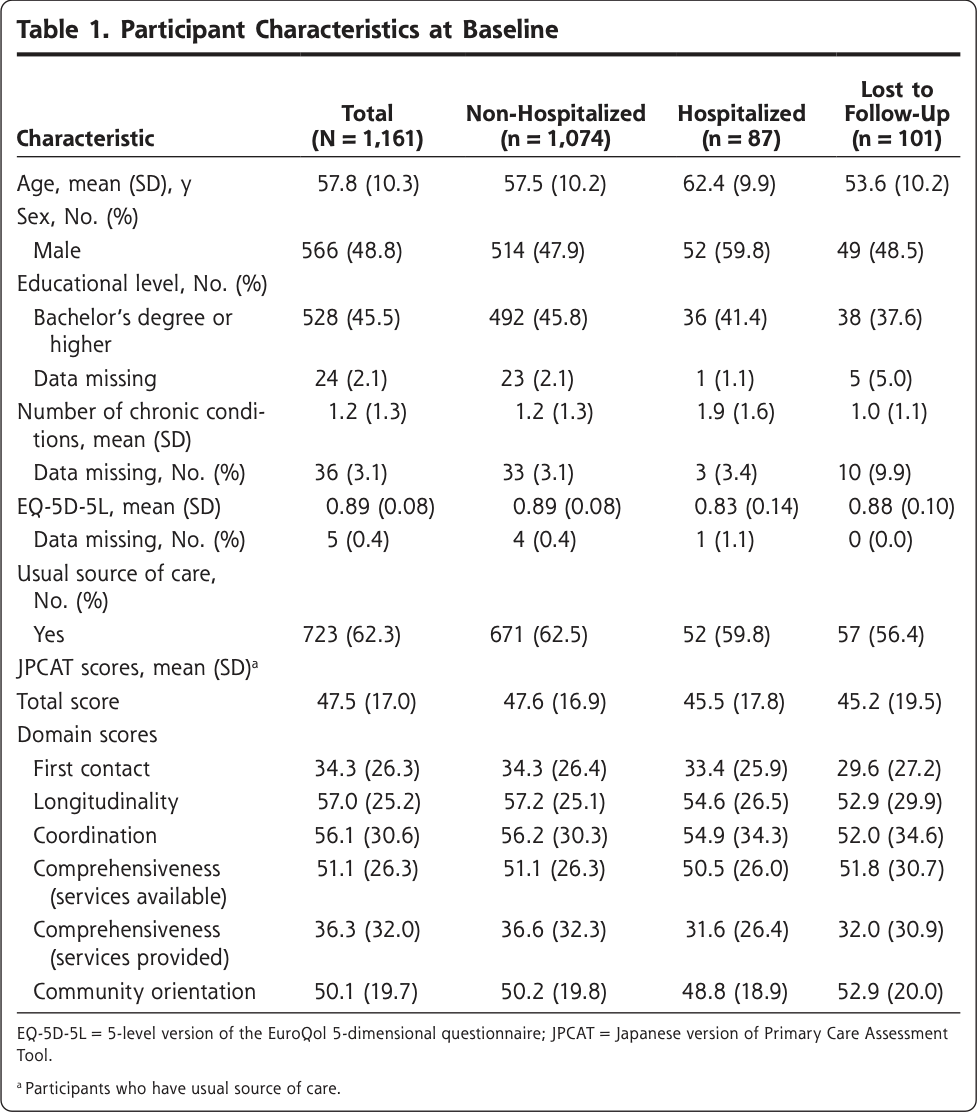
Table 1に調査対象者のベースライン特性を示す。追跡調査を受けなかった参加者は、追跡調査を完了した参加者に比べて、年齢が若く、通常のケア提供者が少ないことを示唆する傾向が認められた。追跡調査を終了した被験者のうち,87名(7.5%)が12ヵ月間に入院した。そのうち5名(5.7%)がCOVID-19が原因で入院したと報告された。入院経験のない参加者と比較して、入院経験のある参加者は、高齢で、男性が多く、慢性疾患が多く、EQ-5D-5L得点が低く、普段のケア提供者がいる頻度が少なかった。普段のケア提供者がいる参加者では、入院した参加者は入院していない参加者に比べて、JPCATの平均総スコアと全ドメインスコアが低かった。
プライマリ・ケアと入院
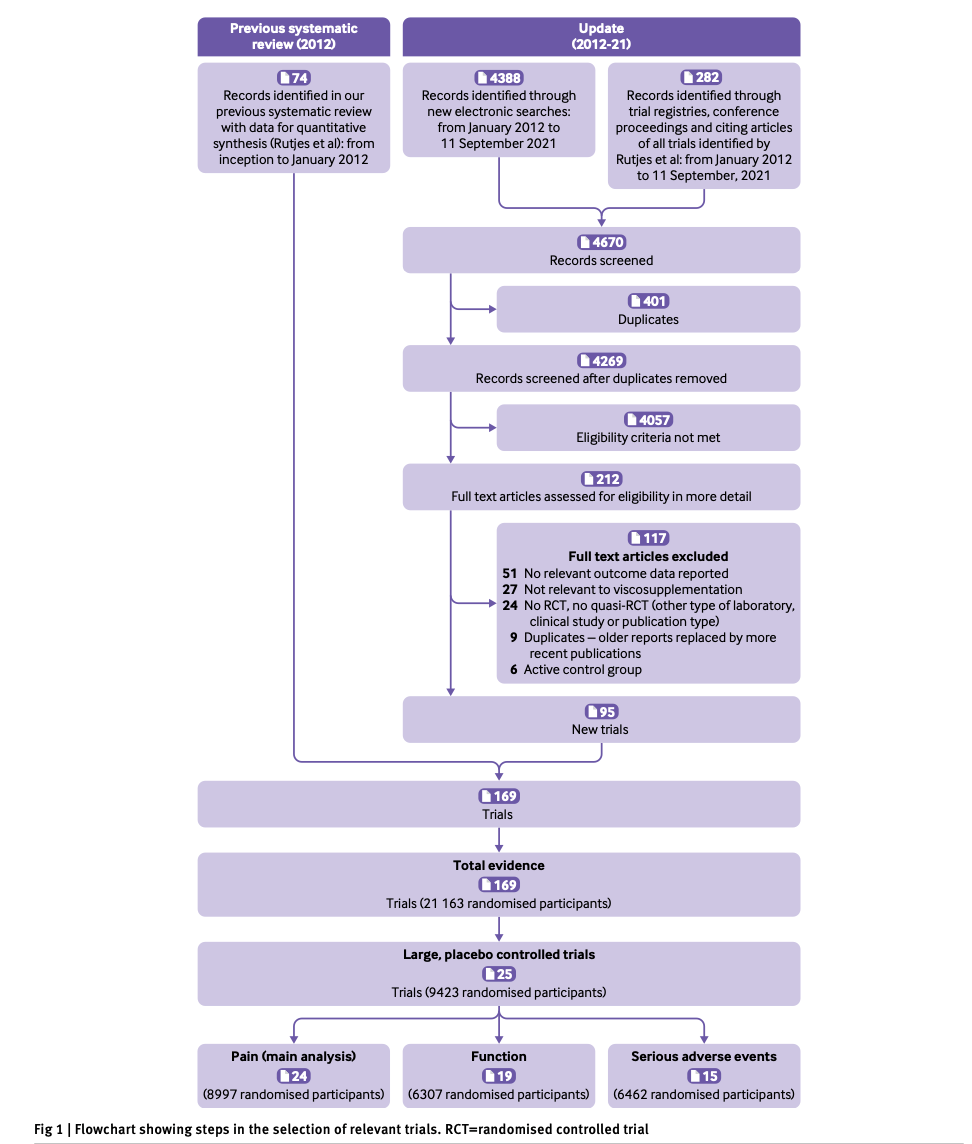
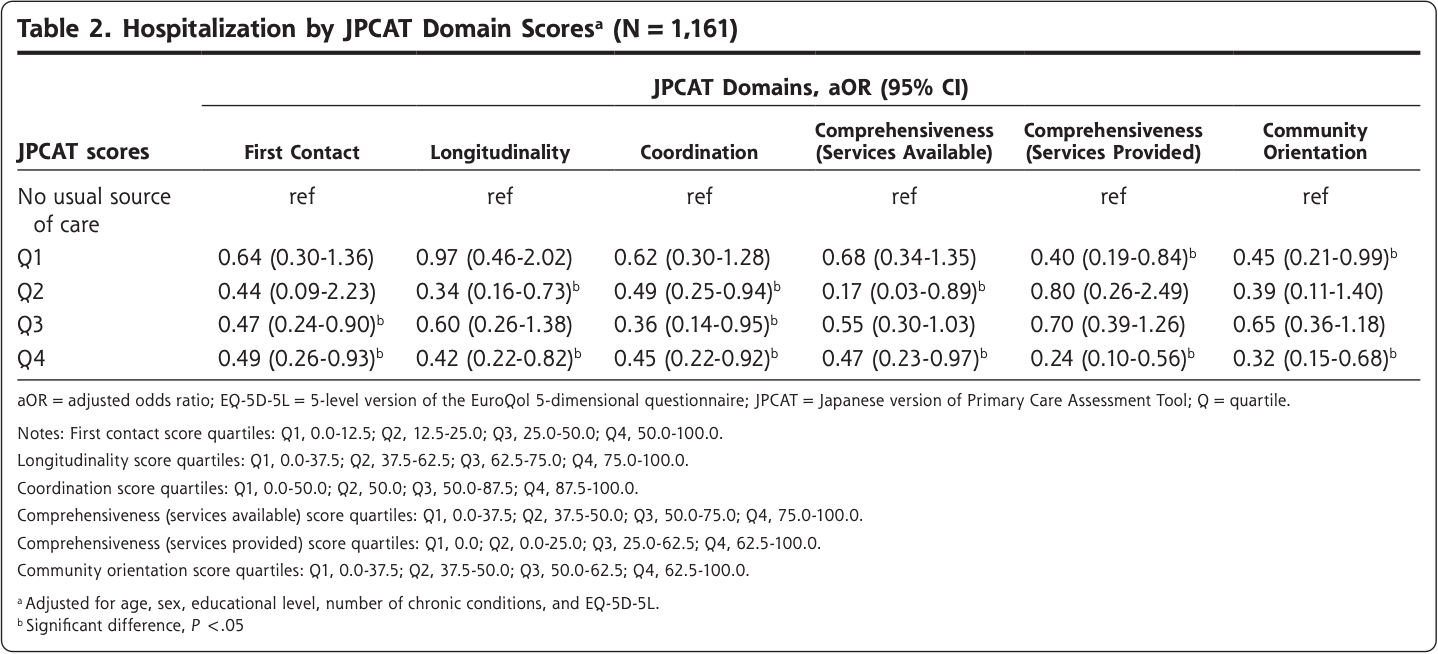
Figure 2にプライマリ・ケアの総合評価(JPCAT総合得点)と入院との関連を検討した多変量ロジスティック回帰分析結果を示す。交絡因子で調整した結果、JPCAT総合得点は、通常のケアを受けていない場合と比較して、JPCAT最高四分位群では入院の減少に用量依存的な関連を示した(調整オッズ比[aOR] = 0.37; 95% CI, 0.16-0.83)。Table 2は、JPCATの領域得点と入院との関連をモデル化した多変量ロジスティック回帰分析の結果である。
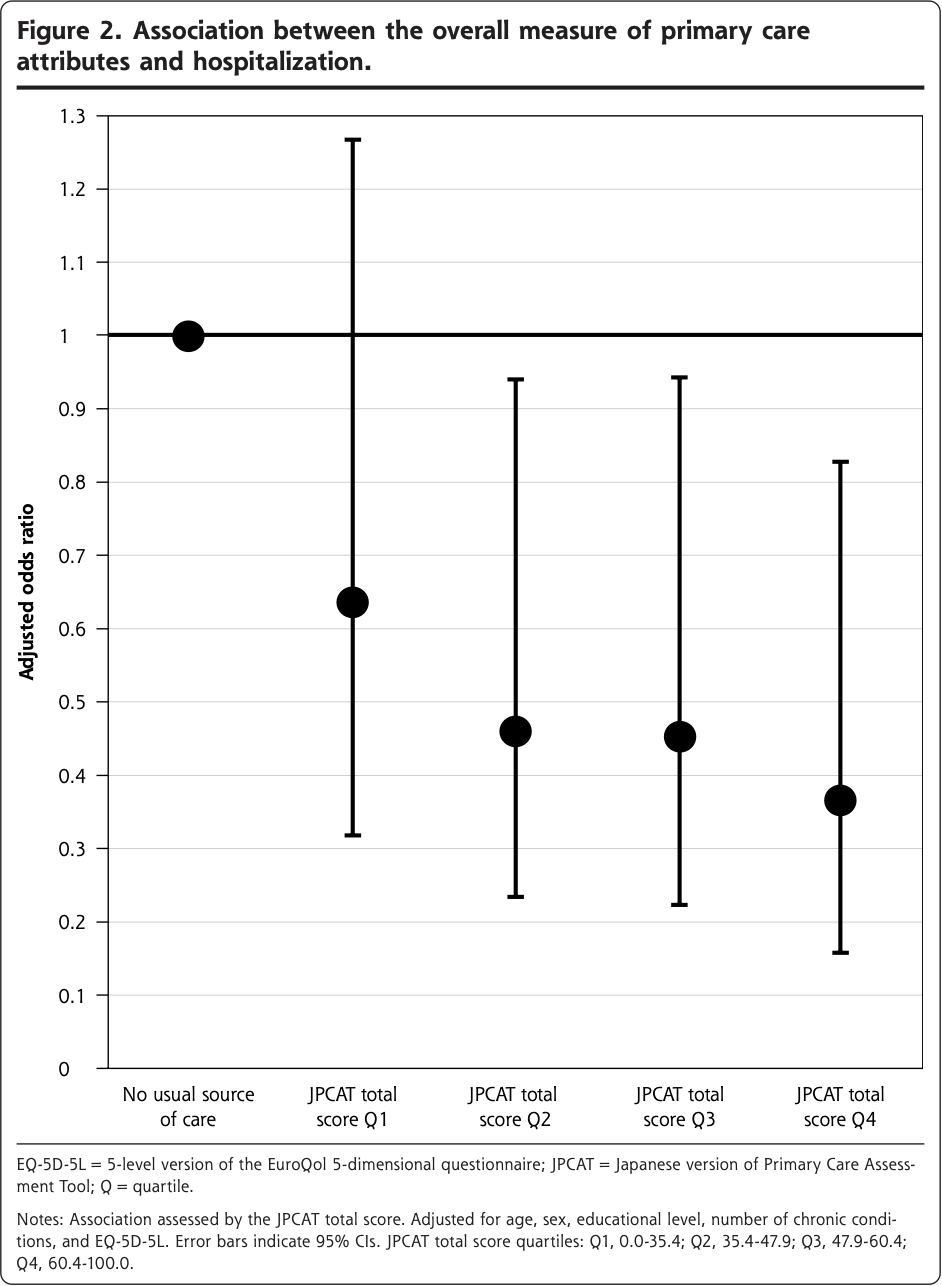
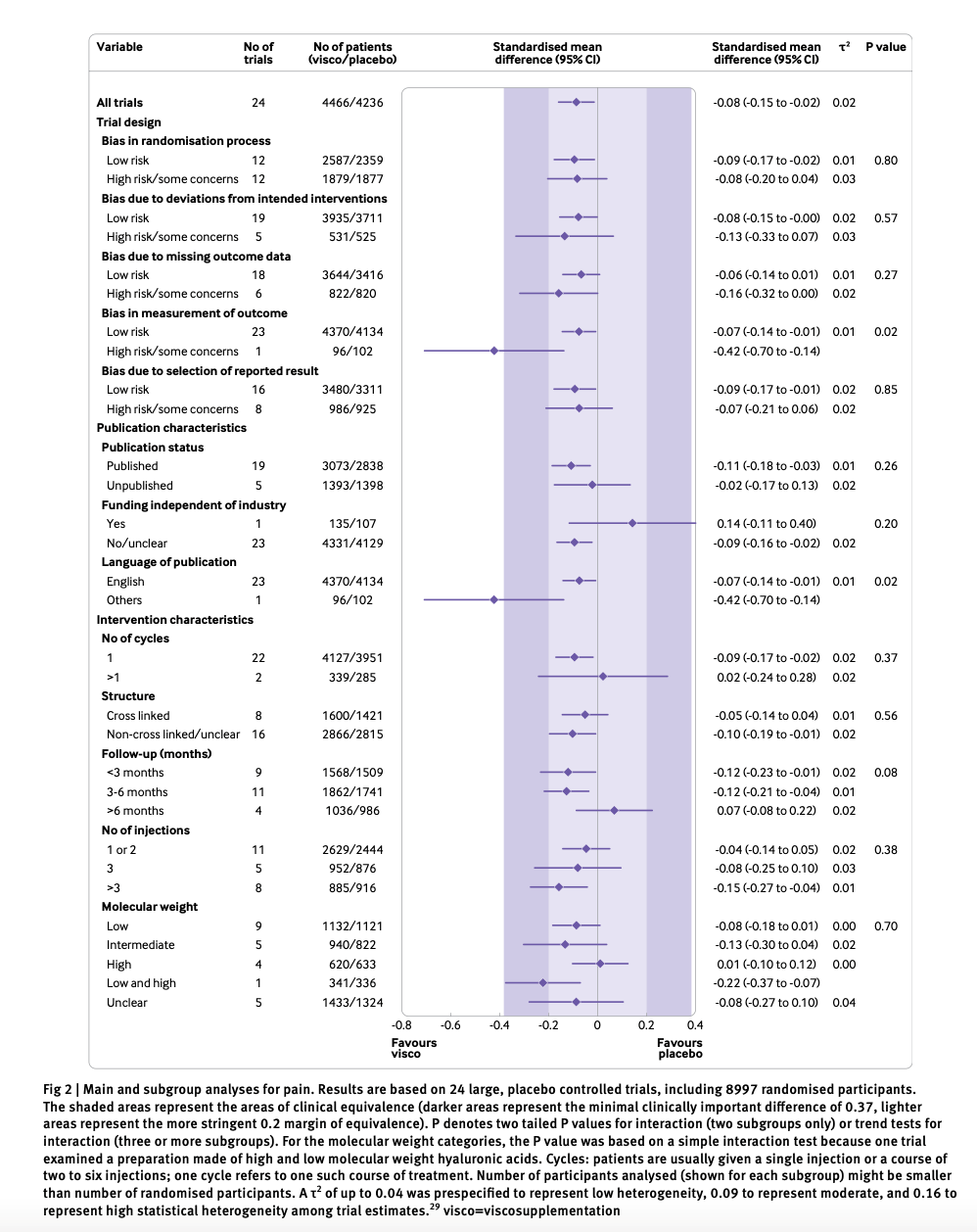
Table 2には、JPCATの各ドメインスコアと入院との関連を多変量ロジスティック回帰分析でモデル化した結果を示す。線量反応関係は明確ではないが、JPCATの各ドメインスコアと入院との関連は、最高四分位と通常のケアなしとを比較するとすべて統計的に有意であった。
【考察】
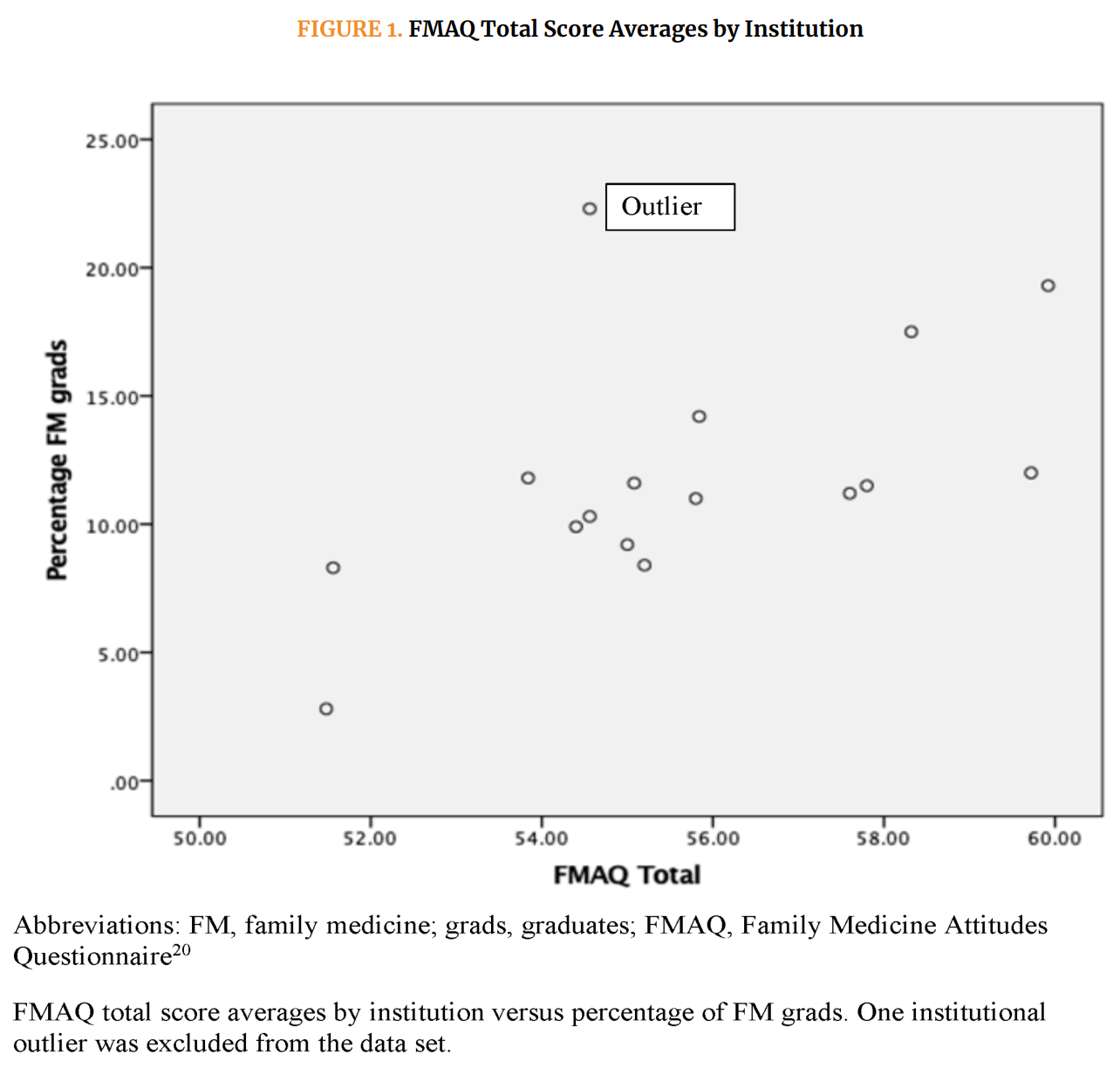
日本人の成人人口を対象とした我々の全国前向きコホート研究により,JPCATで評価したプライマリケア全般の属性が,COVID-19パンデミック時の入院減少に関連していることが明らかになった。普段の医療が パンデミック時の入院を予防することは、国民の健康状態の悪化を回避し、医療費を削減するだけでなく、入院医療の過重負担を軽減することにもつながる。本研究の結果は、COVID-19パンデミック以前の知見と一致しており、アクセス性、継続性、調整、包括性などの各プライマリケア属性が入院の減少と関連していることを示している。特に、ケアの継続性が入院を減らすことができるという強いエビデンスが存在する。例えば、ノルウェーの最近の登録ベースの観察研究では、開業医によるケアの継続性は、用量依存的に急性期入院の減少と関連していると報告されている。さらに、この研究では、用量反応関係が存在することを示す主要な地域志向との関連は、因果関係があることを示している。さらに、JPCAT のファーストコンタクト、縦断性、連携性、包括性、地域志向性を表すすべてのドメインが入院の減少に関連していた。これらの結果は、通常の医療を提供する上で多くの障壁があるパンデミック時においても、質の高いプライマリ・ケアの提供が総入院数の減少に寄与していることを示している。パンデミック時の入院を予防することは、国民の健康状態の悪化を回避し、医療費を削減するだけでなく、入院医療の過重負担を軽減することにもつながる。地域志向は、単にプライマリケア診療所を訪れる患者だけでなく、地域住民全員の知識を通じて、疾患の認識、予防、管理を改善することができる。特にパンデミック時には、公衆衛生診療とプライマリ・ケアサービスの提供の統合が、より重要なプロセスとなる可能性がある。我々の知見の基礎となるメカニズムの一つとして、最近の全国規模の研究では、COVID19のパンデミック時に、プライマリケア全体の属性が、スクリーニング、予防接種、カウンセリングなどの予防医療の受給の増加と関連していたことが報告されている。慢性疾患の管理、メンタルヘルス、社会健康格差に関する他のメカニズムについては、さらに研究が必要である。我々の発見は、COVID-19パンデミック時およびその後の各国のプライマリ・ケアシステムを強化しようとする政策を支持するものである。例えば、米国科学・工学・医学アカデミーによる新しいコンセンサスレポートでは、米国は政府および民間部門による質の高いプライマリ・ケアの実施を優先させるべきであると強調されている。我々の知る限り、本研究は、パンデミック時の入院に対するプライマリ・ケアの属性の影響を報告した最初の研究である。本研究の主な強みは、日本の成人人口を代表するサンプルを用いた全国規模の研究から得られた縦断的データを使用したことであり、これにより、本研究の結果をより広い人口に一般化することができる。また、本研究のもう一つの強みは、追跡調査率が高いことである。さらに、使用した評価ツールであるJPCATは、プライマリ・ケア属性を評価するための有効で国際的に確立されたツールである。しかし、本研究にはいくつかの潜在的な限界があった。第一に、転居した参加者、調査に回答できなくなった参加者、追跡期間中に死亡した参加者のアウトカムデータがなかったことである。また、追跡調査期間中に転居した参加者は、追跡調査を完了した参加者よりも若く、入院の経験も少なかった可能性がある。また、ベースライン調査のJPCAT得点が低かったため、プライマリケア属性と入院の関係が過大評価された可能性がある。第二に、データ収集に構造化質問票を用いたが、入院や慢性疾患を特定するための自己報告データは、誤分類バイアスをもたらした可能性がある。第三に、参加者のサンプルには、進行した認知症などの疾患を持つ患者が含まれていない。最後に、我々は12ヶ月という短期間の入院を調査したが、より長期間のプライマリケア属性と入院の関連は不明である。結論として、本研究では、通常の医療を提供する上で多くの障壁があるパンデミック時においても、プライマリ・ケア、特に質の高いプライマリ・ケアの提供は、総入院数の減少と関連していることが明らかとなった。これらの知見は、パンデミック時およびその後にプライマリ・ケアシステムを強化しようとする政策を支持するのである。
【開催日】2023年2月8日(水)