※この時期のUpToDateにある”What’s new in family medicine”のTopicで参考にされている文献です
-文献名-
・Tesfaye S, Sloan G, Petrie J, et al.
“Comparison of amitriptyline supplemented with pregabalin, pregabalin supplemented with amitriptyline, and duloxetine supplemented with pregabalin for the treatment of diabetic peripheral neuropathic pain (OPTION-DM): a multicentre, double-blind, randomised crossover trial”
・Lancet. 2022;400(10353):680. Epub 2022 Aug 22.
-要約-
Background:
糖尿病性末梢神経障害性疼痛(DPNP)は、よく見られる症状で、しばしば強い苦痛を伴う。ほとんどのガイドラインで、アミトリプチリン、デュロキセチン、プレガバリン、ガバペンチンが、DPNPの鎮痛治療の第一選択薬として推奨されているが、どれが最良かとか、併用すべきかに関する比較試験のエビデンスはほとんどない。そこで、DPNP の治療のための第一選択薬のさまざまな組み合わせの有効性と忍容性を評価することを目的とした。
Method:
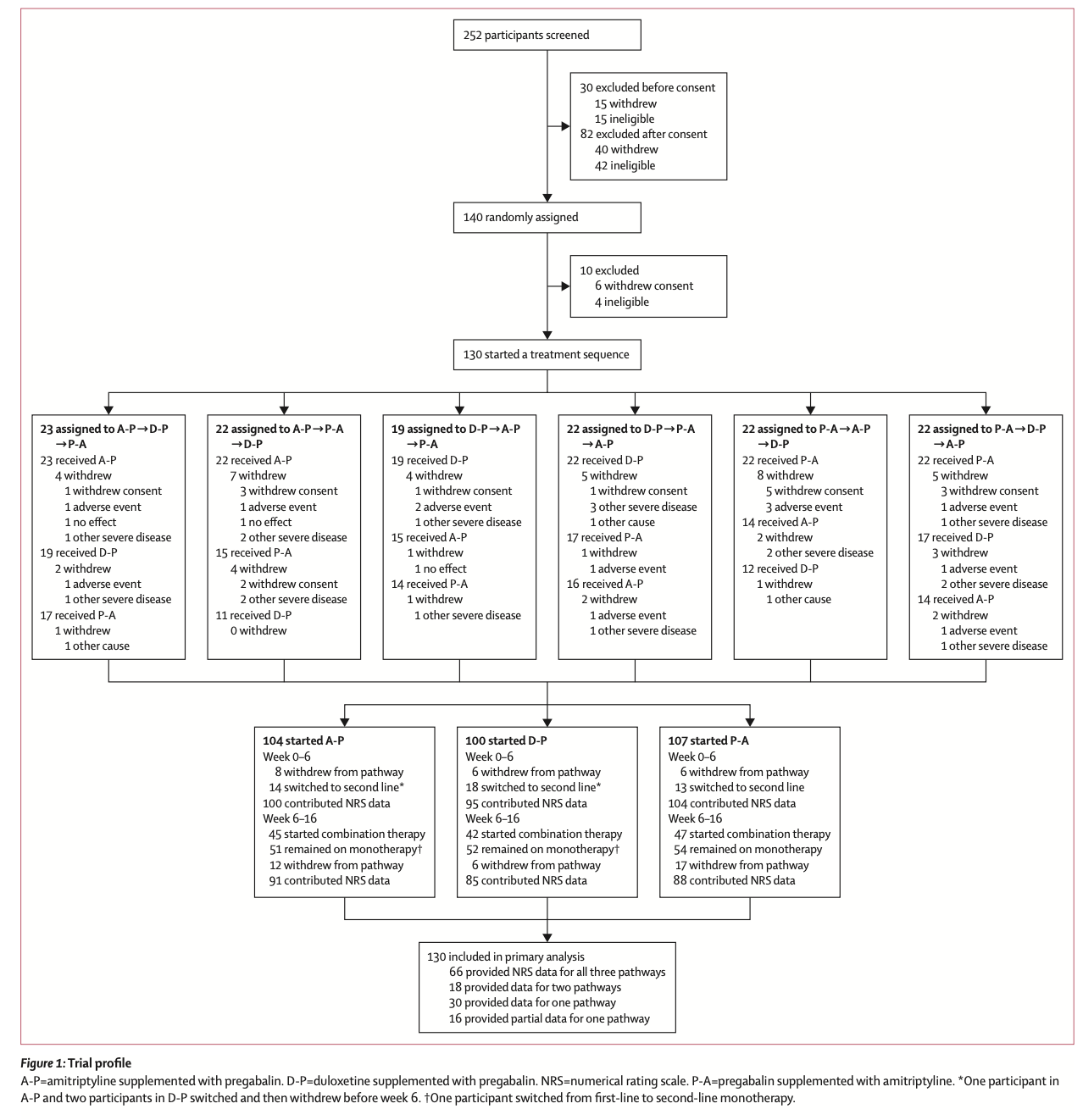
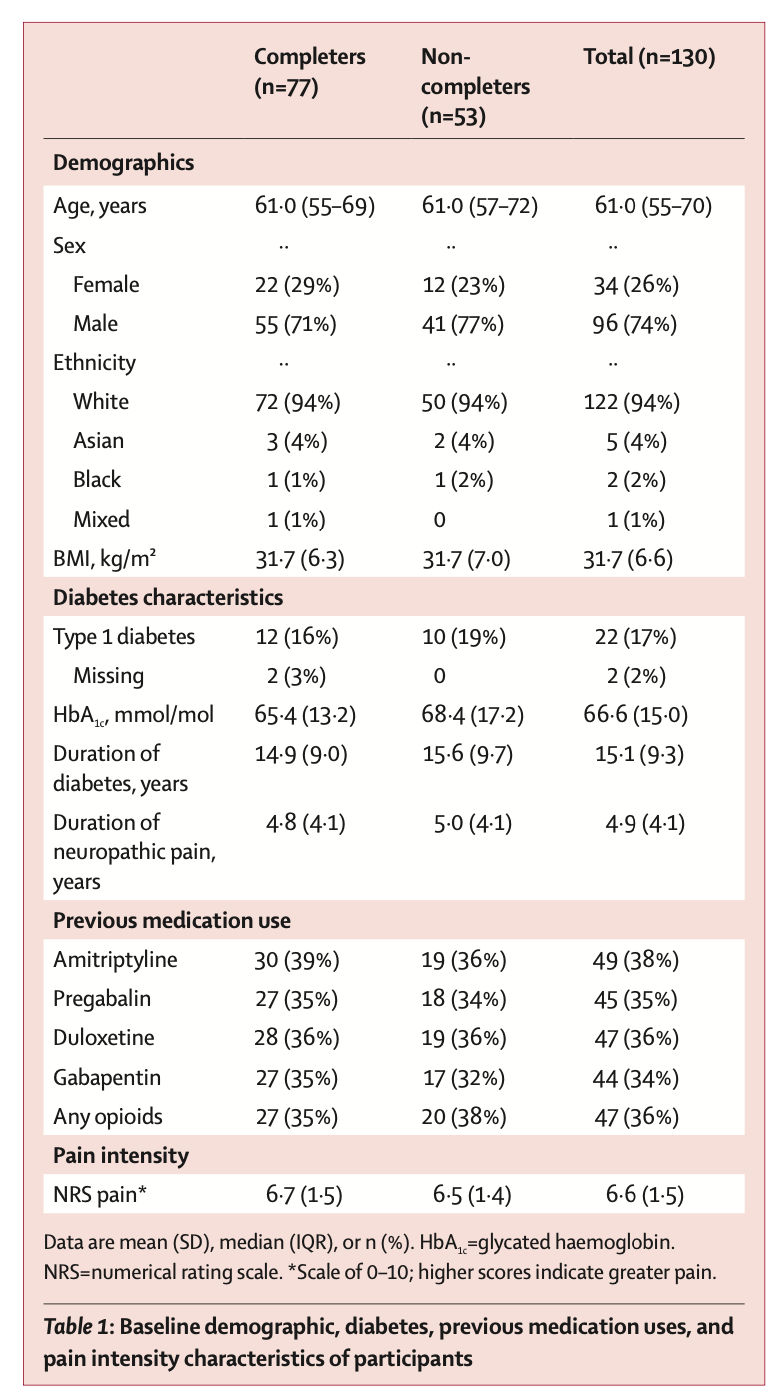
OPTION-DM は、英国の 13 のセンターの多施設無作為化二重盲検クロスオーバー試験で、1日平均疼痛数値評価尺度 (NRS) が 4 以上 (尺度は 0 ~ 10) の DPNP 患者を対象としたものである。参加者はランダムに割り当てられ (1:1:1:1:1:1)、 6 または 12人 の順列ブロックを使用して、サイトごとに階層化された所定のランダム化スケジュールで、3 つの治療経路の6つの順序付けられたシーケンスのうちの1つを受けるように割り当てられた: つまり、アミトリプチリンにプレガバリンを追加(A-P)、プレガバリンにアミトリプチリンを追加(P-A)、デュロキセチンにプレガバリンを追加(D-P)にいずれかで、各経路は 16 週間継続した。単剤療法は 6 週間行われ、現在の臨床実践を反映して、鎮痛が十分でない場合 (NRS > 3)には、併用療法が追加されました。いずれの治療も、最大耐用量 (アミトリプチリンは75 mg/day、デュロキセチンは120 mg/day、プレガバリンは600 mg/day)まで漸増して調整された。primary outcomeは、各経路の最終週における 7 日間での1日あたりの平均の痛みの差とした。この試験は、ISRCTN、ISRCTN17545443 に登録されている。
Results:
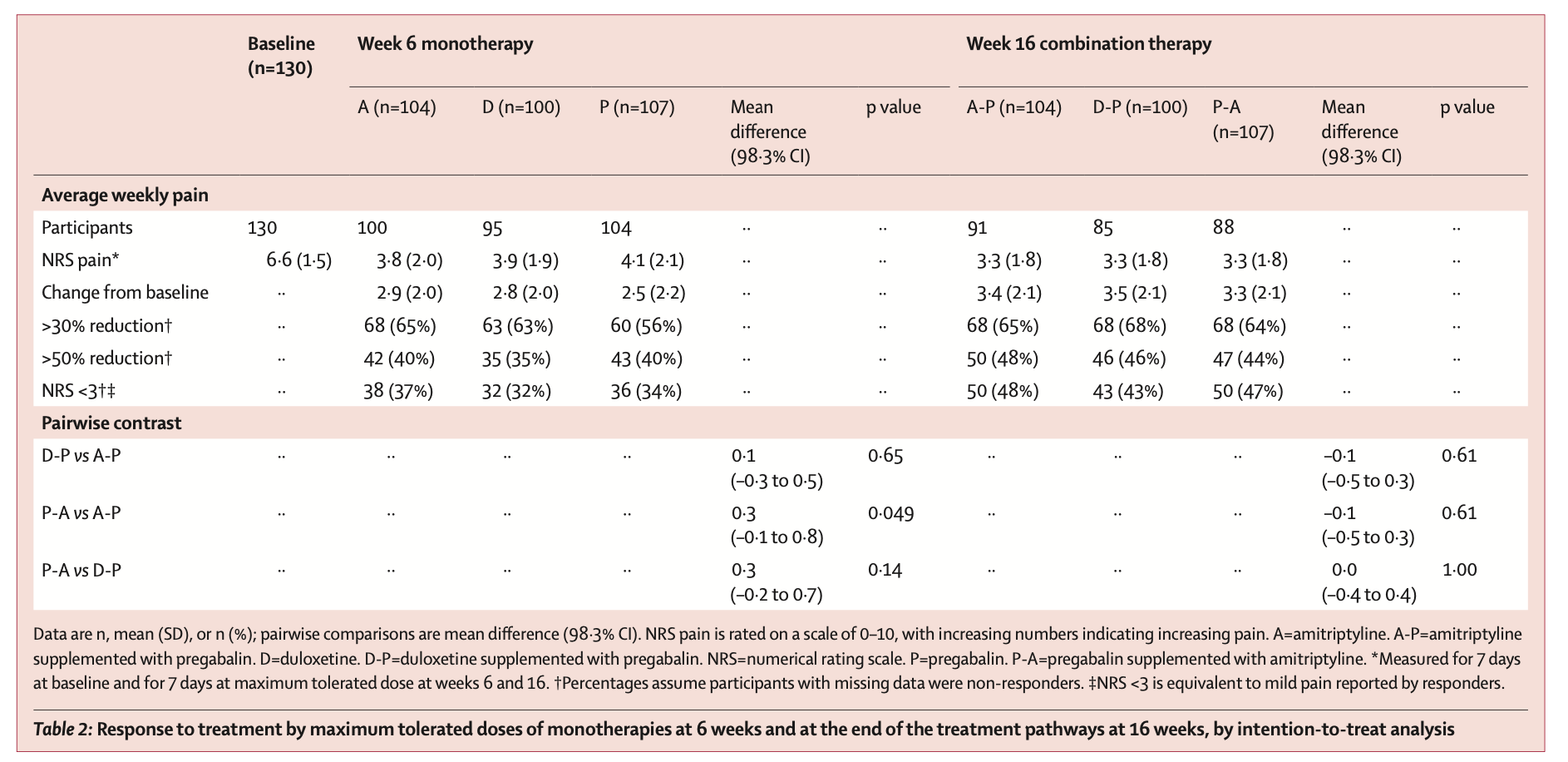
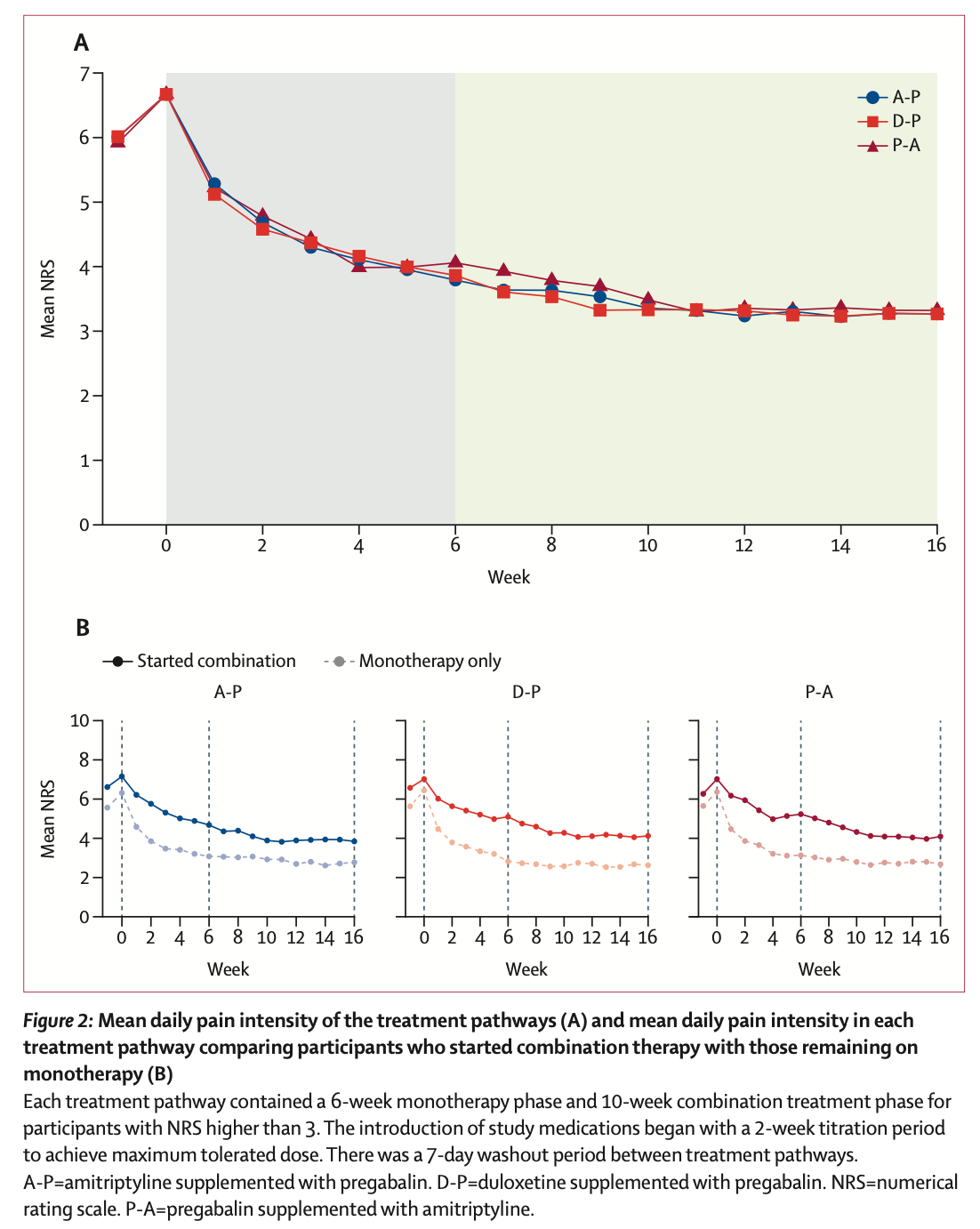
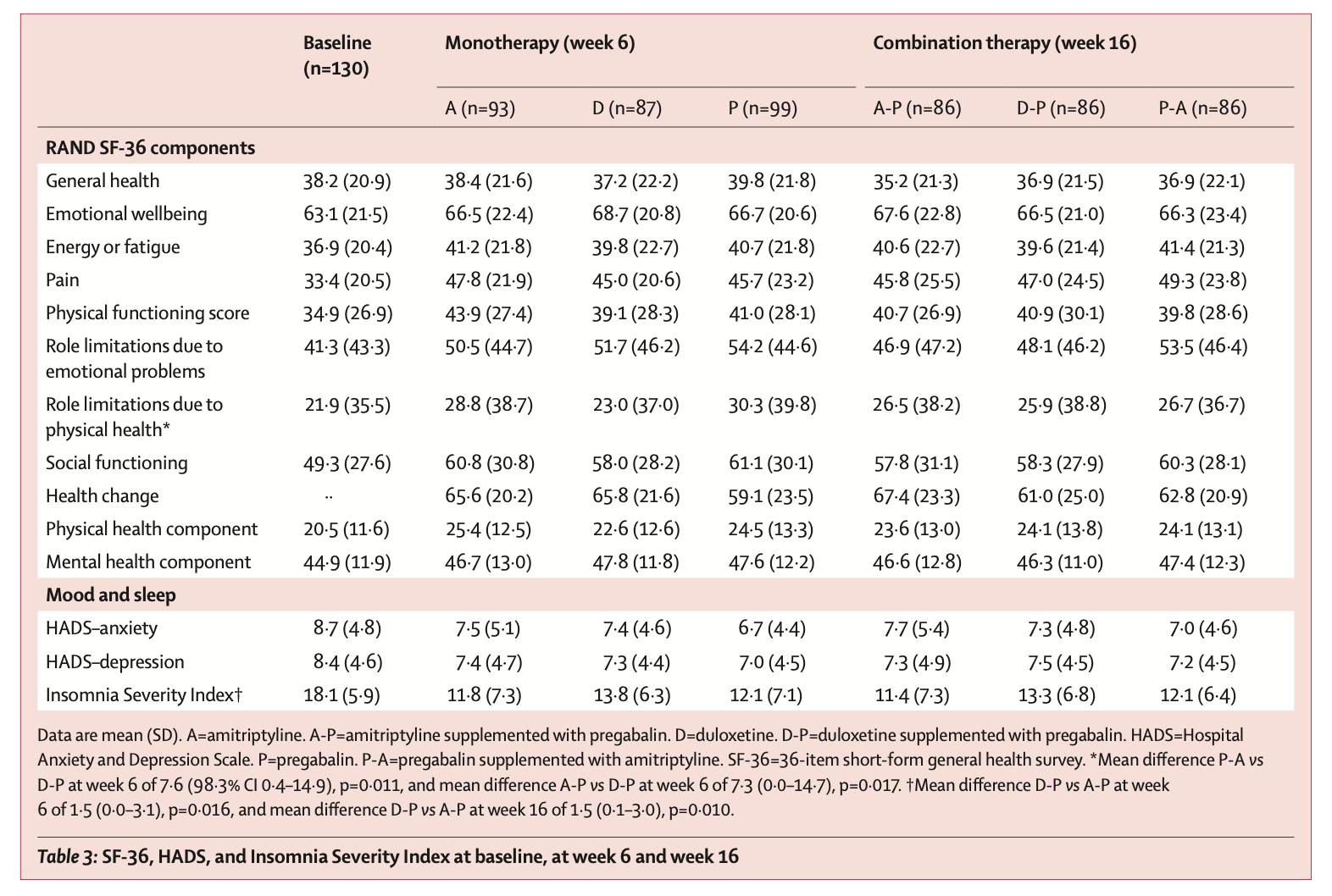
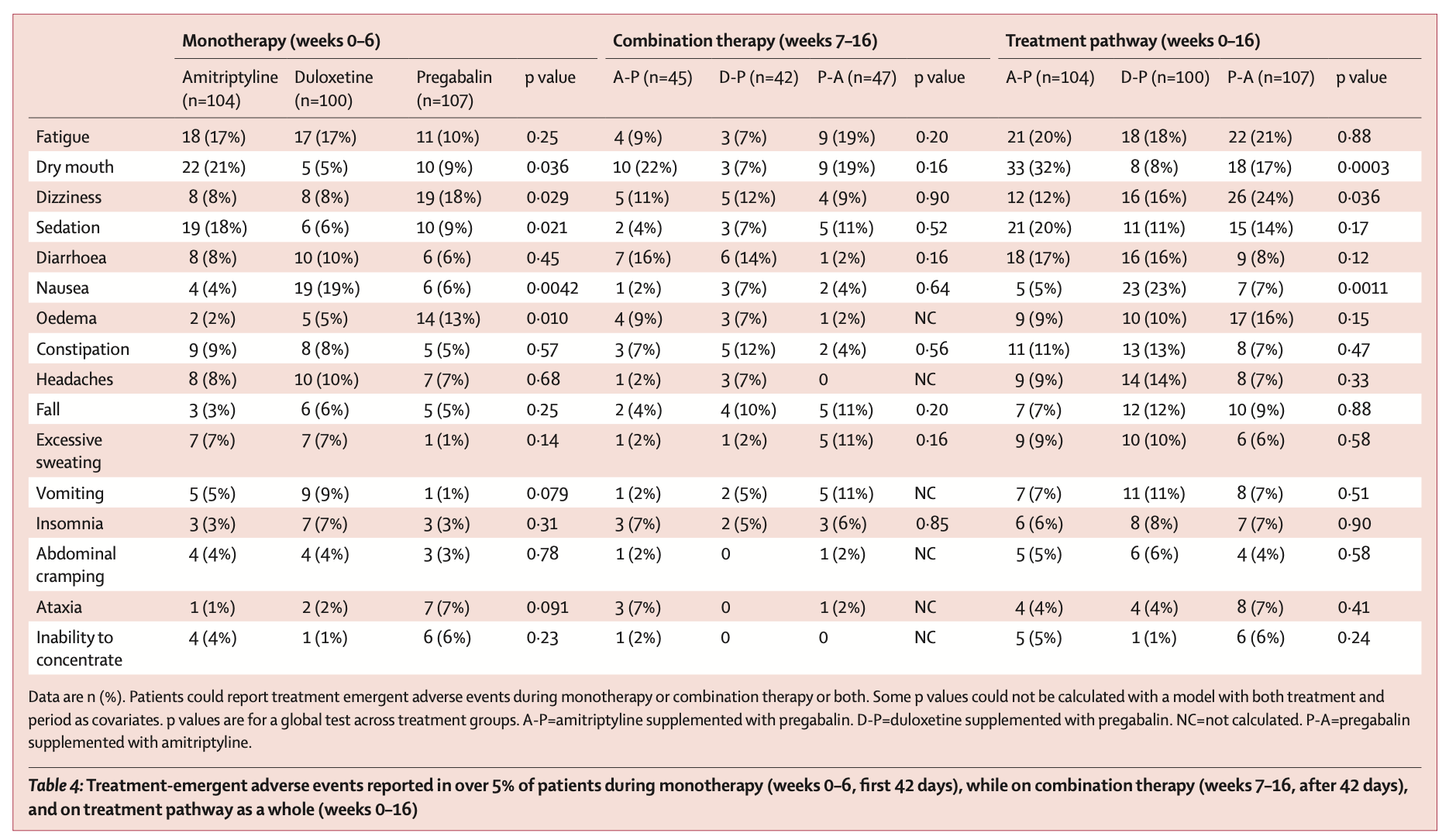
2017 年 11 月 14 日から 2019 年 7 月 29 日までの間に、252 人の患者がスクリーニングされ、140 人の患者が無作為に割り当てられ、130 人が治療経路を開始し (84 人が少なくとも 2 つの経路を完了)、primary outcomeについて分析された。 16 週目の 7 日間平均 NRS スコアは、3 つの経路すべてにおいて、ベースラインの平均 6.6 (SD 1.5) から 16 週目の 3.3 (SD 1.8) に減少した。 平均の差は、D-P 対 A-P で -0.1 (98.3%信頼区間 -0.5 から 0.3)、P-A 対 A-P で -0.1 (98.3%信頼区間 -0.5 から 0.3)、0. P-A 対 D-P では 0 (98.3%信頼区間 –0.4 ~ 0.4) であるため、有意な差はなかった。 併用療法を受けた患者の平均 NRS 減少は、単剤療法を続けた患者よりも大きかった (1.0 [SD 1.3] vs 0.2 [1.5])。 有害事象は単剤療法では予測可能だった。P-A 経路ではめまい、D-P 経路では吐き気、A-P 経路では口渇の有意な増加が観察された。
Background:
糖尿病性末梢神経障害性疼痛(DPNP)は、よく見られる症状で、しばしば強い苦痛を伴う。ほとんどのガイドラインで、アミトリプチリン、デュロキセチン、プレガバリン、ガバペンチンが、DPNPの鎮痛治療の第一選択薬として推奨されているが、どれが最良かとか、併用すべきかに関する比較試験のエビデンスはほとんどない。そこで、DPNP の治療のための第一選択薬のさまざまな組み合わせの有効性と忍容性を評価することを目的とした。
Method:
OPTION-DM は、英国の 13 のセンターの多施設無作為化二重盲検クロスオーバー試験で、1日平均疼痛数値評価尺度 (NRS) が 4 以上 (尺度は 0 ~ 10) の DPNP 患者を対象としたものである。参加者はランダムに割り当てられ (1:1:1:1:1:1)、 6 または 12人 の順列ブロックを使用して、サイトごとに階層化された所定のランダム化スケジュールで、3 つの治療経路の6つの順序付けられたシーケンスのうちの1つを受けるように割り当てられた: つまり、アミトリプチリンにプレガバリンを追加(A-P)、プレガバリンにアミトリプチリンを追加(P-A)、デュロキセチンにプレガバリンを追加(D-P)にいずれかで、各経路は 16 週間継続した。単剤療法は 6 週間行われ、現在の臨床実践を反映して、鎮痛が十分でない場合 (NRS > 3)には、併用療法が追加されました。いずれの治療も、最大耐用量 (アミトリプチリンは75 mg/day、デュロキセチンは120 mg/day、プレガバリンは600 mg/day)まで漸増して調整された。primary outcomeは、各経路の最終週における 7 日間での1日あたりの平均の痛みの差とした。この試験は、ISRCTN、ISRCTN17545443 に登録されている。
Results:
2017 年 11 月 14 日から 2019 年 7 月 29 日までの間に、252 人の患者がスクリーニングされ、140 人の患者が無作為に割り当てられ、130 人が治療経路を開始し (84 人が少なくとも 2 つの経路を完了)、primary outcomeについて分析された。 16 週目の 7 日間平均 NRS スコアは、3 つの経路すべてにおいて、ベースラインの平均 6.6 (SD 1.5) から 16 週目の 3.3 (SD 1.8) に減少した。 平均の差は、D-P 対 A-P で -0.1 (98.3%信頼区間 -0.5 から 0.3)、P-A 対 A-P で -0.1 (98.3%信頼区間 -0.5 から 0.3)、0. P-A 対 D-P では 0 (98.3%信頼区間 –0.4 ~ 0.4) であるため、有意な差はなかった。 併用療法を受けた患者の平均 NRS 減少は、単剤療法を続けた患者よりも大きかった (1.0 [SD 1.3] vs 0.2 [1.5])。 有害事象は単剤療法では予測可能だった。P-A 経路ではめまい、D-P 経路では吐き気、A-P 経路では口渇の有意な増加が観察された。
Discussion:今回の研究の限界、残された課題などを記載する。
私たちの知る限り、これはこれまでで最大かつ最長の直接対決のクロスオーバー試験である。3つの治療経路と単剤療法のすべてが同様の鎮痛効果を持つことを示した。併用療法は忍容性が高く、単剤療法では疼痛管理が不十分な患者の疼痛が改善された。
OPTION-DM は単剤療法と併用療法の比較として設計されたわけではないが、このデータは、DPNP 患者に対する第一選択薬の併用療法を推奨する説得力のある事例を示している。P-A 経路は TEAE による中断が最も少なく、これらの結果は決定的なものではないが、DPNP の第一選択治療として P-A 経路が最良の選択である可能性があることを示唆している。
この試験では、プラセボ群が存在しないことが制限と見なされる場合がある。しかし、これらの薬は世界中で一般的に使用されており、現在、無作為化プラセボ対照試験から得られた有効性に関する多数の証拠に基づいて、National Institute for Health and Care Excellence などの規制および諮問機関によって承認されている。さらに、プラセボ群を追加すると、このすでに長く厳しい試験の期間が長くなり、患者および市民参加パネルとの協議の後、倫理的に正当ではないと感じた。実際、プラセボ群を含まない別のクロスオーバー併用試験では、単剤療法と併用療法の両方でNRSの痛みが同程度に減少することが示された。
もう1つの制限は、3つの経路すべての主要な結果データを提供する患者は59%に過ぎず、少なくとも2つの経路を完了する患者は64%と、比較的drop-outが多いことである。この主な理由は、長い研究期間 (51 週間) であり、患者の時間に対するかなりの要求 (例えば、年次休暇の延期など) であった。それにもかかわらず、欠損データ (理由による欠損を含む) の影響に関する感度分析は、これがバイアスを引き起こすのではなく、主に差の精度に影響を与えたことを示唆している。さらに、治療経路間のウォッシュアウト期間を長くすること (例えば 2 週間) が望ましいと思われたが、この長くて要求の多い試験ではこれは非倫理的であり、害やさらに大きな研究の中止につながる可能性があると感じた。最後に、この研究は、キャリーオーバー効果を検出する統計的な検出力を備えていませんでしたが、16 週間という長い治療期間の終了時に、これが主要な結果に影響を与えた可能性は低い。
選んだ論文が研究論文ではない場合、introduction、discussionに準じた内容を含めるようにしてください。
【開催日】2022年10月5日(水)