―文献名―
Associations of the Informal Curriculum and Student Perceptions of Research With Family Medicine Career Choice
Beinhoff P, Prunuske J, Phillips JP, et al.
Associations of the Informal Curriculum and Student Perceptions of Research With Family Medicine Career Choice. [published online ahead of print February 13, 2023]. Fam Med
―要約-
背景
米国はプライマリ・ケア医の不足に直面しており、2034年までに17800~48000人のプライマリケア医が不足すると予測されているが、マッチングの専攻医枠を拡大しても1/3ほどしか埋まっていない。正規のカリキュラムとキャリア選択の創刊についての研究はいくつかあるが、研究環境などの学習環境や学生の認識との研究は少ない。今回、家庭医療に対する学生の認識やその環境が学生の家庭医療キャリアの選択に与える影響について調査した多施設共同研究を行い、医学生が家庭医を目指すことを決定する理由を明らかにし、今後の不足に対処するための取り組みに役立てたい。
方法
家庭医療に対する学生の態度を評価するために開発され改良された14項目の検証済み質問票であるFamily Medicine Attitudes Questionnaire(FMAQ:Table2)に対する医学生の回答を、米国の16医学部で収集され、各大学の家庭医療に進む卒業生の割合と比較した。
※ FMAQについては以下を参照
※ https://journals.stfm.org/media/2378/phillips-2018-0409.pdf
※ 14項目の質問票は、Cronbach αが0.767。総スコアは家庭医療分野の選択と相関があった(P<.001)。質問票のスコアが56以上であれば、家庭医療に進む学生を特定するのに78.1%の感度と65.3%の特異性。回帰分析で質問票スコアは、家庭医療を選択する独立した予測因子であった(オッズ比1.289。信頼区間1.223-1.347)。
家庭医療に対する学生の意識と卒業生のキャリア選択との関係を探るため、各医療機関のFMAQスコアの合計を、各医療機関の卒業生の家庭医療を選択する割合と関連させて分析した。学生個人のレベルではなく、教育機関レベルで探り機関毎で測定した。またFMAQの下位尺度である、家庭医の仕事の楽しさ、家庭医で十分な収入が得られるか、仕事量のコントロールなどを反映した質問から採点された。マッチング結果と家庭医のライフスタイル、研究、重要性、不足に対する学生の態度など、特定のFMAQデータセットサブセット領域との比較について、二次的なピアソン相関係数分析を実施した。

結果
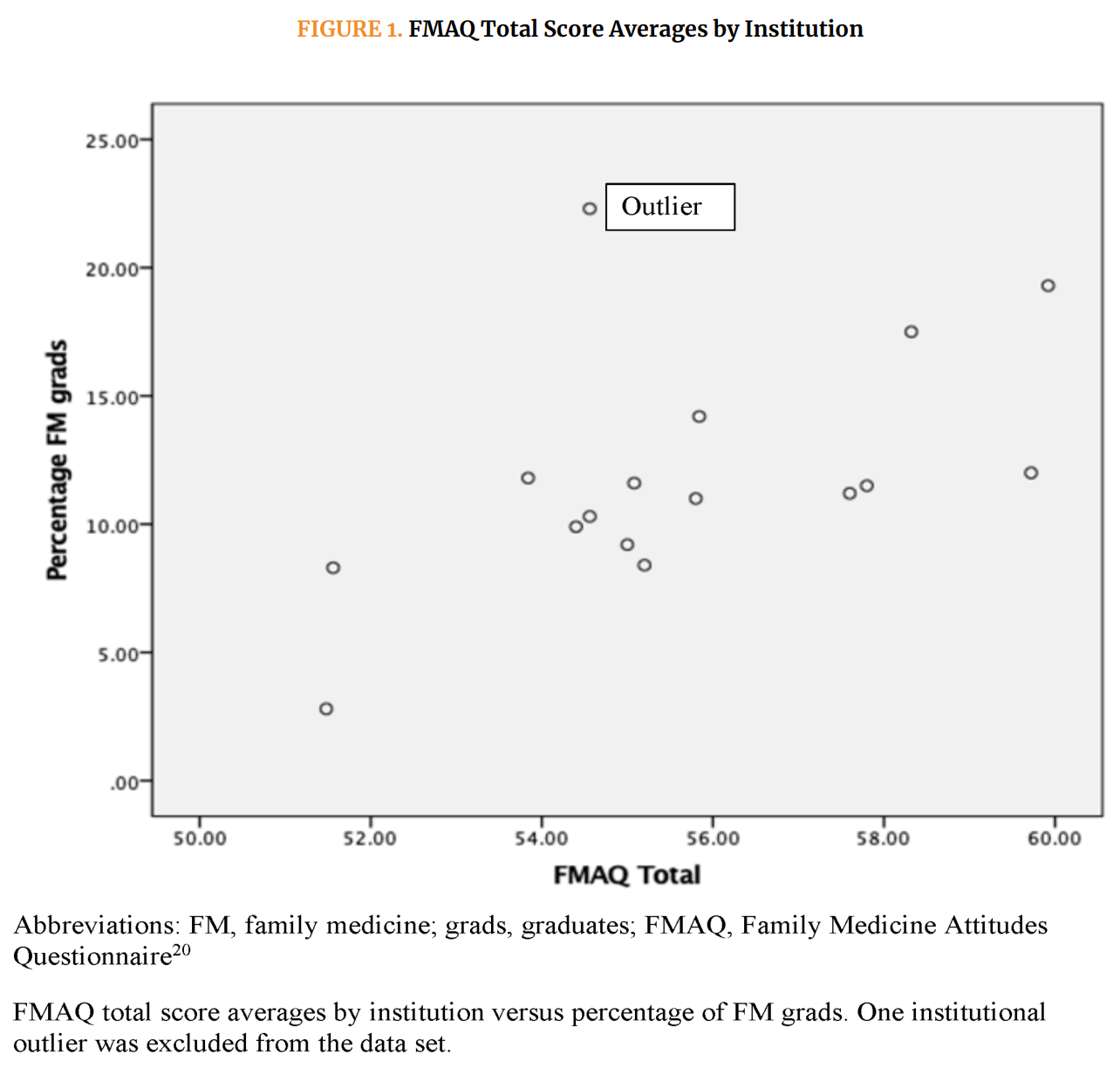
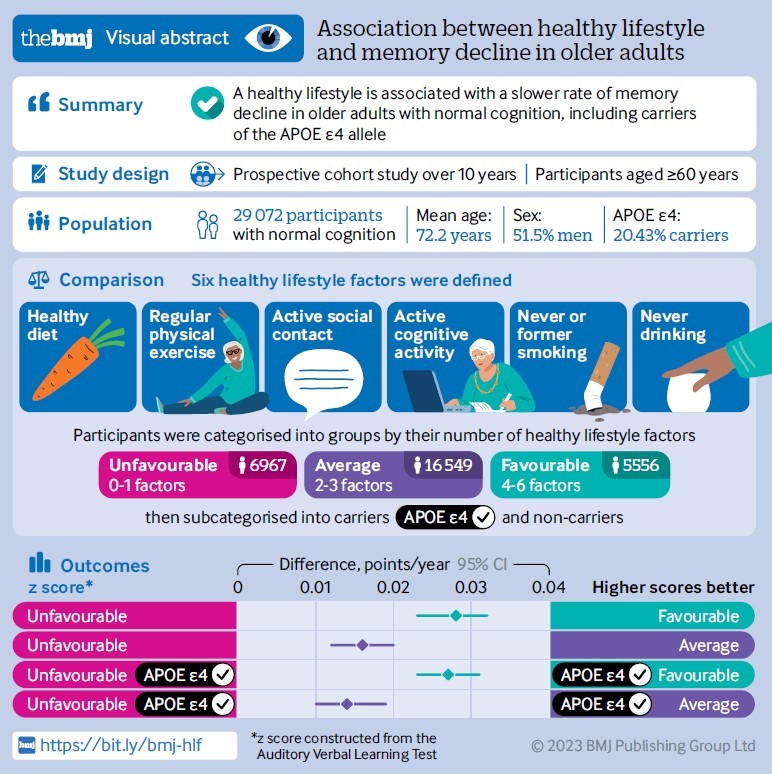
FMAQスコア(学生の認識)の学校別平均は55.7(SD 2.5)、範囲は51.5-59.9。家庭医のマッチング率の平均は12.0%(SD 4.6%)、範囲は2.8~22.3%で、2,844人の学生のうち1,189人がアンケートに回答し、全体の回答率は41.8%となりました。
図1は、16校のFMAQ平均スコア(x軸)と家庭医のマッチング比率(y軸)をグラフ化した散布図である。この散布図から、1校が外れ値であると判断され、さらなる分析から除外された。この学校は、その後、もともとデータに含まれていた唯一のオステオパシー学校であることが判明した。
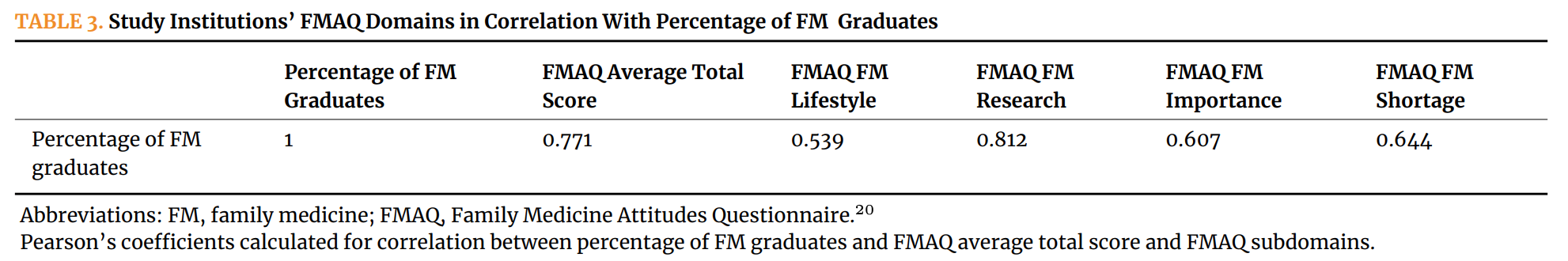
表3は、FMAQサブスケールのドメインと各校の家庭医へのマッチング比率との相関を示したものである。各サブスケールドメインのピアソン係数は以下の通りである。それぞれ、ライフスタイルが0.539、研究が0.812、重要性が0.607、不足が0.644であった。家庭医療学研究に対する学生の態度は、FMAQの総合得点や他の下位項目と比較して、教育機関からの家庭医マッチ率の割合と最も強く相関している変数であった。家庭医療研究に対する学生の肯定的な認識は、家庭医療レジデンシーへマッチングと最も強く相関する要因であった。
ディスカッション
医学部全体での学生の家庭医療に対する考え方が、その医学部の学生のうち家庭医療レジデントを目指す学生の割合と相関していることを示唆しています。家庭医療の経験のみならず研究に積極的に触れることは、学生の認識に変化をあたえる可能性がある。
AAMCのデータによると、卒業時に家庭医療を選択した学生の約半数は、医学部の初期に別の専門分野を選択していたと報告しており、学生への介入することの意義を強調している。また家庭医療研究に対してポジティブな印象を与える大学は、家庭医療のキャリア選択を支援する環境作りに影響力を持つ可能性がある。さらに、優れた研究実績を持つ家庭医療学教室は、教育やリーダーシップなど他の面でも優れている可能性があり、それらが一体となって学生にとって魅力的な学問分野としての評判を形成している可能性がある。
家庭医療研究に対する認識と家庭医キャリア選択の間に正の相関があることは、家庭医療研究の質と量が修正可能な特性であるため、家庭医療科にとって重要な発見である。家庭医療研究者を奨励・支援し、家庭医療科の学生に高品質でインパクトのある研究に触れさせることは、プライマリ・ケア人材を強化するための重要な戦略であると思われる。さらに、医学生が家庭医学研究プロジェクトに参加する機会を充実させることや、臨床実習で家庭医の研究を強調することも、診療科の戦略として考えられる。これまでの研究で、家庭医療学研究の最も重要なテーマは、全人的、地域ケア、ライフコース、集団への健康活動であるとされている。これらの研究テーマを医学生の臨床実習に組み込むだけでなく、家庭医や診療科の研究活動やSDH活動を紹介すれば、家庭医療学研究の価値を伝える有効な手段になるであろう。
結論
家庭医療と家庭医療学研究に対する学生の認識や接点を強化することは、家庭医なる卒業生数の増加を目指し、家庭医療学講座や医学部での関わりに有効な機会を生み出す可能性がある。
【開催日】2023年3月8日(水)