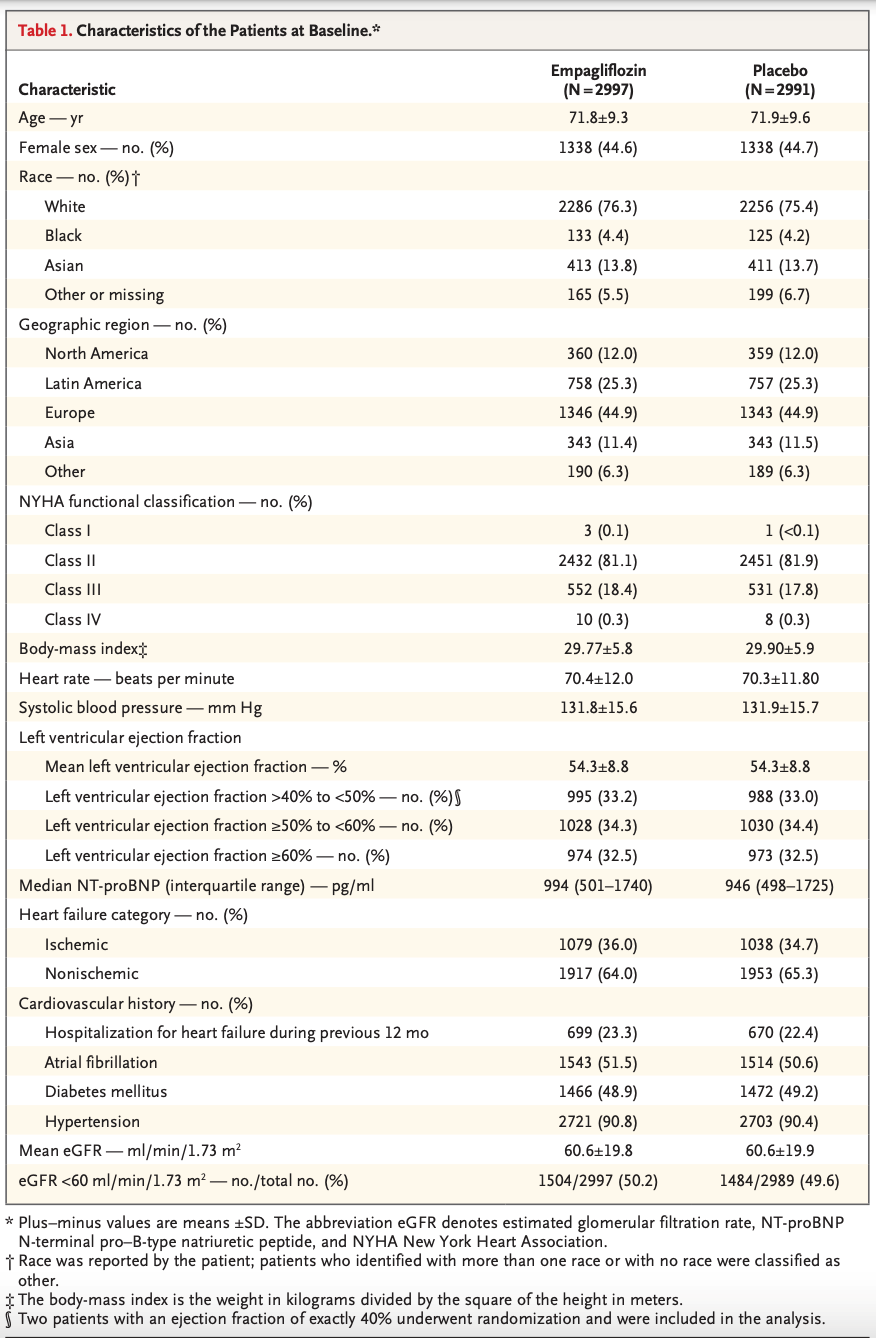
-文献名-
Niklas Worm Andersson. Safety of BA.4-5 or BA.1 bivalent mRNA booster vaccines: nationwide cohort study. BMJ. 2023-075015 on 25 July 2023
-要約-
Introduction:
2022年初秋に、ファイザーBioNTechワクチンコミナティ(BNT162b2、オリジナル株およびオミクロン変異体BA.4-5およびBA.1)、モデルナワクチンスパイクバックス(mRNA-1273、オリジナルおよびBA.1)のいずれかを使用した二価mRNAブースター投与が認可された。これらの二価オミクロンを適応させたmRNA 追加免疫ワクチンは、(元の)一価の最初の追加免疫(つまり、3回目のワクチン投与)の有無にかかわらず、一次ワクチン接種シリーズの完了後の単一の追加免疫として推奨されている。
デンマークでは、2022年9月15日に二価mRNAブースターの展開が開始され、50歳以上のすべての成人と重症の新型コロナウイルス感染症のリスクが高いと考えられる成人に推奨され、提供された。デンマークでは 3 回目の投与 (つまり、1 回目の追加免疫) のワクチン接種率が高いため (対象集団の >90%)、二価 mRNA追加免疫は主に 4 回目の投与 (つまり、2 回目の追加免疫) として投与されている。
適応された二価mRNA追加免疫ワクチンの安全性評価は、主に利用可能な事前承認臨床試験、一価mRNAワクチンの市販後安全性データ、二価 mRNA ワクチンの免疫原性と反応原性に関する臨床データに基づいている。米国疾病管理予防センター(CDC)からの最近の報告の 1 つは、v-safe および二価ワクチンのワクチン有害事象報告システムを通じて初期に報告された安全性所見(主に反応原性に関連する)に関するものとなっている。BA.4-5を含むブースター(3回以上の用量)は、一価ワクチンブースターで以前に観察されたものと類似していた。それにより、二価 mRNA ワクチンに関連する有害事象の潜在的なリスクについて適切に情報を提供するデータが保証されている。
全国コホート研究で、4回目の接種として二価mRNA追加免疫ワクチンを使用したワクチン接種と27件の有害事象のリスクとの関連を調査した。
Method:
デザイン:全国コホート研究(デンマーク)。
参加者:2021年1月1日から2022年12月10日までの期間中に3回のcovid-19ワクチン接種を受けた50歳以上の成人2,225,567人
主要アウトカム測定:二価オミクロン対応mRNA追加免疫ワクチンを4回目の投与としてワクチン接種した後の28日間の主要リスク期間における27の異なる有害事象による来院率を、3回目または4回目以降のワクチン接種から29日目以降の参照期間率と比較した。
Results:
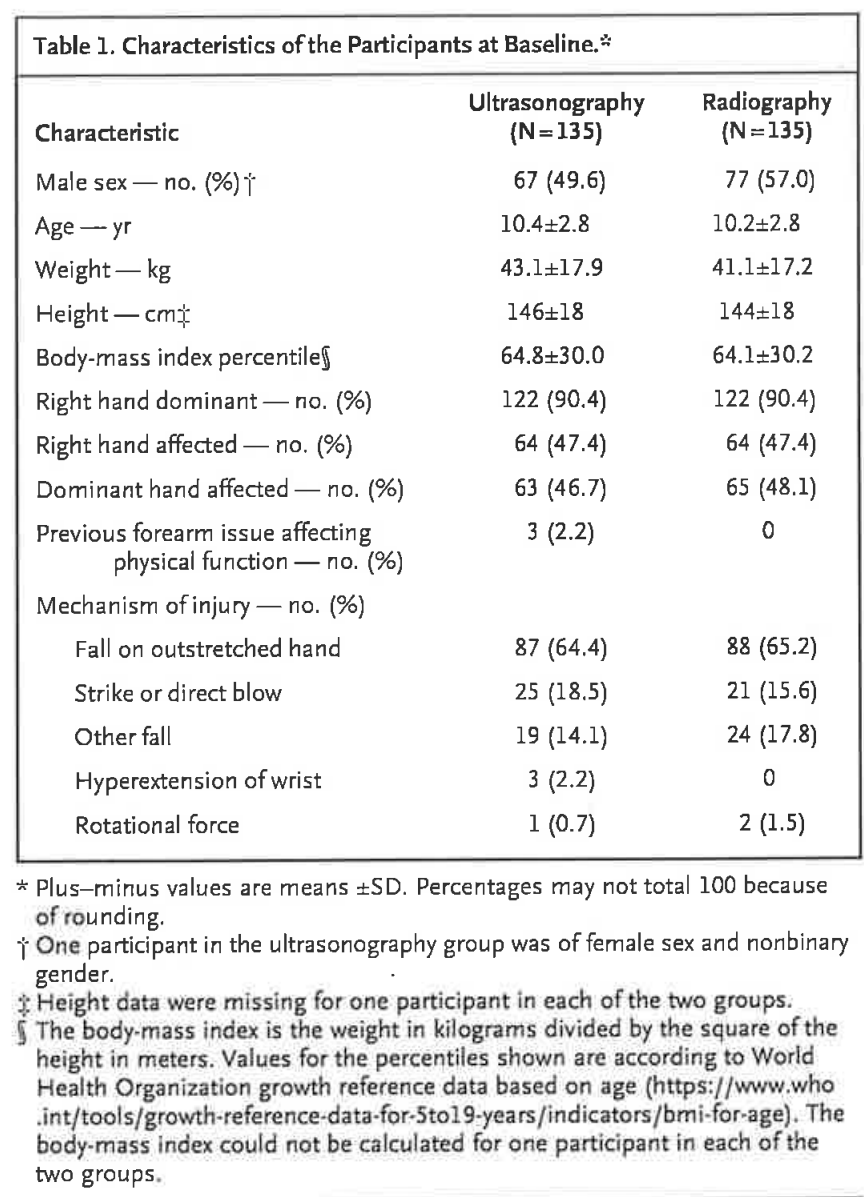
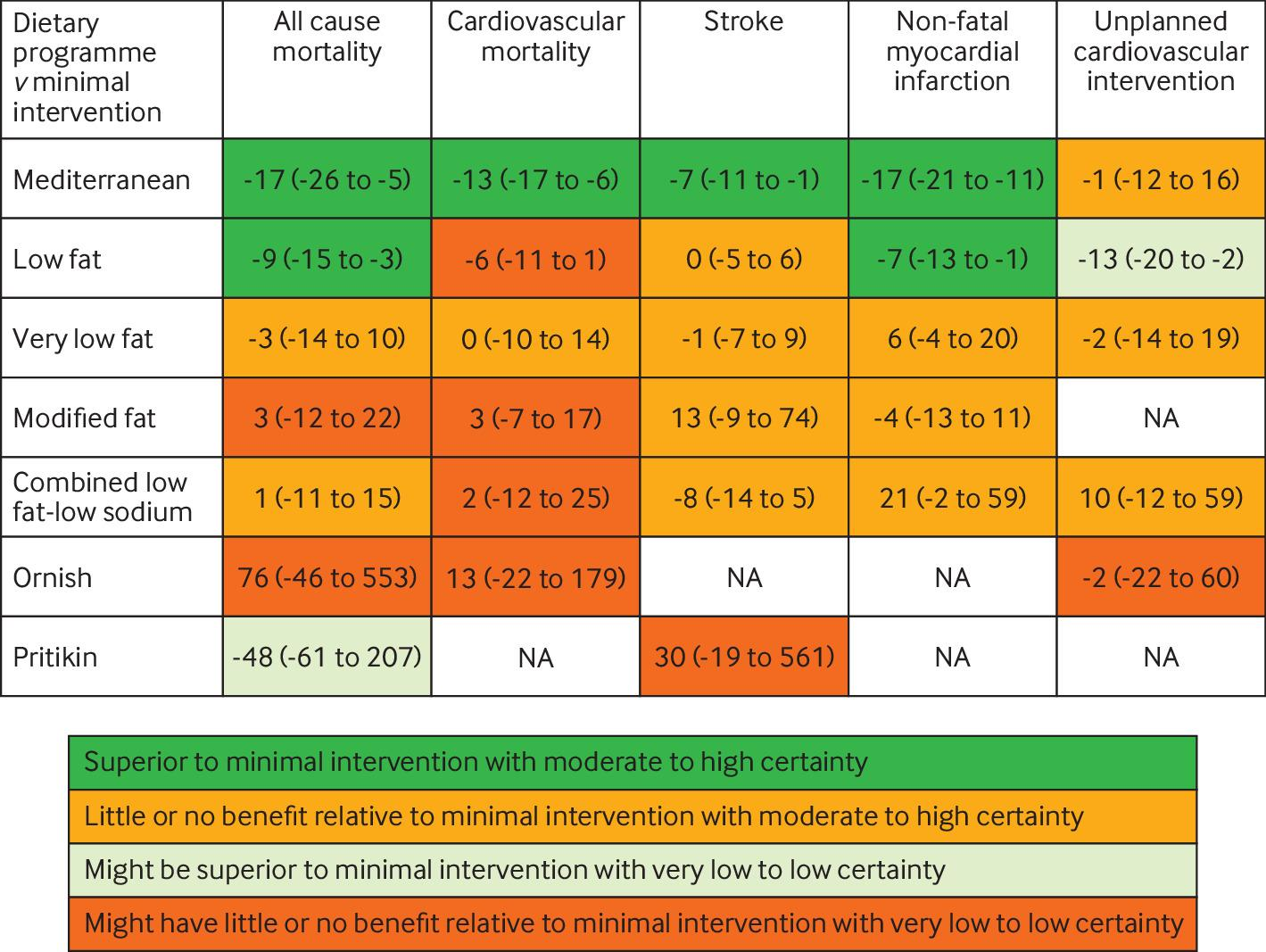
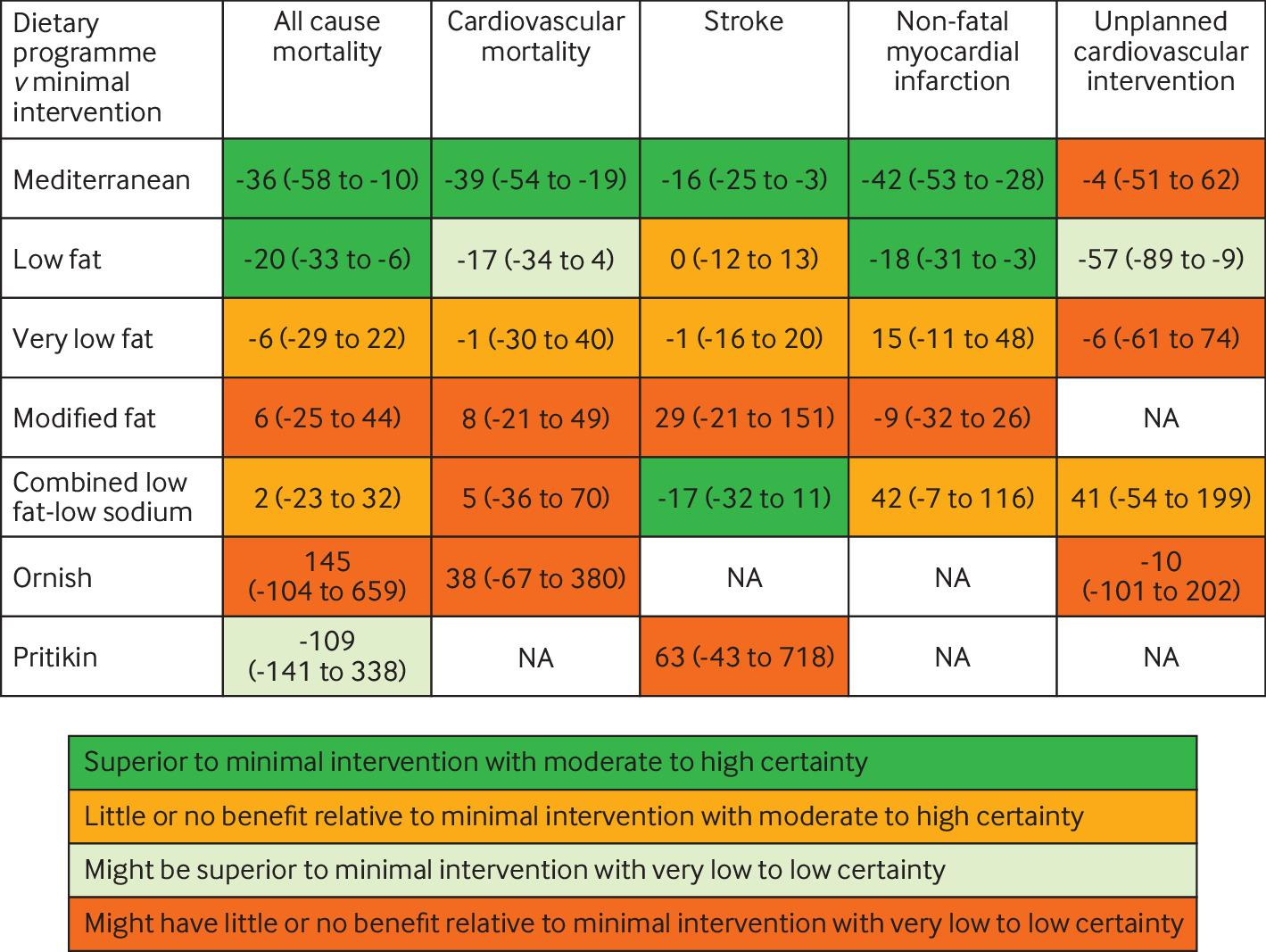
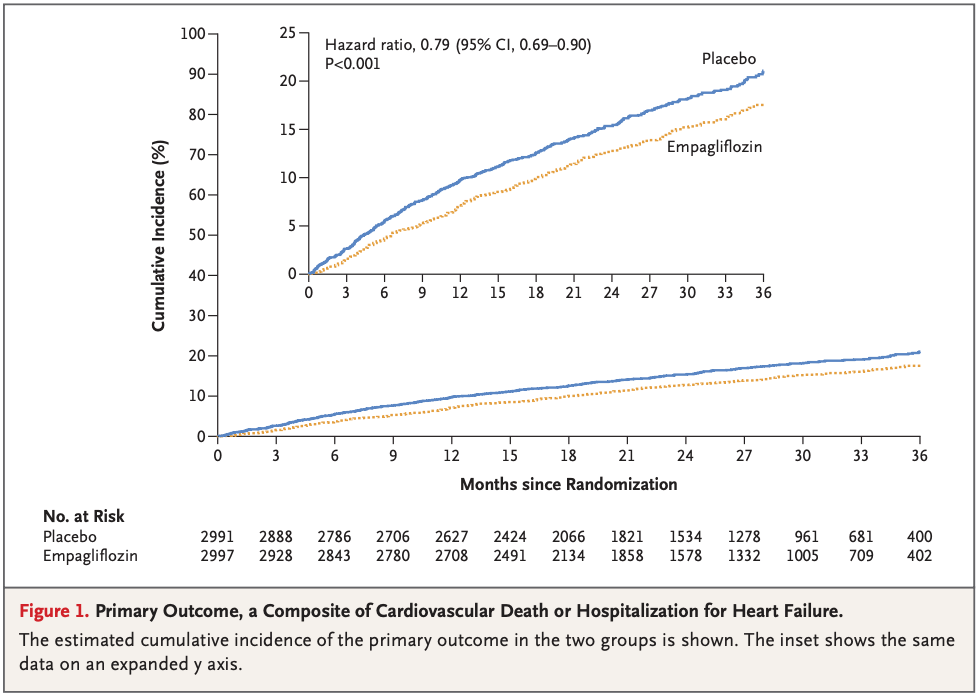
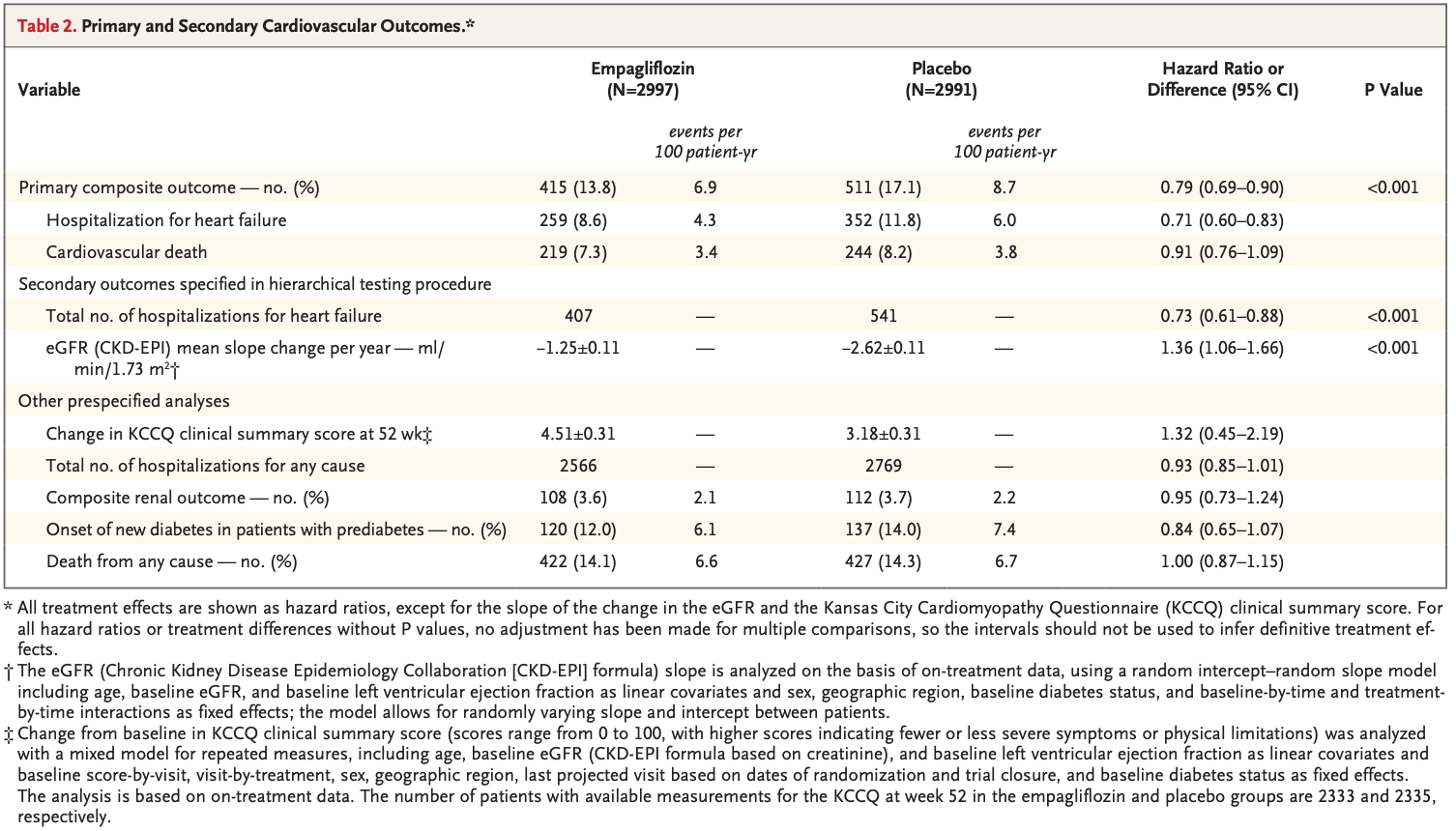
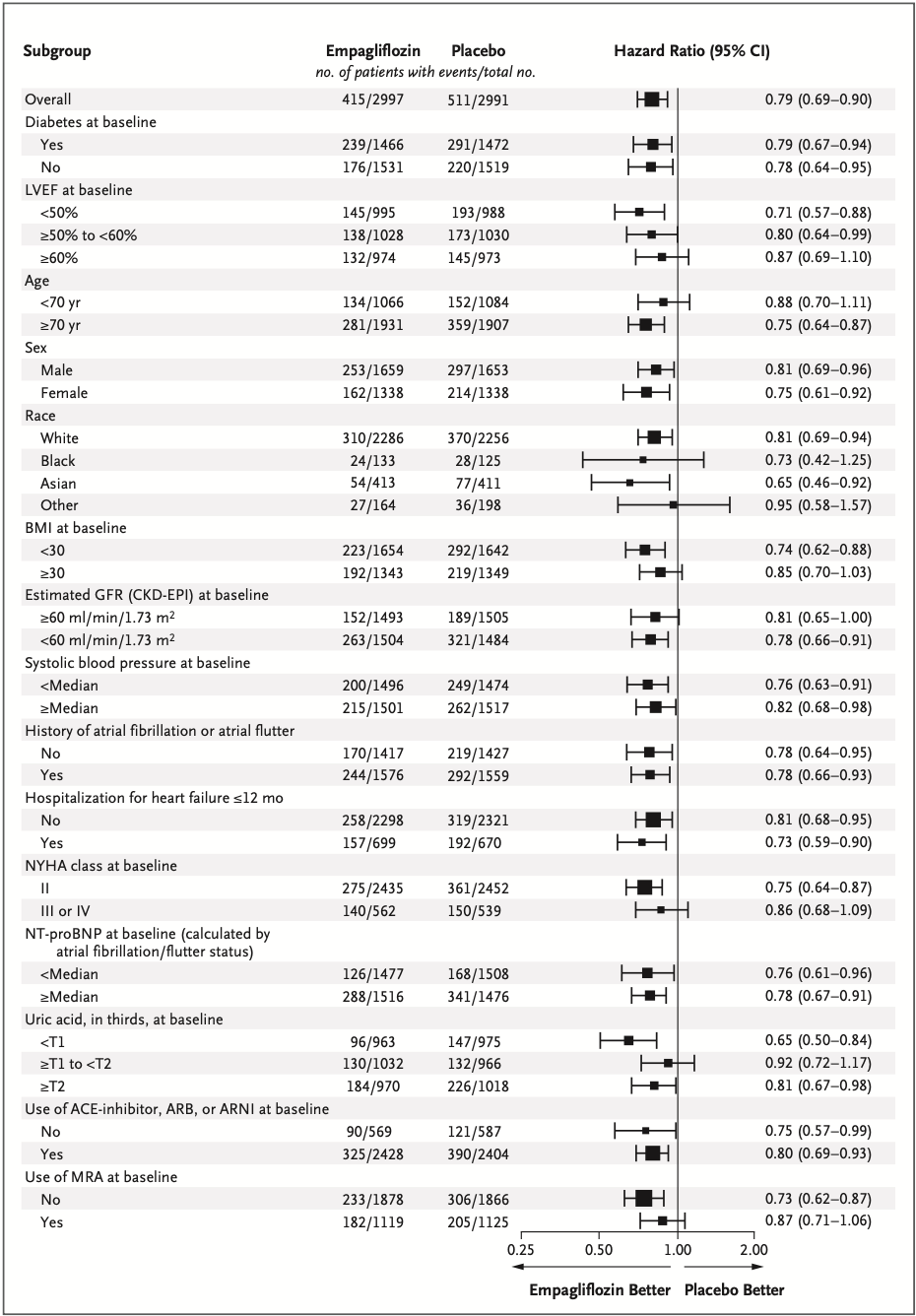
成人1,740,417人(平均年齢67.8歳、標準偏差10.7歳)が4回目の接種として二価mRNAワクチンを受けた。二価mRNAワクチンによる4回目のワクチン接種は、28日以内の27件の有害転帰のいずれの統計的に有意な増加率とも関連しなかった(例:
虚血性心臓イベントの発生率比0.95、95%信頼区間0.87~1.04。比較された28日間と参照期間中で、それぞれ672対9,992のイベント)、年齢、性別、ワクチンの種類に従って分析された場合、または代替の分析アプローチを使用した場合。ただし、事後分析では心筋炎のシグナルが検出されました(女性参加者では統計的に有意)が、結果はまれであり、所見は少数の症例に基づいていた。脳梗塞のリスクは認められなかった(発生率比 0.95、95%信頼区間 0.87~1.05、644対9687)。
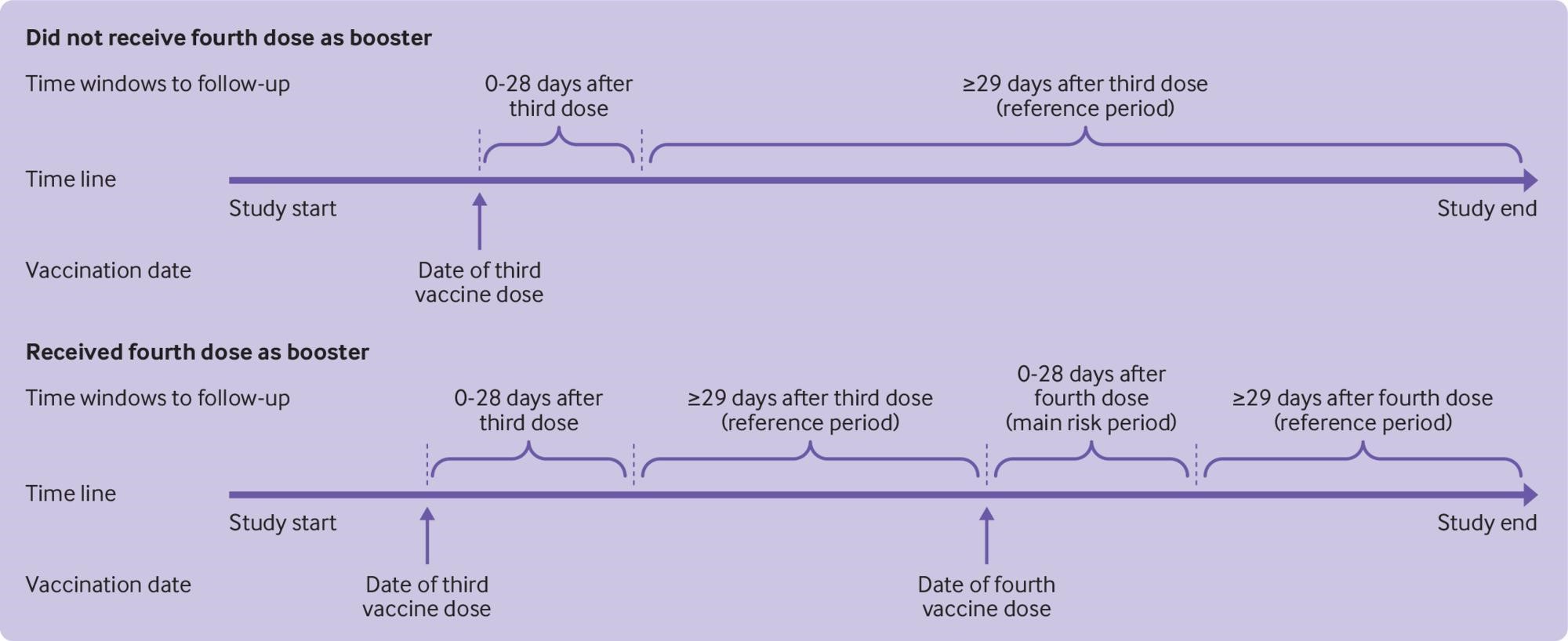
図1:研究デザインの概要。主なリスク期間は、4回目のワクチン接種として2価のcovid-19 mRNA追加接種後0日から28日。総参照期間は、3回目の投与後29日以上(4回目の投与の前日まで(つまり、0日から1日を引いた日))および4回目の投与(2回目の追加免疫)から構成された。
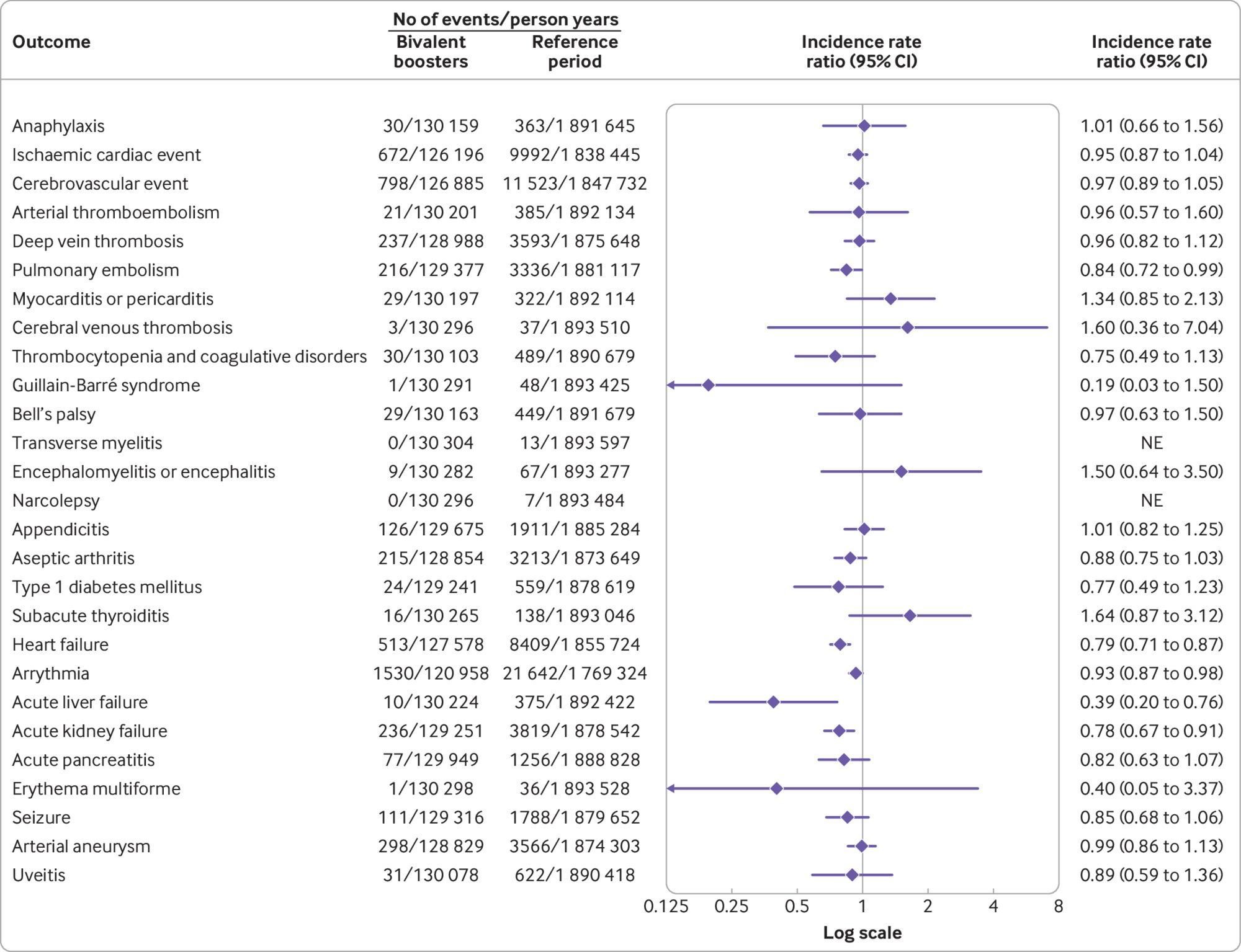
図2:2022年9月15日から2022年12月10日までの50歳以上のデンマーク人成人に対する4回目の接種として2価オミクロン適mRNA追加免疫ワクチンを接種してから28日以内の有害事象のリスク。
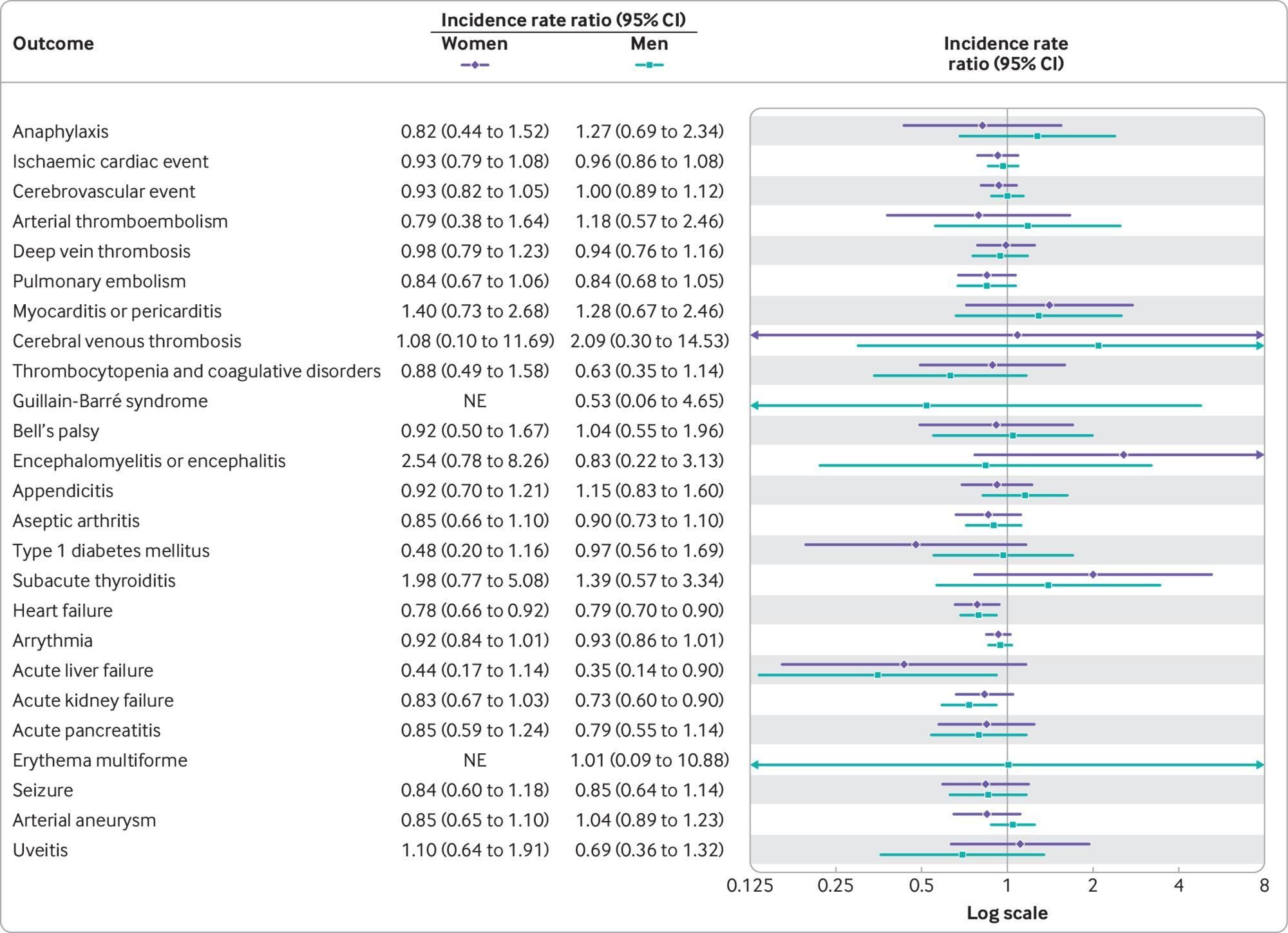
図3:2022年9月15日から2022年12月10日までの50歳以上のデンマーク人成人を対象とした、2価オミクロン適応mRNA追加免疫ワクチンの4回目接種後28日以内の有害事象のリスクを性別別に示した。
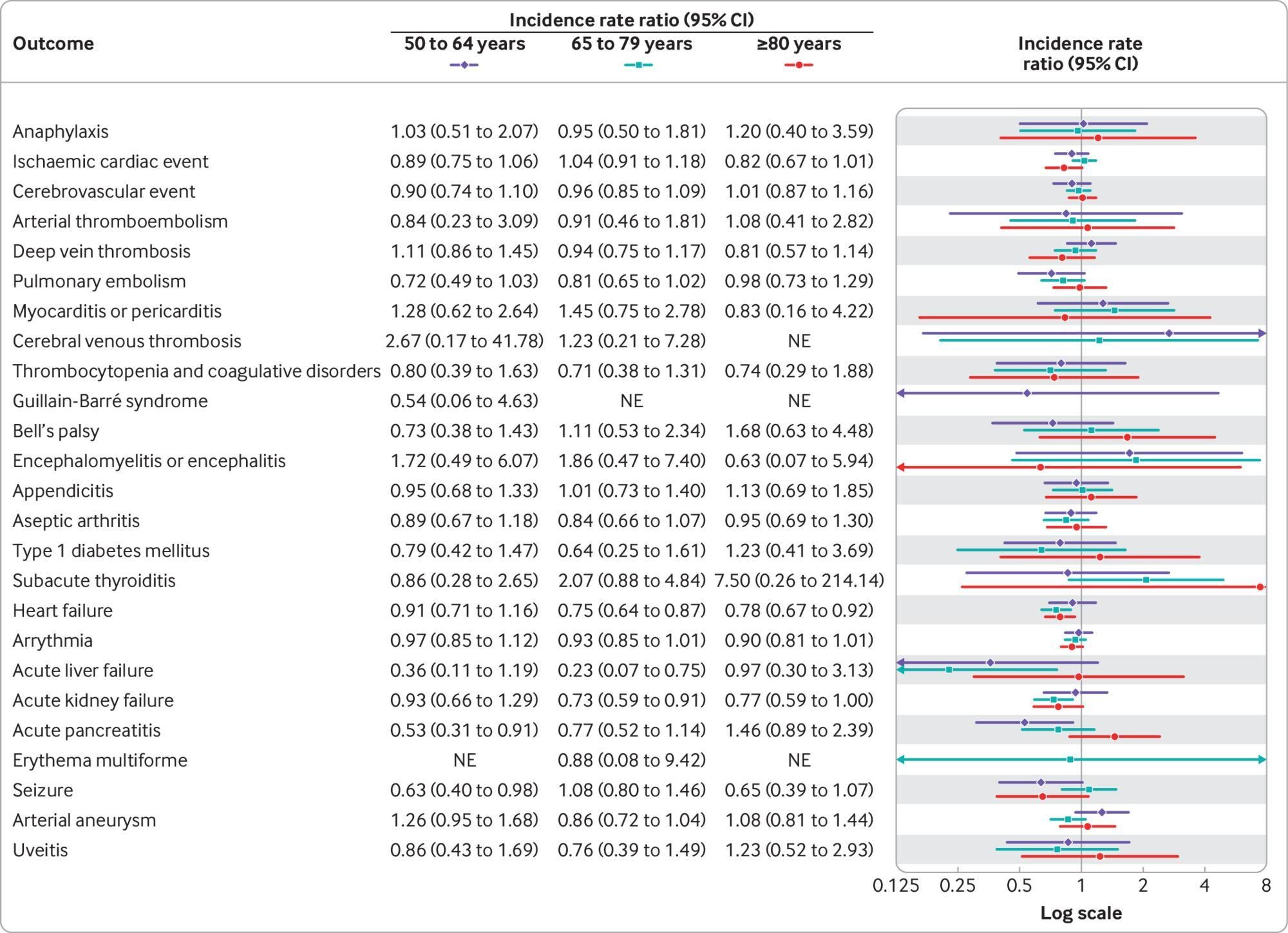
図4:2022年9月15日から2022年12月10日までの50歳以上のデンマーク人成人を対象とした、2価オミクロン適応mRNA追加免疫ワクチンの4回目接種後28日以内の有害事象のリスクを年齢サブグループ別に示した。
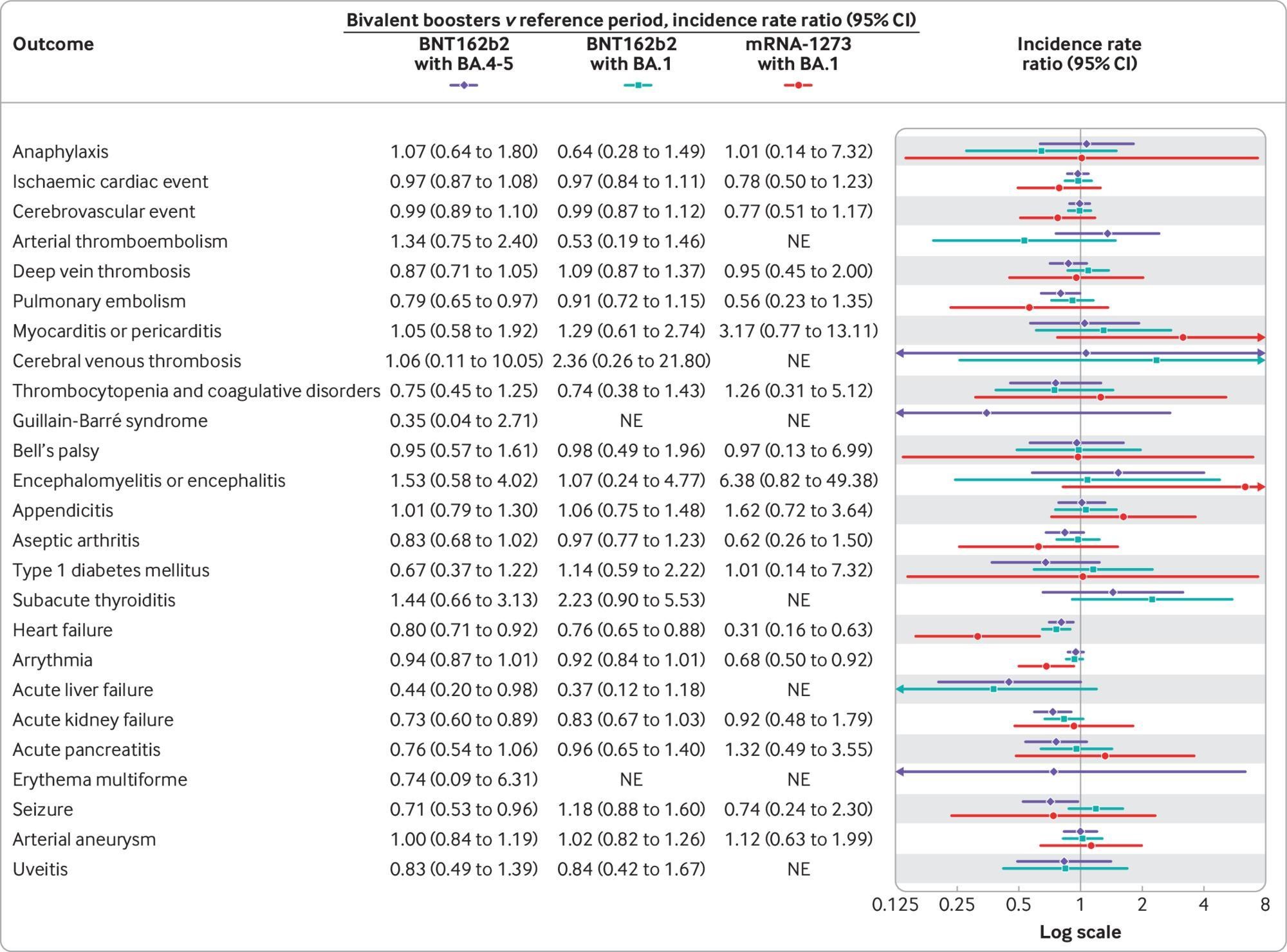
図5:2022年9月15日から2022年12月10日までに50歳以上のデンマーク人成人を対象に、2価のオミクロン適応mRNA追加免疫ワクチンを4回目として接種してから28日以内の有害事象のリスク(ワクチンの種類別)。
Discussion:
全国コホート分析において、デンマークの50歳以上の成人1,740,417人を対象に、4回目の接種として受けた二価オミクロン適応mRNA追加免疫ワクチンに関連する27件の有害事象の発生率を評価した。4回目の投与として二価mRNA追加免疫ワクチン接種後の有害事象のリスク増加についての裏付けは見つからなかった。
本研究の限界の1つは、比較した期間間の有害事象の確認における差異を排除できないことである。4回目のワクチン接種後28日間の割合をワクチン接種後29日目からの参照期間の割合と比較するという我々のデザインの積極的な比較特性により、ワクチン接種中の割合との比較とは対照的に、ワクチン接種を受けていない期間の転帰の確認における差異が軽減される可能性がある。しかし、確証バイアスを完全に排除することはできない。具体的には、ワクチン接種から長時間経過した基準期間と比較して、4回目のワクチン接種後の数週間で既知の有害事象(例、心筋炎)に関連する症状に対する意識が増加した。ただし、これにより、観察されたものとは対照的に、結果はリスクの増加に偏ることになる。最後に、評価および実施された分析の広範な結果を考慮すると、複数の検査を考慮していなかったため、偽陽性所見の確率は高かった。ただし、一貫してリスクが増加することは見つからなかった。
結論:
・4回目の接種として二価のオミクロン適応mRNA追加免疫ワクチンを受けた170万人以上の成人を対象としたこのデンマーク全国コホート研究の結果は、ワクチン接種後の重篤な有害事象のリスク増加を裏付けるものではない。
・どの性別、年齢、ワクチンの種類のサブグループでも脳梗塞との関連は認められなかった。
・これらの結果は、二価mRNAワクチンの使用の安全性を裏付けるものです。
【開催日】2023年8月9日(水)