―文献名―
Wilson ME, et al. Association of Home Noninvasive Positive Pressure Ventilation With Clinical Outcomes in Chronic Obstructive Pulmonary Disease: A Systematic Review and Meta-analysis. JAMA. 2020 Feb 4;323(5):455-465.
―要約―
Introduction
COPD患者の急性増悪時における高CO2血症・急性呼吸不全に対してのNIPPVの院内使用についてはエビデンスが確立している(COPD急性増悪による急性呼吸不全の患者において、院内NIPPVは、死亡率の低下、気管挿管の減少、入院期間の短縮、合併症の減少に関連していることがわかっている。)しかし、慢性COPDと高CO2血症における在宅NIPPVとその転帰との関連は不明である。
COPD および高CO2血症の患者において、bilevel positive airway pressure (BPAP)およびnoninvasive home mechanical ventilator (非侵襲的HMV)による在宅 NIPPV と臨床転帰および有害事象との関連を評価した。
※呼吸機器の定義に関しては、eTable2参照
BPAP装置は通常、圧換気を行うが、換気モードやモニタリング機能が追加されている場合がある。HMVは、Pressure control換気、Volume control換気などが可能であり、通常は気管切開した患者に使用されるが、NIPPVでも使用できる。BPAP装置と比較して、追加の換気モード、モニタリング、制御機能、および安全装置、アラーム、バックアップ電源の機能を備えている。
Method
1995年1月1日から2019年11月6日までに発表された英語の論文をMEDLINE、EMBASE、SCOPUS、Cochrane Central Registrar of Controlled Trials、Cochrane Database of Systematic Reviews、National Guideline Clearinghouse、Scopusで検索した。
在宅NIPPVを1か月以上使用した高CO2血症を伴うCOPDの成人を登録した無作為化臨床試験(RCT)および比較観察研究を対象とした。
データの抽出は独立した 2 人のレビュアーが行った。バイアスについてはRCT については Cochrane Collaboration の risk of bias tool を用いて評価し、非ランダム化研究については Newcastle-Ottawa Scale の選択項目を用いて評価した。
主要評価項目は、最長追跡期間における死亡率、全原因による入院、挿管の必要性、および QOL とした。副次評価項目は、呼吸器疾患による入院、救急外来受診、集中治療室(ICU)への入室、COPDの増悪、日常生活動作、呼吸困難、睡眠の質、運動耐容能、有害事象とした。
Results
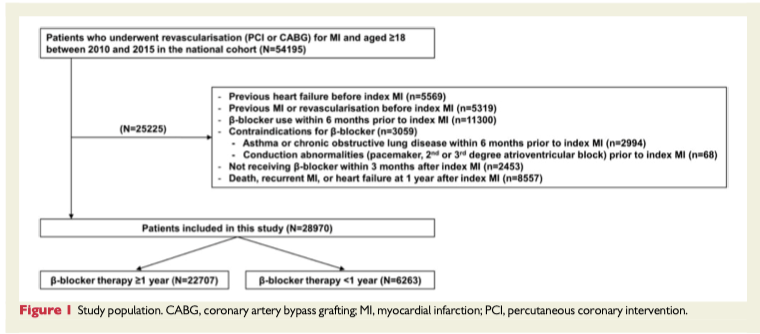
21件のRCTと12件の観察研究の合計51085名の患者(平均年齢65.7歳、女性43%)が対象となった。
死亡者は434名、挿管を行った患者は27名であった。
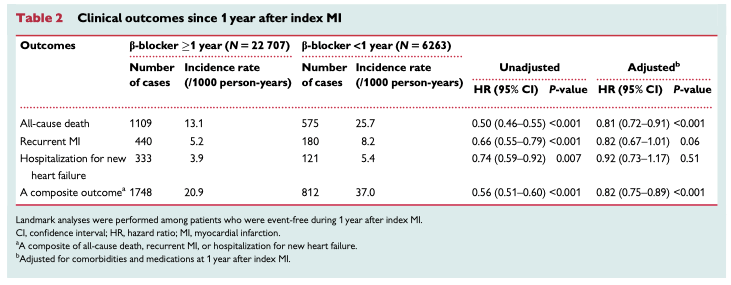
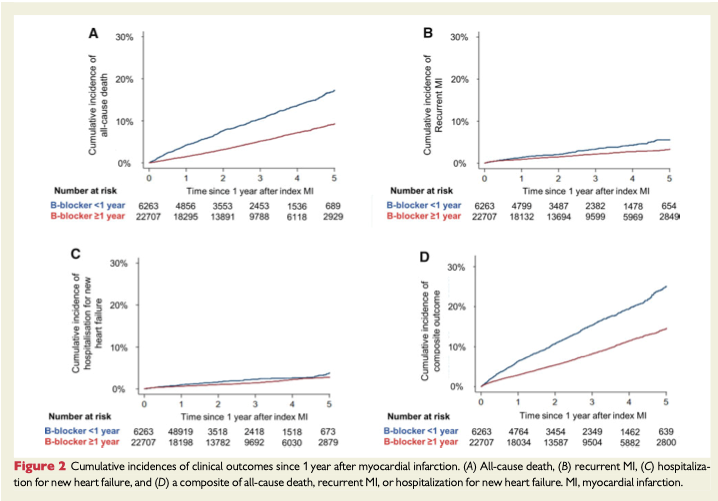
BPAPと装置なしの比較
死亡リスクを有意に低下させた。
2.31% vs 28.57%、RD-5.53%[95%CI; -10.29%~-0.76%]、OR0.66 [95% CI; 0.51〜0.87]、P=0.003
全原因による入院患者を優位に減らした。
39.74% vs 75.00%、RD-35.26%[95% CI; -49.39%〜-21.12%]、OR0.22[95% CI; 0.11〜0.43]、P<0.001
挿管の必要性を優位に減らした。
5.34% vs 14.71%、RD-8.02%[95%CI; -14.77%〜-1.28%] OR0.34[95% CI; 0.14〜0.83]、P=0.02
QOLには有意な差は見られなかった。
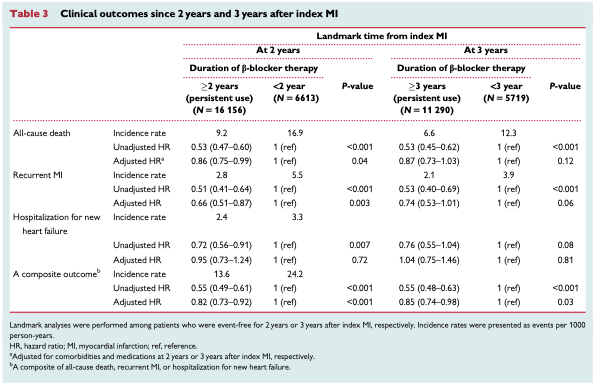
非侵襲的HMVと装置なしの比較
死亡リスクに有意差はなかった。
21.84% vs 34.09%、RD-11.99%[95% CI; -24.77%~0.79%]、OR0.56[95% CI; 0.29-1.08]、 P=0.49
有害事象
NIPPVを使用した場合と装置を使用しない場合と比較して、有意差はなかった。重篤な副作用はほとんどなく、0.24/人で非重篤な副作用が出現、多くは皮膚症状(顔面発疹や鼻潰瘍)、眼症状、鼻症状だった。
Discussion
COPD と高CO2血症の患者を対象としたこのメタアナリシスでは、家庭用 BPAP は装置を使用しない場合と比較して、死亡率、全原因による入院、挿管のリスクを低下させたが、QOL には有意な差はなかった。非侵襲的HMVは装置を使用しない場合と比較して、入院リスクの低下と有意に関連していたが、死亡リスクには有意差がなかった。
しかし、エビデンスの質は低~中程度で、QOLに関するエビデンスは不十分であり、いくつかのアウトカムの分析は少数の研究に基づいていた。
装置の種類、設定、PaCO2減少に伴う調整方法などについては依然として不明。一部の研究では、より高強度のNIPPVや、追加のモードや機能を備えた装置で転帰の改善が確認されているが、装置のモードを比較した他の研究では転帰の違いは確認されていない。また、どのPaCO2閾値でNIPPVを開始すべきか、閾値が低くても臨床的に有意な効果があるかどうかも不明なままである。現在のガイドライン、推奨事項、実施方法は様々である。
※日本のガイドラインについては下図参照

NIPPVを受けた患者の顔面発疹や粘膜乾燥などの非重篤な有害事象の発生率は25%近くに及んだが、重篤な有害事象はまれであり、発生率はNIPPVを使用した群と使用していない群とで有意差はなかった。


【開催日】2021年6月9日(水)