※この時期のUpToDateにある”What’s new in family medicine”のTopicで参考にされている文献です。
-文献名-
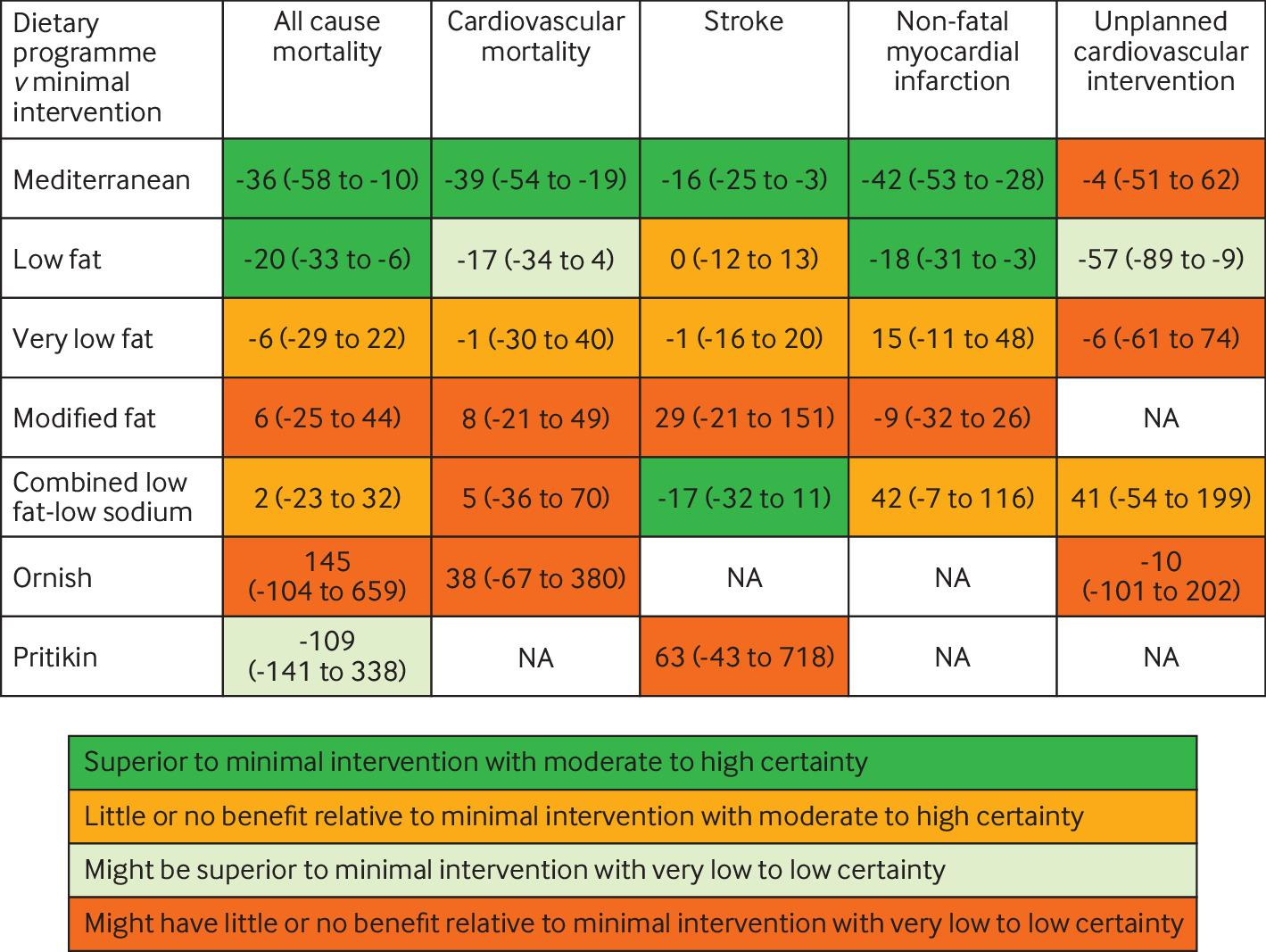
Zoe K McQuilten, et al. Effect of Low-Dose Aspirin Versus Placebo on Incidence of Anemia in the Elderly : A Secondary Analysis of the Aspirin in Reducing Events in the Elderly Trial. Ann Intern Med. 2023; 176(7): 913-921.
-要約-
●Introduction
・高齢者の貧血(男性Hb 12.0 g/dl未満、女性Hb 11.0 g/dl未満 (WHOの定義))は重要な健康問題。
・75歳以上の人の貧血の割合:約30%(入院患者例)、約12%(コミュニティベース)。
・高齢者の貧血の原因としては、鉄欠乏・腎性・慢性炎症性が多いが、1/3は原因不明。
・貧血は、機能障害・病的状態・死亡率と関連。ただし因果関係は不明。因果関係があったとして、貧血が健康に及ぼす潜在的な影響が介入可能なものなのかどうかも不明確。
・米国では約50%の高齢者が予防的にアスピリン内服していたが、最近の非推奨に伴い減少中。
・アスピリンの害は大出血、とりわけ消化管出血で、出血イベントは高齢者に多い。
・顕性出血とアスピリンの関係は明らかだが、貧血との関係を研究した報告はほとんどない。
・不顕性出血により鉄欠乏を起こし貧血となる可能性、一方で炎症を抑える機序で貧血に抑制的に働くかも。
・The ASPREE (ASPirin in Reducing Events in the Elderly)試験は、二重盲検、無作為、プラセボ対照試験で、70歳以上(*米国の黒人・ヒスパニックにおいては65歳以上)の健常者において、アスピリン100 mg内服群がプラセボ群と比較して、無障害生存期間を延長するかどうかを主要評価項目に置いた研究。(*大田注:結論としては延長させなかった。N Engl J Med 2018; 379(16): 1519-1528.)
・全参加者は毎年Hb値測定し、一部は試験開始時と3年後に生化学採血も実施。
・ASPREE試験のpost hoc解析(事後解析)の
主な目的)健常高齢者において、低用量アスピリンの連日投与が貧血の発症率に及ぼす影響を評価する
副次的目的)Hb値、Fer、鉄欠乏の変化に対するアスピリンの影響を探索する
●Method
・ASPREE試験について
2010年3月~2014年12月 市中在住の19114人組み入れ。オーストラリアのプライマリ・ケア提供者or 米国の臨床試験センターを通じて。*除外:貧血あり、出血の高リスク群(例:消化性潰瘍既往、食道静脈瘤)、アスピリンを二次予防で使用、他の抗血小板薬や抗凝固薬使用、心血管イベント歴、Af、予後5年以内が想定される疾患併存、認知症。*NSAIDs使用は必要最小限に限り許可された。
アスピリン群・プラセボ群を1:1に振り分け。年1回受診とカルテレビュー、定期的な電話での確認で補足。年1回採血。
・フェリチン:割付時と、3年後フォロー時の血液検体で可能な範囲で測定。
・アウトカムの定義
プライマリアウトカム:貧血の発症率(男性Hb 12.0 g/dl未満、女性Hb 11.0 g/dl未満 (WHOの定義))。
*毎年のHb値測定データを利用。
セカンダリエンドポイント:大出血(脳出血、有意な頭蓋外出血(輸血・入院・入院期間延長・手術を要した、死亡につながった))
・統計学的解析
-鉄欠乏の定義は、Fer <45 µg/Lを採用(米国消化器病学会)
-毎年Hb値測定し、貧血出現までの期間を分析するためにコックス比例ハザードモデルを使用。
-累積発症率の測定にはAalen-Johansen estimatorを使用(Kaplan–Meier estimatorのmulti-state (matrix) version)
-一次解析は調整なし、二次解析では貧血のリスクと関連し得る予後因子で調整(性別、年齢、人種、居住状況、喫煙、アルコール摂取量、eGFR、癌の既往(メラノーマ以外の皮膚腫瘍を除く))、糖尿病、CKD(尿Alb/Cr 30 mg/gCr以上 or eGFR 60未満で定義)、高血圧、NSAIDs使用、PPI使用)。
-ASPREE試験の一次結果では、プラセボ群と比較してアスピリン群では癌罹患およびステージIVの癌による死亡リスクが高かった→貧血リスクに対するアスピリンの効果が癌罹患とは独立しているかどうかを評価するために、試験期間中の癌イベントを競合リスクとして扱う感度分析を行った。
-アスピリンとHb値の経時的変化の関連を調べるために、予後因子で調整した多変量線形混合効果モデルを用いた。
-予後因子が欠損している参加者は、解析から除外した。
-アスピリンとFer値の関係を調べるために、線形回帰モデルを用いた。
-全解析はITTで。統計ソフトはR ver 4.0 or Stata/SE17を用いた。
●Results
・フォローアップ期間の中央値は各グループ、4.7年(四分位範囲(IQR):3.6-5.7年)。
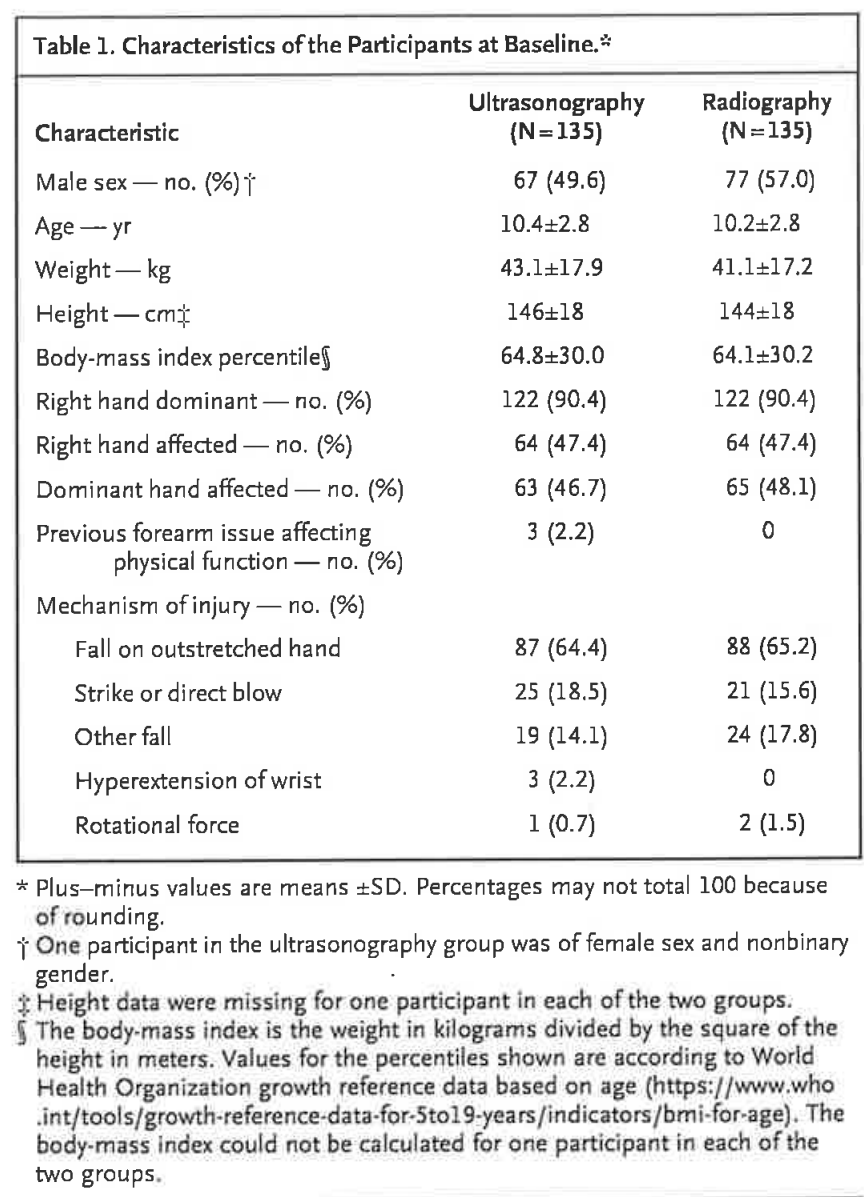
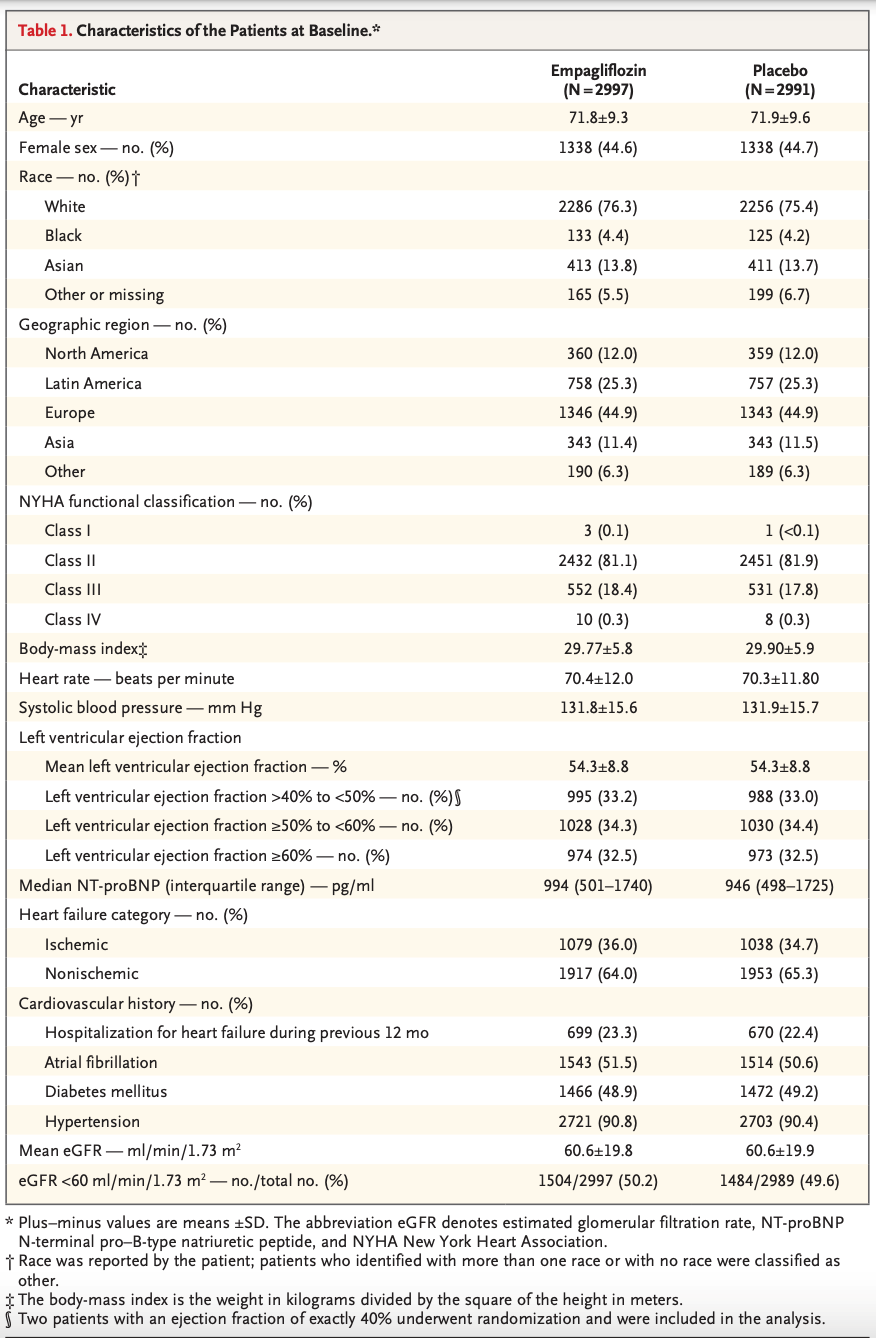
・各群の特徴:大きな差はない(Table)
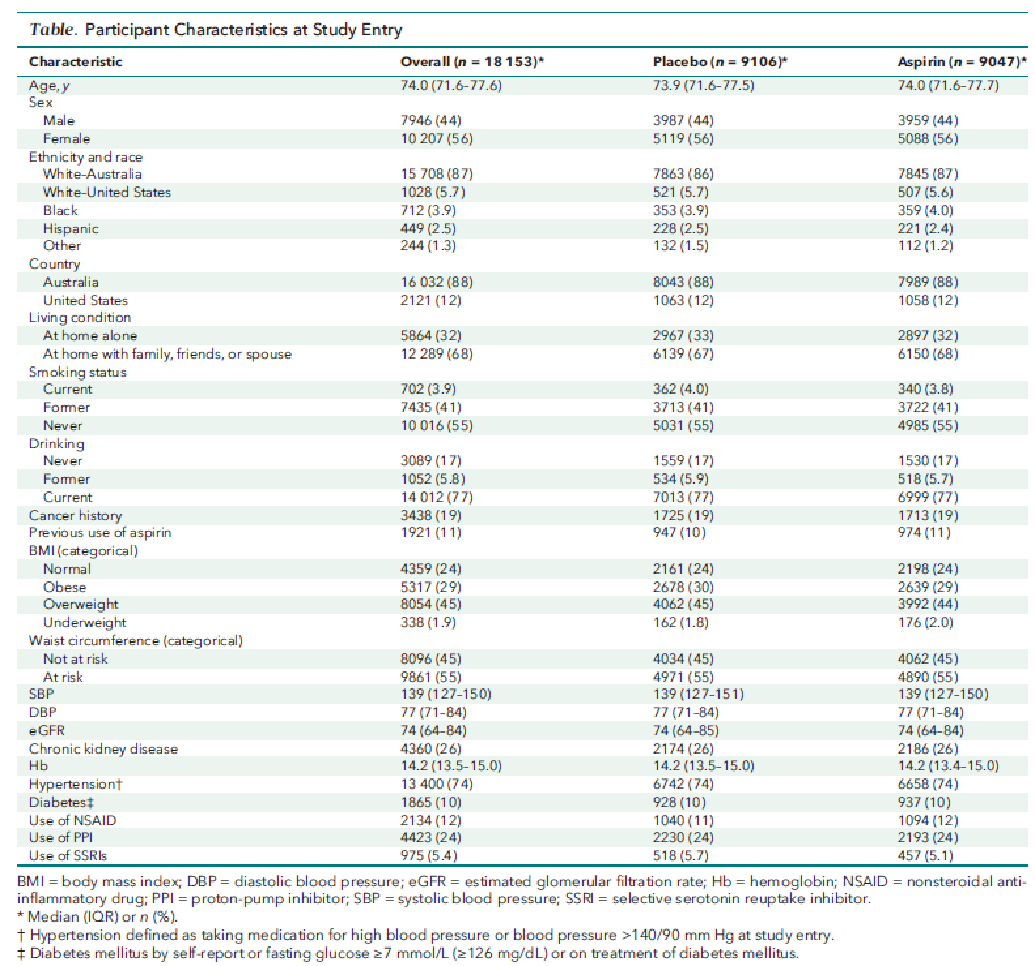
各群、平均74歳くらい、オーストラリア在住の白人種が8割強、癌の既往は2割、過去のアスピリン使用歴は1割、CKD 26%、ベースのHb値14.2 g/dl、高血圧74%、NSAIDs使用1割弱、PPI使用24%。
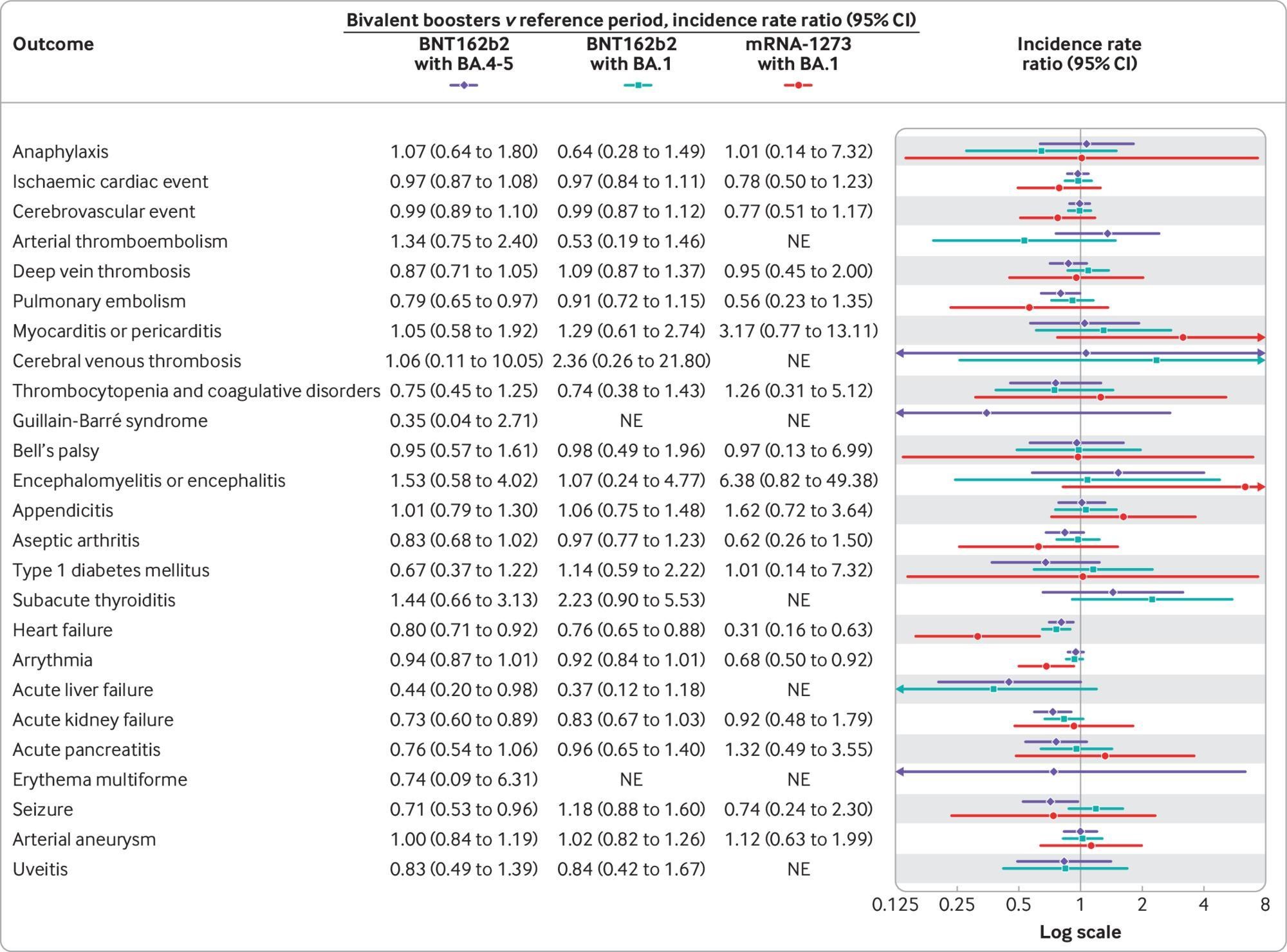
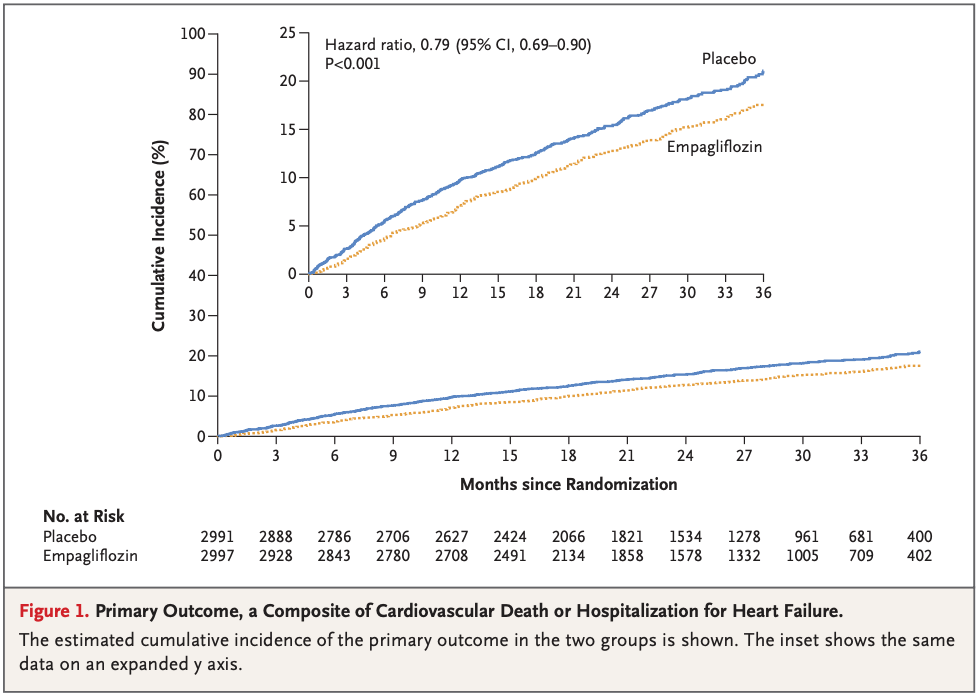
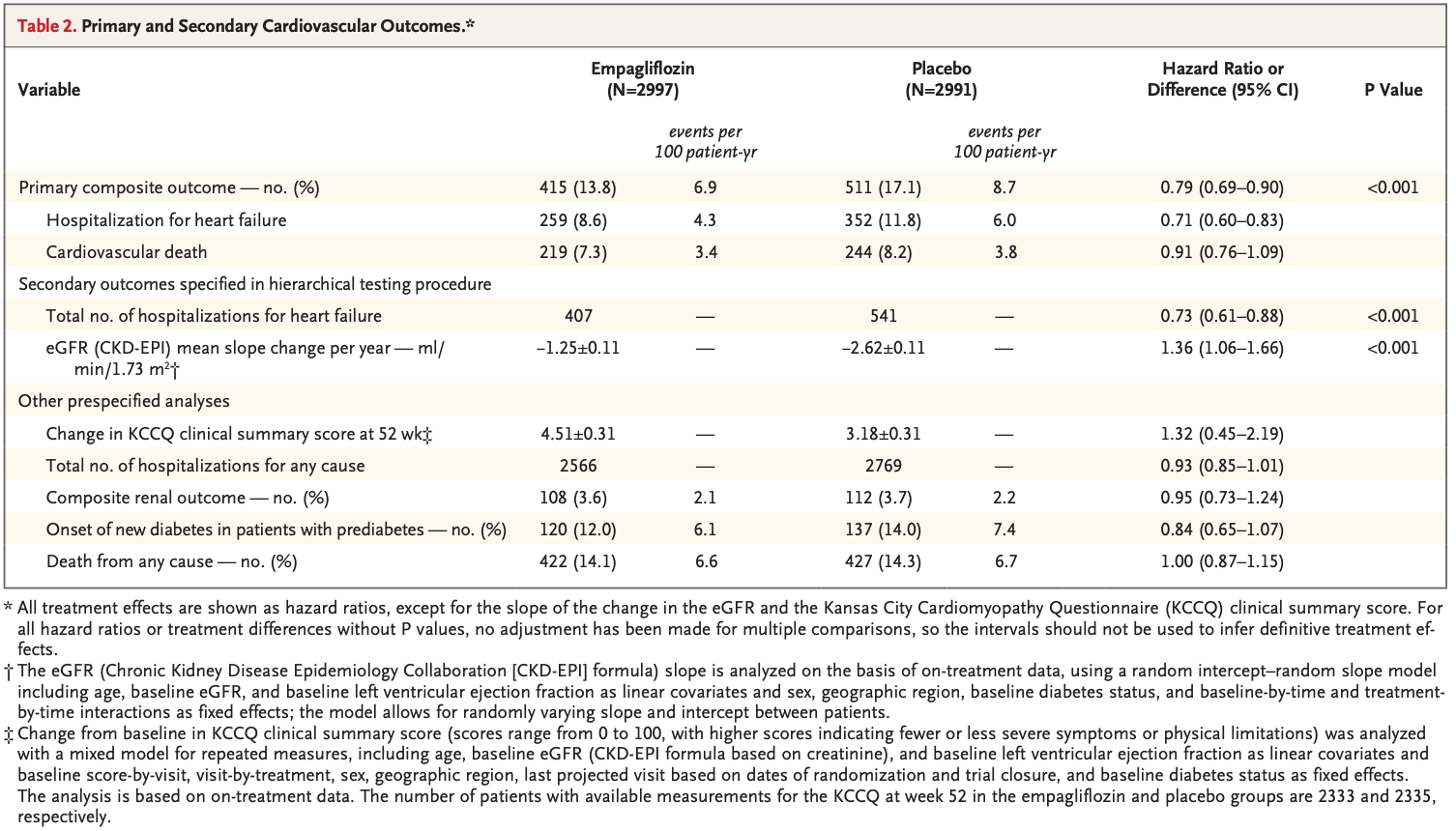
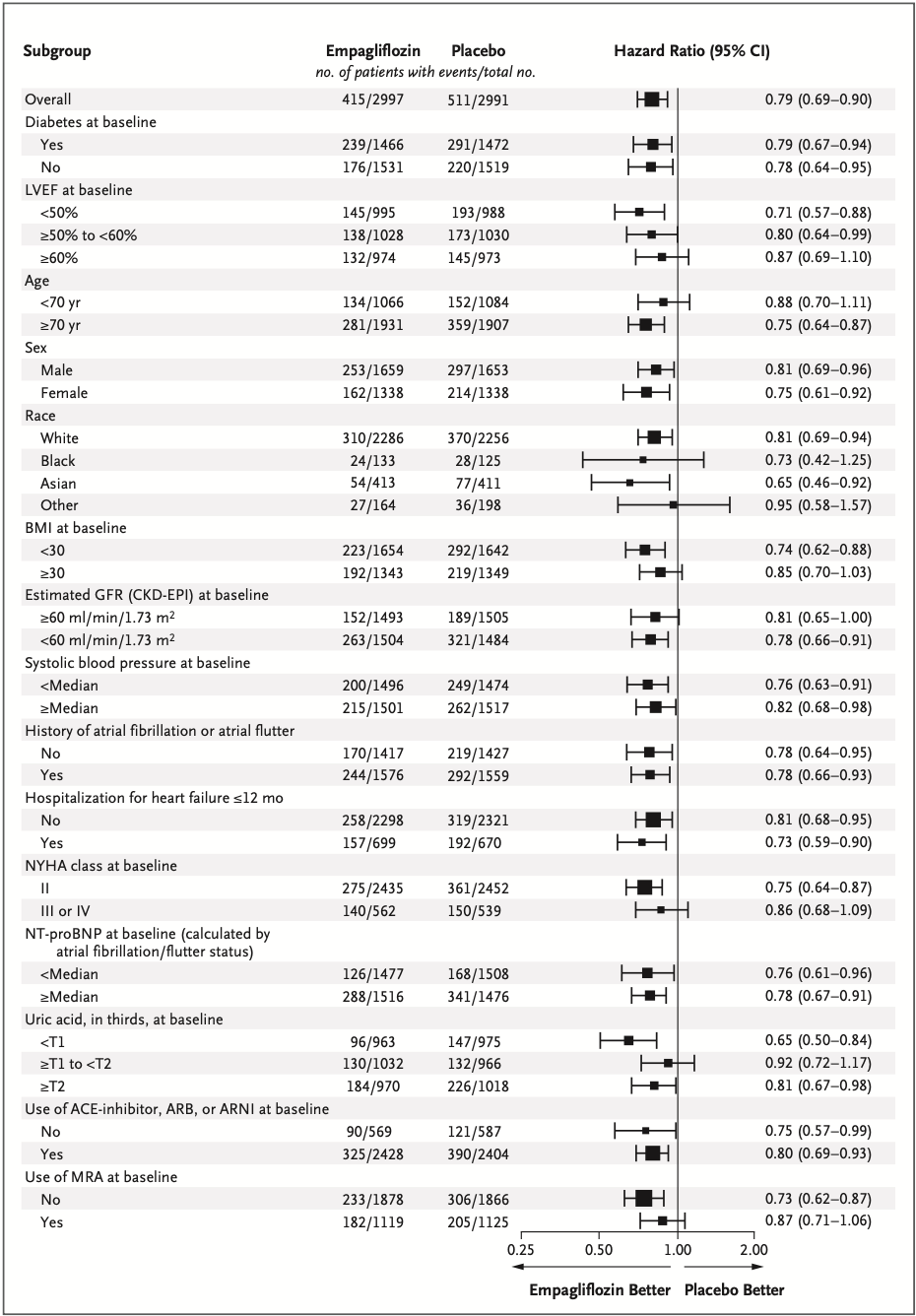
・貧血の発症率:アスピリン群では1000人年あたり51、プラセボ群では1000人年あたり43 と、アスピリン群で有意に高い
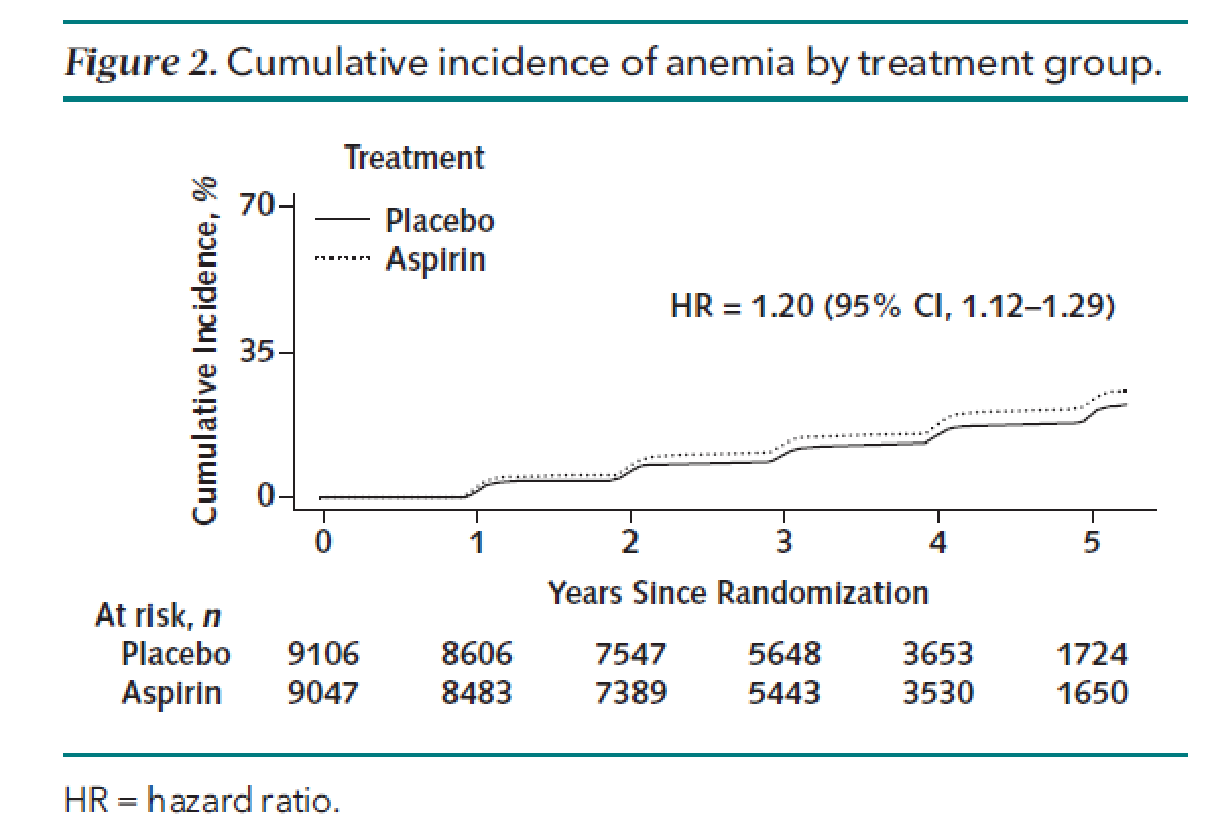
・5年以内に貧血を発症する可能性は、アスピリン群で23.5%(95%信頼区間:22.4%-24.6%)、プラセボ群で20.3%(19.3%-21.4%):HR 1.20 (1.12—1.29) ← 癌の発症に関する感度分析や、貧血リスクを上げる要素について調整後も有意なまま。(Fig. 2)
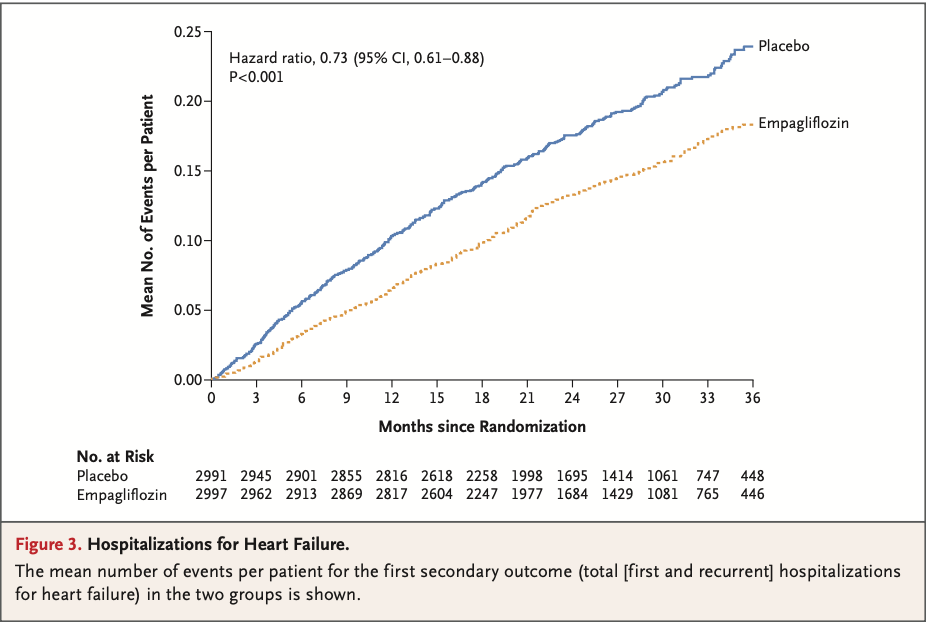
・Hb値は、アスピリン群で、プラセボ群に比べ5年当たり0.6 g/L低下(0.3-1.0 g/L)。(Fig. 3)
・Fer値は、アスピリン群で、プラセボ群に比べ3年目のFer値が45μg/L未満(31例)および100μg/L未満(32例)である可能性が高かった(それぞれ、465例[13%]対350例[9.8%]、1395例[39%]対1116例[31%])。(Fig. 4) (*大田注:Fer<45が、本研究での鉄欠乏の定義)
・試験期間中、465人(2.6%)が少なくとも1回の大出血を経験した: アスピリン群で273例(3.0%)、プラセボ群で192例(2.1%)であった。
●Discussion
・感度分析により、臨床的に重要な出血イベントの差は、貧血の発生やFer値の減少の全体的な差を説明するものではないことが示された。→アスピリン投与群における貧血リスク増加の原因としては、不顕性出血が考えられる。
・不顕性出血の機序としては、アスピリンによる血小板凝集低下作用のほか、COX-1阻害により消化管のプロスタグランジン産生を抑制し粘膜保護作用が低下することで、不顕性の消化管出血を起こすことが想定される。
・アスピリン内服は通常長期になることから、定期的な採血での貧血の評価が必要となるのではないか。
・本研究の限界
-貧血が年1回のレビューの間に試験外の医師によって発見され治療された可能性があり、貧血発生率の過小評価につながった可能性がある。
-臨床的に重大な出血の定義は、病院での治療例のみを含んでおり、外来で治療した重症の鼻出血のような他の出血事象は考慮していない。
-貧血の原因に関するデータはない。
【開催日】2023年9月6日(水)