-文献名-
Børge G. Nordestgaard. Fasting is not routinely required for determination of a lipid profile: clinical and laboratory implications including flagging at desirable concentration cut-points—a joint consensus statement from the European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine. European Heart Journal (2016) 37, 1944–1958
-要約-
【目的】
空腹時脂質データよりも随時脂質データの臨床への影響の批判的評価と、空腹時と随時脂質データ異常値の検査報告に関するガイダンスの提供のため
【方法・結果】
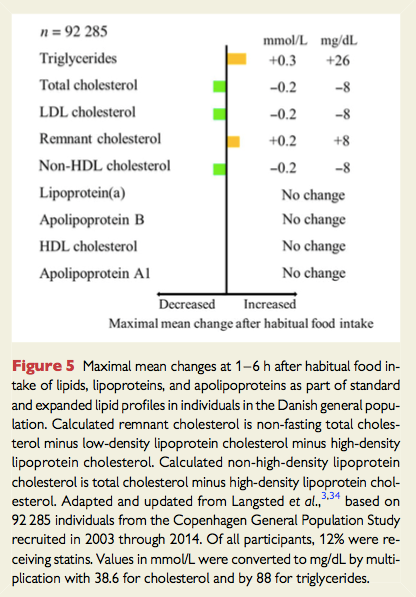
空腹時と随時の脂質を比較した多量の観察データは、食後1−6時間で臨床的に重大な変化を認めなかった(TG+26mg/dl, 総Cho-8mg/dl, LDL+8mg/dl,計算で求めたremnant Cho-8mg/dl, 計算で求めたnon-HDL-Cho, HDL, apoproteinA1,apoproteinB, Lipoproteinは差はなし)。更に空腹時と随時で脂質濃度は時間経過に応じて同様に変化し、心血管病の予測は同等であった。患者の脂質検査に対するコンプライアンスを改善するため、TG>440mg/dlを超えることを想定しない限り、随時脂質のデータを使用することを推奨する。随時脂質の異常値の範囲は、TG>175, 総Cho>190, LDL>115,計算で求めたremnant Cho>35, 計算で求めたnon-HDL-Cho>150, HDL<40, apoproteinA1<125,apoproteinB>100, Lipoprotein>50。空腹時脂質の異常値の範囲はTG>150で、生命に危険を及ぼすパニック値は、膵炎のリスクとしてTG>880、ホモ家族性脂質異常症としてLDL>500, ヘテロ家族性脂質異常症としてLDL>190, 高い心血管疾患リスクとしてのLipoprotein>150であった。
【結論】
私たちは、随時血液(非空腹時)での脂質の血液検査を推奨した。検査室からの報告として望ましい検査値のカットオフ範囲が示された。空腹時脂質と随時脂質は双方が補い合うべきであり、どちらか一方という訳ではない。
【開催日】
2016年9月7日(水)