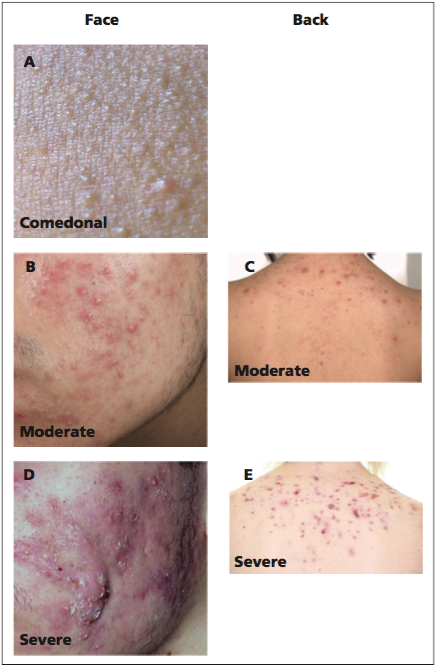
STEP1 臨床患者に即したPI(E)CO
【評価を行った日付】
2016年9月25日
【臨床状況のサマリー】
4歳女児。母親より吃音に対しどのような対応をしたらよいのかと相談を受けた。吃音に対する知識を持ち合わせておらず、家族はこれまで通りに接するべきか、家族も吃音の指摘・介入をしてよいのか分からなかった。
書籍を読み知識を得る中で、自己肯定感を育む支援方法、また家庭環境で家族が患児に対し吃音に対するフィードバックを行い、時に言語聴覚士(以下、ST)に評価を受けるリッカムプログラムの存在を知った。
患者家族に説明をするにあたり、リッカムプログラムの情報提供を行うべきなのか判断するために有用性を調べたい。
<リッカムプログラム>
・毎日15分間言語的刺激を与える。
具体的には
吃音のない発話に対して
賞賛:とても良かったね
自己評価の促し:今のはスムーズだった?
認知:今のは滑らかだったね
吃音のある発話に対しては
認知:ちょっとつかえたね
修正の促し:もう一回言ってみる?
上記を、吃音のない発話に対する刺激を5回施行し、その後の吃音に対し刺激を1回。この5:1の頻度は守る。
その上で週1回言語聴覚士に診てもらう。
P;吃音のある小児
I(E);リッカムプログラムを行う
C;リッカムプログラムを行わない
O;吃音が改善するか
STEP2 検索して見つけた文献の名前
【見つけた論文】
検索したエンジン;ClinicalKey
見つけた論文;
Mark Jones, et.al, Randomised controlled trial of the Lidcombe programme of early stuttering intervention.
STEP3;論文の評価
STEP3-1.論文のPECOは患者のPECOと合致するか?
P;3〜6歳の(少なくとも音節2%で)吃音のある患者。(除外:6ヶ月内発症。12ヶ月以内の治療歴。)
I(E);リッカムプログラムを行う
C;行わない場合
O;改善に差があるか
→患者のPECOと (合致する ・ 多少異なるがOK ・ 大きく異なるため不適切)
STEP3-2 論文の研究デザインの評価;内的妥当性の評価
①研究方法がRCTになっているか?隠蔽化と盲検化はされているか?
→ランダム割り付けが ( されている ・ されていない )
→隠蔽化が( されている ・ されていない ・ 記載なし )
→盲検化が( されている ・ 一部されている ・ されていない ・記載なし )
実際のTableで介入群と対照群は同じような集団になっているか?
→( なっている ・ なっていない ・ 記載なし )
② 解析方法はITT(intention to treat)か?
→ITTが( されている ・ されていない )
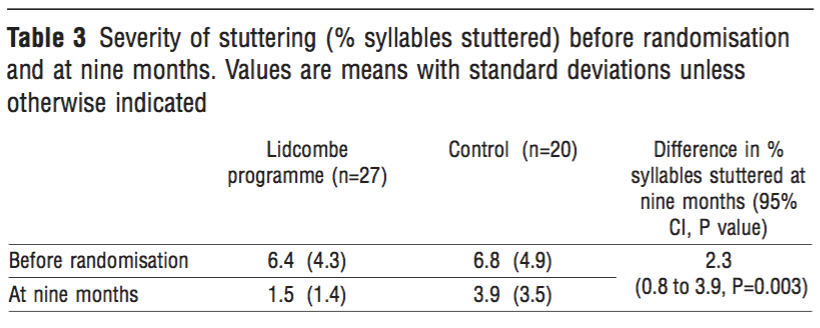
STEP3-3 論文で見いだされた結果の評価
Outcomeについて、以下の値を確認する
【① 治療効果の有無; P値を確認する】
【②治療効果の大きさ;比の指標と差の指標を確認する】
●RR(あるいはHR・OR)を確認する
●ARRとNNTを計算する
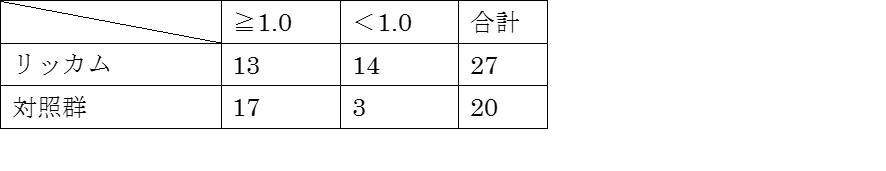
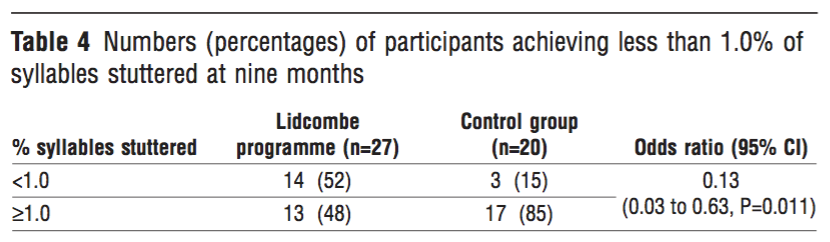
RR=(13/27)/(17/20)≒0.567
ARR=(17/20) – (13/27)≒0.37
NNT=1/ARR≒2.71
【③治療効果のゆらぎ;信頼区間を確認する】
①参照
STEP4 患者への適用
【①エビデンスの視点】
●論文の患者と、目の前の患者が、結果が適用できないほど異なっていないか?
年齢は研究対象内であるが、発症時期は1ヶ月以内のため除外基準である発症6ヶ月以内に該当しており本患者は対象外である。
日本でも取り入れ始めているプログラムであるが、日本語に適応した際に効果があるかどうかのエビデンスはまだなさそう。
●内的妥当性の問題点は?(STEP3の結果のサマリー)
ランダム化はされており、observerのみ盲検化がされている。
年齢、吃音の重症度、性差、治療の場所、家族の治癒歴に関し検討されbalanced randomisationの記載がある。
110人の参加者を目指していたが、募集困難でN:54と少ない。その内7人が脱落(一人は病気のため、その他は主に引越しにより接触できなくなった)
【②臨床セッティングの視点】
●治療そのものは忠実に実行可能か?
→研修を受けたSTが必要であり、当院での忠実な実行は不可能である。また、実施している施設数も限られているようで困難。
●重要なアウトカムはコストや害を含めて全て評価されたか?
→12ヶ月間のフォローアップが予定されていたが、コントロール群の親が患児に治療を受けさせたい希望のために9ヶ月間に変更された。
【③使う者の経験の視点】
●これまでのその治療に対する経験はどうか?
経験はない。
●自分の熟達度から実行は可能だろうか?
STと伴に行われるものであり、忠実な実行は困難である。
当クリニックのセッティングであれば某大学耳鼻咽喉科と連携し施行は可能ではありそうだが・・・。
【④患者の考え・嗜好の視点】
●illness/contextの観点からは治療は行うべきか?あるいはillness/contextを更に確認するべきか?
→そもそも40分かけて定期的な病院受診(大学)は望んでいない。
接し方のアドバイスを欲しているため、従来の支援手段の提案にとどめておくのが良いのではないかと考える。
リッカムプログラムはエビデンスが構築されている時期であり、情報に敏感になりながら有用性を判断し、今後に備えられたらと感じた。
<従来の支援手段の例>
・話し方のアドバイス(例:ゆっくり落ち着いて話して)、言葉の先取りをしない(例:「6時からちちちち」「ちびまる子ちゃんが始まるね」)。
・話を最後まで聞く、話す内容に注目する(例:「とととと跳び箱2段飛べたんだ」「2段も!すごい!」)ことで、自己肯定感を育む対応をする。
・幼稚園や学校に吃音の情報提供をする。
【参考図書】
菊池良和. エビデンスに基づいた吃音支援入門.初版.東京都:学苑社:2012.
菊池良和. 子どもの吃音 ママ応援BOOK.初版.東京都:学苑社:2012.
【開催日】
2016年10月12日(水)